Аллергический контактный дерматит
Содержание:
- Дерматит: общие принципы
- Как не спровоцировать атопический дерматит у грудничка
- Профилактика
- Что можно сделать самому?
- Лечение АКД
- СИМПТОМЫ АЛЛЕРГИЧЕСКОГО КОНТАКТНОГО ДЕРМАТИТА
- Причины
- Диета при лечении дерматита у детей
- Атопический дерматит
- Классификация
- Лечение аллергии на коже: общие принципы
- Общие сведения
- Диагностика
Дерматит: общие принципы
Лечение всех разновидностей дерматита на лице начинается с консультации дерматолога, эндокринолога, невропатолога и гастроэнтеролога. Связано это с тем, что дерматит нередко появляется на фоне других болезней, поэтому прежде всего нужно исключить такую вероятность. Если окажется, что дерматит на лице стал осложнением другого заболевания, терапия сосредотачивается на его устранении. Однако в большинстве случаев дерматит развивается из-за воздействия на организм опасных химических или физических факторов. Поэтому в таком случае необходимо максимально ограничить пациента от возбудителя заболевания. Для этого рекомендуется проводить лечение в стационаре.
Зависимо от состояния кожи пациента (площади поражения на лице, жирности, эластичности, увлажненности) дерматолог назначает диетотерапию, системные и местные медикаменты, физиотерапевтические процедуры. Начинать лечение нужно с более щадящих и слабых препаратов, постепенно переходя к более сильным. Также врач придерживается правила — чем острее протекает дерматит, тем мягче должно быть его лечение. В общем терапия экземы направлена в большей степени не на нормализацию работы сальных желез, а на снижение проявлений заболевания на лице.
Обычно для лечения всех видов дерматитов больному назначают курс медикаментов для нормализации работы ЖКТ. Для этого нужно пройти комплексное обследование у гастроэнтеролога. По результатам консультации врач назначает желчегонные препараты (гепабене, берберин, одестон, артишок экстракт), пищеварительные ферменты (биозим, мезим, панкреатин, пензитал), сорбенты (полисорб, полифепан, энтеросгель). Ферменты и желчегонные медикаменты приводят в норму работу ЖКТ, а сорбенты очищают кишечник и выводят из него патогенные микроорганизмы, аллергены, токсины.
Как не спровоцировать атопический дерматит у грудничка
Чтобы не спровоцировать появление атопического дерматита у малыша, важно создать ему максимально безопасные условия развития. Для начала, задайте себе несколько важных вопросов:
- Не было ли атопического дерматита у вас или у ваших родственников?
- Насколько малыш может быть предрасположен к аллергии в связи с его наследственностью?
- Насколько высокая чувствительность кожных покровов у малыша — нет ли у него реакции на подгузники?
- Много ли ваш малыш «беспричинно» плачет — не возникает ли подозрений, что его что-то беспокоит?
- Насколько хороша экология там, где вы живете — не могут ли влиять внешние негативные факторы на его кожу?
- Насколько строго кормящая мама соблюдаете диету? Употребляет ли в пищу продукты, содержащие красители, усилители вкуса, ГМО и т.п.
!
Для того, чтобы не спровоцировать обострений, обязательно нужно строго следить за кожей ребенка и соблюдать общие рекомендации по уходу.
Профилактика
Профилактика АКД строится на исключения провоцирующего фактора, что достигается удалением из обихода аллерген-значимого фактора путем использования средств индивидуальной защиты слизистых и кожи (ношение перчаток, специальной защитной одежды, защитных кремов).
Пациент должен знать свои индивидуальные аллергены, на которые у него развивается реакция. Например, пациенты с аллергией к никелю не должны использовать никелированную посуду, носить украшения из нержавеющей стали, не допускать контакта с кожей застежек/заклепок на джинсах или нательной одежде. При реакции на конкретные парфюмерно-косметические средства их следует исключить из обихода. При реакции на латекс необходимо пользоваться виниловыми перчатками.
Что можно сделать самому?
Для восстановления повреждённой кожи рук нужно соблюдать ряд простых правил:
- носить перчатки в холодную погоду;
- для мытья рук использовать тёплую воду и немного мягких моющих средств;
- хорошо смывать мыло и высушивать руки;
- часто (как минимум каждый раз после мытья рук) использовать увлажняющие и смягчающие кожу средства, а также препятствующие обезвоживанию кожи. Это обычно кремы с вазелином, ланолином, глицерином, церамидами, диметиконом, пропиленгликолем, мочевиной и др.
Снимать воспаление рекомендуется с помощью кортикостероидов (в виде крема, лосьона, пены или, что лучше, мази). Если дерматит тяжёлый или хронический, с заметным уплотнением кожи и его нет на лице или в области кожных складок, то применяется клобетазол, дифлукортолон и др. в течение 2–4 недель. В менее тяжёлых случаях используется бетаметазон, дифлукортолон, мометазон, триамцинолон и др. (также в течение 2–4 недель). Когда дерматит есть на лице или в области складок кожи, то применяются более слабые кортикостероиды или кортикостероиды в меньшей дозировке: триамцинолон, бетаметазон, гидрокортизон и др. в течение 1–2 недель.
Крайне желательно не чесать больное место, иначе дополнительное повреждение кожи может создать подходящую среду для бактериальной инфекции.
После случая острого дерматита восстановление занимает около месяца, если в дальнейшем воздействия раздражающего агента не было. При хроническом контактном дерматите симптомы могут не уходить несколько месяцев или лет.
При аллергическом контактном дерматите также самое важное — избегать вещества, которое вызвало заболевание, и снять воспаление. Методы примерно такие же: надевать перчатки, спецодежду, маску и очки, использовать кортикостероиды 1–2 недели (в тяжёлых случаях лучше принимать системные препараты, то есть в таблетках) или ингибиторы кальциневрина (например, крем с пимекролимусом)
Лечение АКД
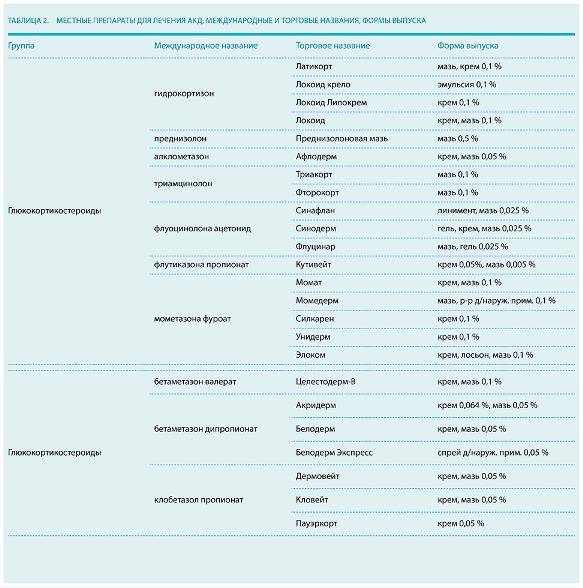
Успешная терапия заболевания основывается на выявлении и устранении любых потенциальных аллергенов. В противном случае пациент подвергается повышенному риску хронического или рецидивирующего дерматита.Цель медикаментозной терапии АКД — борьба с клиническими проявлениями и профилактика осложнений.кортикостероиды
Местные кортикостероиды — это основа лечения АКД. При острых тяжелых формах, например, в результате сенсибилизации к ядовитому плющу, назначают двухнедельные курсы системных кортикостероидов. Более короткие курсы могут быть недостаточно эффективны из‑за высокой склонности заболевания к рецидивам. Большинство взрослых людей нуждается в начальной дозировке глюкокортикоидов 40–60 мг (доза для преднизолона).
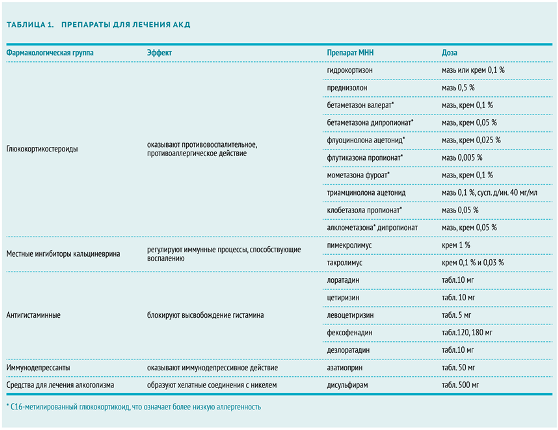
Долгосрочное применение сильнодействующих системных кортикостероидов сопряжено с серьезными побочными эффектами, в том числе вторичным иммунодефицитом, замедлением репаративных процессов, стероидным сахарным диабетом и др., поэтому длительность лечения должна быть ограничена.
Длительное назначение местных стероидов может стать причиной локальной атрофии кожных покровов и системных побочных эффектов. При использовании средств этой группы в периорбитальной зоне может развиться катаракта, глаукома, перфорация роговицы. Курс лечения местными кортикостероидами зависит от степени тяжести заболевания. Как правило, рекомендуется применение наружных глюкокортикоидов до клинического улучшения.
Аллергия на кортикостероиды группы А, молекула которых не содержит С16‑метил замещение в D-кольце (например, гидрокортизон), развивается гораздо чаще, чем на препараты группы D1 — галогенированные кортикостероиды, чья молекула имеет метильную группировку в положении С16 (бетаметазона дипропионат, клобетазола пропионат, флутикозона пропионат, мометазона фуроат). Эти данные были получены в ходе исследования бельгийских ученых под руководством Мэри Бэк (Marie Baeck) и опубликованы в журнале Contact Dermatitis в июне 2011 года. Поэтому при назначении местных глюкокортикостероидов предпочтение отдают С16‑метилированным кортикостероидам. Наиболее мощным считается клобетазол, который подавляет митоз и увеличивает синтез белков, снижающих воспалительную реакцию.
Местные ингибиторы кальциневрина
Препараты этой группы, в отличие от местных кортикостероидов, не обладают выраженными побочными эффектами. Местные иммуномодуляторы назначают пациентам с АКД, локализующемся на веках, — по рекомендациям греческих ученых под руководством Александры Кацароу (Alexandra Katsarou), опубликованным в Journal of the European Academy of Dermatology в 2009 году. Пимекролимус может быть полезен при легком АКД лица, а такролимус — при поражении рук (исследование под руководством Александры Кацароу, публикация 2012 года).
Пимекролимус применяется при АКД и экземе легкой и умеренной степени тяжести. В РФ пимекролимус назначают детям с 3‑месячного возраста (в США и странах Евросоюза — с 2 лет). Препарат блокирует продукцию и высвобождение воспалительных цитокинов из активированных Т-клеток, связываясь с цитозольным рецептором макрофилином-12. Полученный комплекс ингибирует кальций-зависимую фосфатазу — кальциневрин, блокируя активацию Т-клеток и цитокинов.
Такролимус применяют при умеренном и тяжелом АКД с 2 лет. Препарат образует комплекс с цитозольным белком, который отвечает за кумуляцию препарата внутри клетки. Комплекс такролимус — цитозольный белок блокирует кальциневрин, что предотвращает активацию Т-клеток. Кроме того, такролимус блокирует высвобождение медиаторов аллергии из тучных клеток.
Антигистаминные препараты
Антигистаминные пероральные препараты применяют для контроля аллергического воспаления и, как следствие, уменьшения зуда. Назначаются они один раз в сутки, курсом не менее 10 дней. Местные антигистаминные препараты не используют из‑за высокого риска ятрогенного АКД.
Иммунодепрессанты
Редко, в случае упорного тяжелого АКД или тяжелого АКД рук, лишающего пациента возможности выполнять работу и значительно снижающего качество жизни, назначают иммунодепрессанты азатиоприн, циклоспорин.
Трициклические антидепрессанты
Препараты из даннуой группы назначают эпизодически при высокой тревожности пациента и сильном зуде при неэффективности пероральных антигистаминных препаратов.
Дисульфирам
Дисульфирам, препарат для лечения алкоголизма, способен выводить никель. Применяется в составе комплексной терапии АКД, ассоциированного с аллергией на никель, у пациентов, которые не употребляют алкоголь.
СИМПТОМЫ АЛЛЕРГИЧЕСКОГО КОНТАКТНОГО ДЕРМАТИТА
Чаще всего АКД диагностируется у людей среднего или старшего возраста. Заболевание разделяется на 2 группы с 3 подгруппами :
- По форме: острая, подострая, хроническая.
- По течению: легкое, средней тяжести, тяжелое.
Первая реакция обычно проявляется спустя 10-14 дней после начала систематического контакта с аллергеном или спустя несколько лет, если раздражитель слишком слабый.
Повторная реакция может развиться через 12-72 часа. В любом случае симптоматика аллергического контактного дерматита будет следующей:
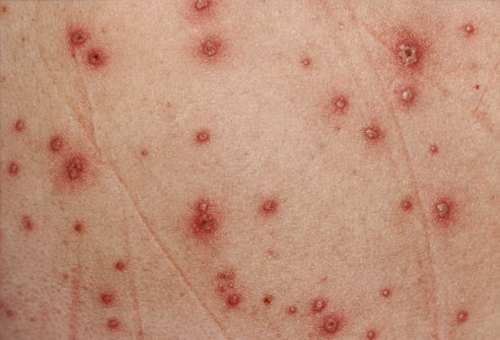
- ощущение сильного зуда в месте поражения;
- покраснение и отечность;
- появление прозрачных пузырьков на фоне гиперемии;
- возникновение везикул.
Поврежденные пузырьки трансформируются в небольшие мокнущие эрозии, которые позже заживают и на их месте появляются корочки, чешуйки.
Острый АКД
Острая форма АКД протекает в виде сильного покраснения пораженного участка кожи, отека тканей, появления пузырьков. обычно эти симптомы возникают быстро и так же быстро развиваются — спустя всего несколько часов после контакте с аллергеном.
Если аллергеном выступал какой-либо агрессивный химикат (например, кислота или яд), то к симптомам острой формы могут добавиться: повышенная температура, головная боль, слабость в мышцах.
Хронические АКД
При хронической форме АКД симптоматика недуга похожа на экзему — на коже появляются утолщенные участки, наросты, небольшие трещины. Находятся они в местах частого контакта с раздражителем:
- при контакте с серьгами на ушных раковинах;
- при раздражении от цепочки на шее;
- при АКД из-за косметики на лице;
- при реакции на химикаты на руках;
- и т.д.
Причем, хроническая форма АКД всегда протекает медленно, начинается с возникновения папул, после которых появляется шелушение, а в конце возникают эрозии из-за расчесов пораженного участка кожи.
Все вышеописанные симптомы возникают строго в месте контакта с аллергеном. Вот почему при контактном дерматите нет симметричных проявлений на конечностях и его провоцирующий фактор довольно легко обнаружить.
Причины
Современная промышленность выпускает огромное число химических веществ, которые могут стать причиной аллергического контактного дерматита. Это краски и лаки, стиральные порошки и другие средства бытовой химии, некоторые составляющие парфюмерной продукции и косметики, синтетические материалы, из которых сделана одежда и красители, которыми она окрашена. Химические вещества, с которыми человек постоянно контактирует на работе, приводят к развитию профессионального дерматита. Аллергический контактный дерматит может быть вызван некоторыми лекарствами. Растения, такие как борщевик, примула, ясенец белый, и другие, также могут стать причиной аллергического контактного дерматита, который относится к фитодерматиту.
Аллерген воздействует на кожу, но происходящие в результате этого аллергические изменения затрагивают весь организм. Время, за которое развивается сенсибилизация, и возникает аллергическая реакция, зависит от того, насколько сильный аллерген воздействовал на кожу. Большую роль в этом процессе играет и состояние самого организма: предрасположенность к аллергическим реакциям, нарушения иммунитета при хронических воспалительных процессах, истончение рогового слоя кожи и др. Например, при повышенной потливости чаще наблюдается аллергический контактный дерматит, спровоцированный одеждой из окрашенных тканей.
Диета при лечении дерматита у детей
Родители иногда отчаиваются, задаваясь вопросом, лечится ли вообще данное заболевание. Однако именно правильный режим питания иногда и предопределяет, как быстро исчезнет аллергический недуг, и не возникнет ли рецидив.

Меню для малыша 2 – 5 лет, страдающего от аллергического дерматита, выглядит приблизительно так, как указано в таблице.
| Завтрак | Обед | Полдник | Ужин | Перед сном | |
| 1-й день | Гречневая каша, сыр голландский, чай без сахара, ломтик черного хлеба с маслом | Суп картофельный на сметане, пюре мясное, рис отварной, компот | Фрукты | Котлеты мясные на парю, картофельное пюре на сметане, компот или чай | Кефир или несладкий йогурт |
| 2-й день | Каша рисовая жидкая, творог, несладкий чай или компот, черный хлеб со сливочным маслом | Щи со свежей капустой, мясные котлетки на пару (желательно из кролика или индейки), макароны с маслом | Фрукты, йогурт | Салат с капусты с маслом, отваной картофель со сметаной, мясо отварное или запеченное с зеленью | Кефир |
| 3-й день | Каша овсяная, чай, сыр, хлеб с маслом | Картофельный суп со сметаной, тефтельки мясные на пару, компот | Фрукты | Ленивые голубцы с рисом и диетическим мясом, детский творог с фруктами, компот | Йогурт |
| 4-й день | Картофельное пюре с маслом, салат с капусты, сыр, чай | Вегетарианский суп с перловкой, мясные котлетки на пару, салат с капустой | Фрукты или йогурт | Отварной картофель, биточки из мяса на пару, салат, чай | Простокваша |
Меню довольно условное, но из него становиться понятно, что ребенок может питаться вкусно и полезно, даже страдая от аллергического дерматоза любого происхождения.
Дети, старше 3-х лет должны получат разнообразную пищу, по происхождению, витаминному и химическому составу. Полноценное питание придаст сил, позволит быстрее справиться с проблемой.
Атопический дерматит
Начать стоит с ответов на вопросы, что такое атопический дерматит, почему он развивается и какие факторы этому способствуют, как атопический дерматит проявляется на коже, изменяется ли с возрастом, наконец, каковы основные средства его лечения?
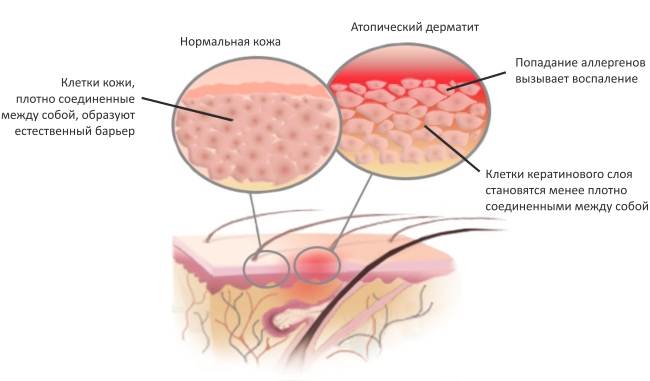
Атопический дерматит (АД) — это многофакторное хроническое рецидивирующее воспалительное заболевание кожи, которое обычно связано с такими проявлениями, как пищевая аллергия, аллергический ринит и астма. Это заболевание развивается у людей с генетической предрасположенностью и экзогенными, то есть внешними провоцирующими факторами. Считается, что причина АД связана с дефектами кожного барьера и иммунными проблемами в организме. Что значит нарушение эпидермального барьера? То, что мы видим глазом при атопическом дерматите, — это сухая кожа с различными воспалительными явлениями.
Механизм возникновения сухой кожи
- Нарушается образование рогового слоя — это самый верхний слой эпидермиса, видимый глазом. Эпидермис состоит из нескольких слоев, которые действуют как барьеры для предотвращения потери воды и защиты организма от посторонних веществ, микробов и аллергенов.
- Развивается дегидратация, или снижение уровня увлажненности кожи. Через сухую кожу вода быстрее испаряется, так как ее ничего не задерживает.
- Нарушается дифференцировка — образование и деление кератиноцитов. Это главные клетки, которые образуют нашу кожу.
Естественный кожный барьер состоит из 15–20 слоев корнеоцитов. Корнеоциты встраиваются в межклеточное вещество, содержащее липиды и натуральный увлажняющий фактор, оно плотно соединяет клетки между собой, не допуская свободных пространств. Вся эта «конструкция» располагается ровными столбиками в роговом слое подобно кирпичикам и цементу. При атопическом дерматите происходит мутация в белке филаггрине, который участвует в синтезе «кирпичиков» — корнеоцитов, составляющих барьер кожи, и косвенно в образовании «цемента». Это приводит к нарушению целостности барьера: аллергенам и микробам легче проникнуть в организм, а воде тяжелее удерживаться внутри. Весь этот сложный процесс мы видим своими глазами: кожа становится сухой, воспаленной, на ней появляются различные элементы, возникает зуд.
Суть иммунной дисрегуляции заключается в том, что, помимо генов, которые отвечают за формирование барьера кожи, есть еще и другие гены, связанные с иммунной системой кожи . Эти гены кодируют цитокины — специальные молекулы, состоящие из аминокислот и несущие информацию из клетки к ее наружной оболочке. Они регулируют образование иммуноглобулина Е (IgE). Это самые важные антитела, которые первыми реагируют на присоединение аллергена.
Для атопического дерматита характерен «атопический марш» (или атопическая триада), когда АД предшествует развитию других заболеваний — пищевой аллергии, астмы и поллиноза (ринит и конъюнктивит).
Классификация
В основе классификации положена клиническая симптоматика (течение) кожного процесса, согласно которой выделяют:
- Острое течение, проявляющееся выраженной ярко красной гиперемией с преимущественно экссудативными морфологическими элементами (пятнами, папулами, пузырьками, эрозиями, мокнутием). Дермографизм (местное изменение окраски кожи при ее механическом раздражении) стойкий, красный.
- Подострое течение. Гиперемия менее выраженная, розовато-красного цвета. Кроме экссудативных элементов могут присутствовать на коже чешуйки, корочки, инфильтрация преимущественно у основания морфологических элементов. Мокнутие отсутствует. Дермографизм не стойкий, красный.
- Хроническое течение. Гиперемия синюшно-красноватого цвета. Экссудативные элементы практически отсутствуют, местами чешуйки, корки, лихенификация. Мокнутия нет. Дермографизм смешанный — красный с переходом в белый.
Лечение аллергии на коже: общие принципы
Лечение аллергии на коже начинается с комплексной диагностики. Обследование позволяет определить причины развития патологии и выявить предрасполагающие факторы. Если пусковым механизмом развития аллергической реакции служат профессиональные вредности, то лечение аллергии на коже предполагает смену профессии или уделение большего внимания средствам защиты (маски, резиновые перчатки). Если причиной послужили продукты или лекарственные средства — их исключают из употребления.
Любые контакты с аллергенами должны быть ограничены. Это золотое правило поможет предотвратить случаи обострения заболевания. Но на 100% вы не можете быть уверены в том, что аллерген случайно не попадет в продукты питания или не окажется в составе новой косметики. Поэтому в целях успешного лечения аллергии на коже желательно всегда держать под рукой антигистаминный препарат, например Цетрин, чтобы вовремя снять симптомы аллергии и не допустить прогрессирования заболевания.
Лечение аллергии на коже при обострении может включать в себя местное назачение специальных мазей с кортикостероидами. Они обладают противовоспалительным эффектом, помогают снять отёк, зуд, высыпания на коже. Также могут быть рекомендованы специальные смягчающие средства для кожи, а при присоединении вторичной инфекции — противобактериальные или противогрибковые препараты.
Для успешного лечения аллергии на коже рекомендуется откорректировать рацион питания.
На период обострения заболевания обычно назначается неспецифическая гипоаллергенная диета.
Кроме того, для успешного лечения аллергии на коже необходимо придерживатьсяобщих рекомендаций при аллергических заболеваниях кожи. Рекомендации.
Общие сведения
Аллергические болезни на протяжении длительного периода занимают лидирующие позиции в структуре общей заболеваемости населения. Среди аллергической патологии особая ниша принадлежит аллергическим дерматозам. По литературным данным распространенность аллергического дерматита в человеческой популяции варьирует в пределах 15—25%, при этом чаще страдают лица молодого возраста и дети, в то время как у лиц пожилого возраста вследствие возрастной инволюции иммунной системы аллергические дерматозы развиваются относительно редко. Аллергические дерматозы представлены несколькими видами. К наиболее распространенным относятся:
- Аллергический контактный дерматит развивается при воздействии аллергена непосредственно на слизистую/кожу. Развивается преимущественно на коже в зоне контакта с аллергеном (на лице или на руках или на ногах), однако может выходит за пределы места действия внешнего аллергена. Значительно реже может развиваться диссеминированный/генерализованный характер высыпаний.
- Токсико-аллергический дерматит (аллергены в организм попадают через пищеварительный тракт, дыхательные пути или при инъекциях через кровь).
- Атопический дерматит (хроническое рецидивирующее заболевание, обусловленное генетической предрасположенностью организма человека к определенному виду аллергена).
Код аллергического дерматита по МКБ-10 определяется типом дерматита: L23 Аллергический контактный дерматит; L20 Атопический дерматит; L27 Токсико-аллергический дерматит. В силу специфики этиологии, патогенеза, клиники и лечения каждого из видов аллергического дерматита рассмотреть их в объеме одной статьи не представляется возможным, поэтому рассмотрим лишь аллергический контактный дерматит (АКД), который в большинстве случаев является проявлением клеточно-опосредованной аллергической реакции замедленного (позднего) типа (IV тип реакции гиперчувствительности), возникающей в ответ на контакт со специфическим кожным аллергеном. По сути, АКД является результатом сенсибилизации (повышенной чувствительности) иммунной системы организма к одному/нескольким специфическим аллергенам, что и приводит к возникновению (рецидиву) воспалительной реакции на коже.
Обращаемость к дерматологам пациентов с признаками контактного аллергического дерматита составляет не менее 10% от всех посещений дерматолога. При этом в 4-5% они обусловлены воздействием профессиональных факторов. Контактный аллергический дерматит чаще регистрируется у женщин, что обусловлено более частым их контактом с кожными аллергенами (ювелирные украшения, моющие/косметические средства и др.). Развитие аллергического дерматита может возникать в виде реакции на воздействие любого вещества. При этом ведущее значение имеет не характер раздражителя, а индивидуальная чувствительность человека к нему. Концентрация раздражителя, площадь его воздействия и путь проникновения в организм не имеют определяющего значения.
Диагностика
Аллергический контактный дерматит достаточно легко диагностируется по характерным для него симптомам и выявлению связи с воздействием на кожу вещества, являющегося потенциальным аллергеном. Точно определить причину возникновения дерматита помогают кожные пробы. Их проводят практикующие аллергологи при помощи специальных тест-полосок, с нанесенными на них аллергенами. Полоски приклеивают на предварительно очищенную кожу. Аллергическую реакцию определяют по возникновению покраснения и отечности в месте наклеивания полоски.
Для выявления сопутствующих заболеваний и дифференциальной диагностики аллергического контактного дерматита проводят дополнительные обследования: клинический и биохимический анализ крови и мочи, анализ крови на сахар, кал на дисбактериоз. При необходимости выполняют обследование желудочно-кишечного тракта и исследование функции щитовидной железы.