Пеленочный дерматит
Содержание:
- Причины пеленочного дерматита
- Детальный состав и лекарственная форма
- Системная терапия атопического дерматита
- Симптомы пеленочного дерматита
- Побочные эффекты
- Патогенез
- Последствия и осложнения
- Профилактика пеленочного дерматита.
- Контактный дерматит — какие продукты нельзя употреблять
- Анализы и диагностика
- Контактный дерматит — терапия мазями
- Признаки дерматита у детей
- Атопический дерматит и микроорганизмы
- Симптомы
- Питание при контактном дерматозе
Причины пеленочного дерматита
Негативное влияние внутренних и внешних факторов способствует возникновению дерматита, но зачастую это совокупность обоих факторов, например:
- внешние раздражители – контакт нежной детской кожи с грубой тканью или подгузником;
- химические соединения – ферменты стула и мочи (аммиак, соли, кислота);
- перегрев, гипергидроз могут оказать влияние на появление опрелостей;
- микробные инвазии – кишечная палочка, грибки и др.;
- нарушение правил гигиены – недостаточная гигиена после дефекации, несвоевременная замена памперса.
Помимо нарушений гигиены ребенка, аллергические реакции на различные химические компоненты в составах детских моющих средств также могут стать причиной развития недуга.
Узнать подробнее
Детальный состав и лекарственная форма
Положительное действие на кожные покровы обеспечивает её простой, но эффективный состав.
Главная роль отводится окиси цинка, занимающей 25 г из 100 г субстанции.
Вспомогательные компоненты представлены всего двумя веществами:
- Крахмалом из картофеля 50 г;
- Вазелином 25 г.
Простые составляющие позволяют добиться высокой эффективности препарата, низкой аллергенности и необходимой лекарственной формы.
Препарат сделан в виде пасты. Данная субстанция обладает большей плотностью, чем мазь, благодаря большому количеству крахмала в составе.
Веществом наполняются баночки из темного стекла, закрытые капроновой крышкой. На банке наклеена этикетка с краткой инструкцией по применению. Субстанция обладает молочным цветом, имеет консистенцию очень густой сметаны и легкий масляный запах.
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения.
Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
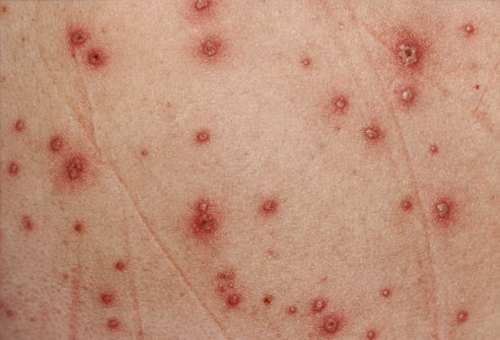
Симптомы пеленочного дерматита
Даже человек без медицинского образования по таким симптомам поймет, что столкнулся с пеленочным дерматитом:
- Отечность кожных покровов – кожа гиперемирована (отмечаются покраснения), на ощупь дерматит выделяется над остальной здоровой кожей. Границы покраснений размыты, и не имеют четких очертаний.
- Кожа, которая не контактирует с подгузником, не имеет видимых повреждений (сыпи, покраснения, отечности).
- Гиперемия и отечность кожных покровов не равномерны – там, где кожа контактировала с испражнениями больше, покраснения ярко выражены.
- Покраснения могут изменяться – отечные ткани могут сливаться. Покраснение может становиться более ярко выраженным или наоборот проходить.
- Покраснения которые только появились, могут быть с мелкой сыпью, более старые покраснения имеют склонность к шелушению.
Существует опасность присоединения инфекции, в этом случае могут наблюдаться такие симптомы: образуется налет или пленка; возникают экземы, имеющие четкие края; если произошло грибковое поражение, то края экземы приобретаю белесые или сероватые оттенки.
Такие поражения кожных покровов вызывают сильный дискомфорт у малышей, по ощущениям такие поражения схожи с ожогами.
Контакт с поверхность подгузника или пеленки причиняет боль, испражнения вызывают сильное жжение, из-за этого наблюдается изменения в поведении ребенка – нарушения сна, повышенная капризность, отсутствие аппетита.
Заболевание опасно при его игнорировании, при больших поражениях могут быть воспалены слизистые участки кожи – крайняя плоть/вход во влагалище.
Пеленочный дерматит имеет стадии:
- нарушаются защитные функции верхнего слоя эпидермиса;
- барьерные функции (для защиты от патогенных микроорганизмов) снижаются;
- состояние кожи нормализуется.
На основании вышесказанного можно выделить конкретные симптомы характерные для мокнущей экземы:
- Сыпь, ранки, эрозии.
- Гиперемия кожи в местах контакта с подгузником.
- Шелушение кожи.
- Корочки.
- Болевые ощущения.
В разделе фото вы можете увидеть как выглядит пеленочный дерматит у детей на разных этапах.
Побочные эффекты
К сопутствующим негативным следствиям Флуцинара относятся:
- раздражающее ощущение жара на поверхности тела;
- кожный зуд;
- акне;
- атрофия кожи в виде узких волнистых полос разной ширины;
- пересушенность кожной поверхности;
- инфекционное поражение фолликула волоса средних и глубоких отделов, приводящее к его гнойному воспалению;
- избыточный рост темных, жестких и длинных волос у женщин по мужскому типу;
- расширение мелких кожных сосудов в виде сосудистой сеточки или звездочки;
- первичный диатез геморрагического типа;
- нарушение кожной пигментации;
- выпадение имеющихся на голове волосяного покрова и нарушение процесса роста новых волос;
- слабость организма и всей иммунной системы.
Патогенез
Патогенез заболевания представляет собой циклический процесс, в начале которого лежат факторы, оказывающие повреждающее воздействие на кожный покров физических (трение/повышенная влажность), химических (продукты расщепления мочевины/ферменты кала и бактерий), и биологических (микробных) факторов. Как правило, патологический процесс запускается повышением влажности кожи, что обусловлено длительным/частым контактом кожи с мокрыми подгузниками/пеленками. Это сопровождается повышением коэффициента трения, способствующего ее механическому повреждению.
На этом фоне возрастает проницаемость кожи и резко повышается чувствительность к химическим, микробным повреждающим факторам, среди которых особую роль играют липаза/протеаза (энзимы кала). Их неблагоприятное воздействие на кожные покровы вызвано разрыхлением всех слоев эпидермиса, соединительнотканного матрикса и, как следствие, увеличением проницаемости дермы. Неблагоприятное влияние каловых энзимов значительно возрастает при их сочетанном действии с мочой, из которой под действием уреазы синтезируемой микробами кала из мочевины образуется аммиак. В свою очередь увеличение концентрации аммиака способствует повышению рН кожи и активизации протеазы/липазы и усилению токсического воздействия на кожу, приводящего к ускорению разрушения эпидермального барьера
Недостаточный/дефект ухода за кожей ребенка и отсутствие циркуляции воздуха под подгузником, создающего герметичную среду, способствует мацерации кожи и быстрому проникновению раздражающих веществ и микроорганизмов в эпидермис и через него. Ниже схематически показаны факторы, способствующие развитию пеленочного дерматита.
Также повышение влажности и рН кожи способствуют усиленному размножению на поверхности кожи микроорганизмов рода Candida albicans, грамположительной/грамотрицательной флорой (протеем/синегнойной палочкой), то есть воспалительный процесс «под подгузником» может усиливается инфекционным компонентом, что сказывается на клинических проявлениях и степени их выраженности.
Последствия и осложнения
После появления первых признаков пленочного дерматита при отсутствии своевременного лечения, адекватного ухода за кожей ребенка и не устранения провоцирующих факторов отмечается быстрое прогрессирование заболевания и ухудшение состояния кожи. Почти у 15% детей тяжелая форма развивается в течение 1–2 дней, при этом у них имеется склонность к рецидивам в случаях развития диареи/при наличии малейших погрешностях в уходе. Тяжелые и осложненные его формы чаще встречаются у детей с признаками лимфатизма и транзиторной недостаточностью клеточного иммунитета.
К достаточно серьезным осложнениям пеленочного дерматита можно отнести развитие гнойно–воспалительного процесса в виде импетиго, абсцессов, инфильтратов, зачастую сопровождающихся симптомами интоксикации, повышением температуры, нарушением аппетита, характера стула, сна, гипотрофией. При этом, наиболее частым возбудителем является грибковая флора и золотистый стафилококк. При доминирующем кандидозном воспалении отмечается выраженная быстро прогрессирующая клиника, образуя обширные зоны поражения в форме папул и везикул в области гениталий, паховых складок, бедер, ягодиц, живота.
Профилактика пеленочного дерматита.
Основной целью ухода за кожей детей раннего возраста является:
— сохранение нормальной реакции и влажности кожи;
— поддержание нормального микробиоценоза кожных покровов;
— предотвращение раздражения и повреждения эпидермиса.
Основой профилактики пеленочного дерматита является регулярный и адекватный уход за кожей ребенка.
1. Для очищения кожи новорожденного и ребенка раннего возраста используют воду, а также специальные сорта детского
мыла (рН–нейтральное), специальные моющие средства, лишенные щелочных компонентов
2. В уходе за участками кожных покровов, подверженных ПД, необходим так называемый «барьерный» (защитный) крем.
Его рекомендуется наносить на кожу «зоны трусиков» не реже, чем менять подгузники (одноразовые или обычные).
В частности, смену следует осуществлять рано утром (сразу после пробуждения ребенка),
непосредственно перед отходом младенца ко сну, после каждого кормления, при признаках беспокойства ребенка.
Нельзя использовать для обработки кожи здорового ребенка грудного возраста различные косметические средства, содержащие антибиотики. Это может привестик нарушению микробиоценоза кожных покровов, способствовать развитию грибковой инфекции
3. Нельзя одновременно на одних и тех же участках тела использовать присыпку и крем (мазь). Это может привести к размоканию кожи. Для ванны используют масла, защищающие кожу от обезвоживания и обезжиривания. Хороший очищающий, обезжиривающий, но вместе с тем гидратирующий эффект дает детское мыло с липидными добавками.
4. Профилактике пеленочного дерматита способствует применение одноразовых абсорбирующих подгузников, а также коррекция диеты, с употреблением возрастных норм белка, с целью уменьшения кислотности фекалий, которые вызывают сильное раздражение. Необходима временная отмена кислых соков, кисломолочных смесей (например, кефира).
5. Подмывать ребенка сразу после каждой дефекации и мочеиспускания.
6. Исключить трения пеленок, подгузников и предметов одежды в местах естественных складок.
7. Точно подбирать подгузники по размеру, учитывать пол ребенка при выборе одноразовых подгузников.
8. Проконсультироваться с врачом на предмет выявления у ребенка признаков рахита.
При рахите у детей могут отмечаться повышенная потливость и нарушения структуры кожи.
Врач может назначить ребенку витамин Д.
9. Во избежание аллергических реакций и токсических эффектов покупайте «правильную» детскую косметику.
Требования к детской косметике:
— детская косметика должна быть произведена только из качественного сырья;
— все ингредиенты средств для ухода должны быть разрешены к применению у детей грудного и раннего возраста;
— косметические изделия должны пройти тесты на безопасность и быть сертифицированы;
— на упаковке средств для ухода должны быть указаны производители изделий, а также все составляющие
этого вида продукции, включая консерванты, ароматизаторы, эмульгаторы и т. д.
Контактный дерматит — какие продукты нельзя употреблять
Для начала из рациона пациента необходимо исключить обязательные (облигатные) аллергены. Еще их называют аллергенами 1 группы. Устранение подобных продуктов из ежедневного питания пациента не принесет никакого вреда организму. К ним относятся:
- Шоколад, какао;
- Цитрусовые;
- Кофе;
- Все виды спиртных напитков;
- Покупные соки и газированные напитки;
- Восточные специи и приправы;
- Копченые, жареные и консервированные блюда;
- Жирные мясные бульоны;
- Соления;
- Красные ягоды, фрукты, овощи;
- Мед и продукты, в состав которого он входит;
- Мясо птицы;
- Грибы;
- Орехи.
Облигатные аллергены 2 группы — это менее опасные продукты, однако их употребление также может спровоцировать аллергическую реакцию. Продукты второй группы имеют высокую пищевую ценность, поэтому полностью исключать их из рациона не рекомендуется. К таким продуктам относят рыбу, коровье молоко и куриные яйца. Однако, при наличии ярко выраженной аллергии на любой из перечисленных продуктов, его употребление необходимо полностью исключить. Также нужно ограничить потребление сахара, соли, манки, сдобного и белого хлеба, жирной сметаны и слизистых супов.
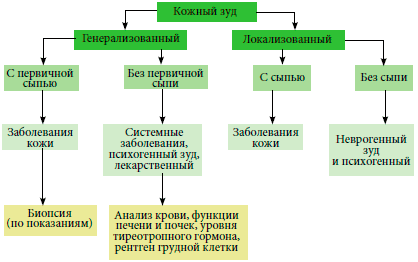
Анализы и диагностика
Диагноз ставится на основании сбора анамнеза/жалоб и данных физикального обследования ребенка
Чрезвычайно важно выяснить, с чем связано появление сыпи, есть ли боль, беспокойство/зуд кожи, особенно во время мочеиспускания/дефекации, наличие диареи, как часто меняются подгузники, как осуществляется уход за кожей ребенка (используются ли и какие моющие средства, кремы, присыпки), на каком питании находится ребенок (грудное или искусственное вскармливание, принимал ли ребёнок антибиотики, нет ли сопутствующих заболеваний (гастроэнтерит, атопический дерматит, синдром). Затем ребенок осматривается на наличие раздражений/повреждений кожных покровов в области подгузника, определяется характер сыпи, область поражения
При подозрении на кандидозный пеленочный дерматит производится соскоб с кожи аногенитальной зоны с лабораторными исследованием на грибок. Дифференциальный диагноз проводят с кандидозом, контагиозным импетиго, псориазом, себорейным дерматитом.
Контактный дерматит — терапия мазями
Контактный аллергический дерматит может лечиться с применением различных глюкокортикостероидных средств наружного действия. Для местного лечения дерматоза могут назначаться сильные, слабые или препараты среднего воздействия. Соответствующий вид мази подбирается с учетом характера и выраженности контактного дерматита, а также индивидуальных особенностей и состояния здоровья пациента. Глюкокортикостероидные средства наружной терапии снимают отечность и зуд, а также оказывают противовоспалительное и противоаллергическое действие. К самым слабым препаратам относят гидрокортизоновую мазь. Остальные препараты наружного использования классифицируют следующим образом:
- Лекарственные средства с ярко выраженным эффектом (хальцидерм, дермовейт);
- Препараты средней силы (преднизолон, деперзолон, дерматоп);
- Сильнодействующие мази (латикорт, алупент, флуцинар, кутивейт).
При назначении сильнодействующих препаратов следует учитывать, что их использование может спровоцировать появление осложнений. Меньшее количество неблагоприятных побочных явлений вызывают слабые лекарственные средства. В дополнение к препаратам наружной терапии дерматоза могут назначаться кремы и лосьоны.
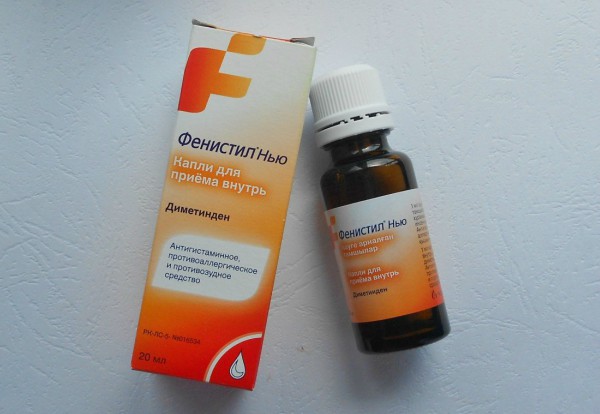
Кроме того, контактный дерматит лечится с помощью негормональных мазей, которые помогают снять раздражение и зуд. Наиболее эффективным препаратом считается радевит. Это комплексное средство с витаминами A, D, E, ускоряет регенерацию клеток, увлажняет кожу и предупреждает раннее старение тканевых структур. Также для терапии дерматита может назначаться цинковая противовоспалительная мазь. Препарат следует использовать продолжительное время до момента исчезновения всех внешних признаков дерматоза. Мазь наносится на пораженные участки 1-3 раза в день. Хорошие результаты в лечении дерматоза показывает фенистил. Эффект от применения мази наступает спустя несколько часов после нанесения. С целью закрепления терапевтических результатов средство необходимо использовать 4 раза в сутки. Следует учитывать, что применение фенистила может спровоцировать развитие аллергических реакций, поэтому прежде, чем использовать данное средство наружного действия, нужно провести предварительное тестирование.
Признаки дерматита у детей
Как выглядит и от чего появляется атопический дерматит у детей разного возраста, знает далеко не каждый родитель, но те, кто сталкиваются с этими неприятными явлениями постоянно, могут определить происхождение сыпи фактически безошибочно.
Основные симптомы аллергодерматита у детей:
- Сильный зуд.
- Чувство невыносимого жжения, с которым маленькому ребенку трудно справиться.
- Кожный зуд и общее состояние дискомфорта усиливается ночью, не давая детям полноценно уснуть.
- В момент обострения дермальное полотно покрывается мокнущими красными пятнами.
- Контактный атопический дерматит проявляется узелковыми высыпания (преимущественно на щеках появляются серозные папулы и миниатюрные везикулы).
- Если повредить целостность везикул, на коже возникают эрозии, корочки, тотальное шелушение эпидермального полотна, которое долго не проходит.
- Сильный диатез (краснеют и шелушатся щеки, подбородок, лобные участки).
- Если долго высыпания родители не лечат, возникает гнойничковое поражение кожных покровов.
Места поражения аллергическим дерматитом
Для подобного состояния характерны глубокие деформации на нижних веках (симптом Моргана), редкие волосы на затылке, наличие участков кожи с постоянным шелушением и покраснением.
Чтобы подобрать максимально эффективное лекарство для лечения аллергического дерматита у детей разного возраста, необходимо учитывать массу нюансов: течение заболевания, особенности проявления, наличие второстепенных патологий, степень поражения тканей. Для аллергодерматита характерна типичная локализация, связанная с возрастом малыша.
Рассмотрим детали в таблице.
| Возраст ребенка с аллергическим дерматитом | Как проявляется аллергический дерматит | Типичная локализация высыпаний у ребенка с аллергическим дерматитом |
| От рождения и до 6 – 10 месяцев | Эритема на коже щек и лба, напоминающая молочный струп, серозные папулы, после вскрытия эрозивные поверхности. Тотальное шелушение кожных покровов с усилением вокруг очагов сыпи. | Волосяная часть головы, ушки, щек, кожа лба, нижний сегмент подбородка, локтевые и коленные сгибы. |
| От 10 месяцев до 1,5 года | Покраснение кожных покровов с отечностью и появлением экссудата, типичный аллергический синдром | Слизистые оболочки рта, гортани, носоглотки, пищеварительного тракта, мочевыводящих путей. |
| От 1,5 до 3 лет | Сухость и уплотнение эпидермального полотна на фоне усиление рисунка. | Стопы, шея, участки сгибов, запястья. |
| Старше 3 лет | Ихтиоз и нейродермит. | Сгибы поверхностей верхних и нижних конечностей. |
Статья в тему: Нутрилон пепти аллергия: состав, свойства, аналоги
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Симптомы
Проявления пеленочного дерматита характеризуется разной степенью выраженности симптоматики. На начальном этапе клинические симптомы представлены преимущественно островоспалительной отечной сливной эритемой, с четко определяемым краем с локализацией в зоне контакта кожи и подгузника — в паховых/межъягодичных складках, нижней части живота, гениталиях, области ягодиц (раздражение от памперсов). Затем воспалительный процесс распространяется на кожу бедер и вышележащих отделов живота/спины, принимая более выраженный экссудативный характер. На поражённой коже появляются преимущественно везикулезные элементы сыпи, реже — пустулезная сыпь. При хронизации процесса появляются легкая инфильтрация кожи, шелушение различной выраженности и эритема с цианотичным оттенком.
В зависимости от выраженности проявлений заболевания выделяют легкую, среднетяжелую и тяжелую степень течения. При легкой степени легкой степени воспалительный процесс с преимущественной локализацией вокруг естественных отверстий в области промежности, области верхней трети бедер и ягодиц. Характерны легкая гиперемия в зоне контакта кожи с памперсом и наличие единичных мелких элементов макуло-папулезной сыпи.
Для средней степени ПД характерна выраженная инфильтрация в местах максимального повреждения кожного покрова, гиперемия, распространенная папулезная сыпь.
Переход в тяжелую форму с распространением воспаления на более обширную площадь кожи и развитием деструктивных изменений в выраженной мацерации кожи виде и эрозий характерен для детей, имеющих неблагоприятный преморбидный фон. Характеризуется присоединением бактериальной и грибковой инфекции. Ниже приведено фото пеленочного дерматита, осложненного грибковой инфекцией.
Сыпь локализуется в паховых/ягодичных кожных складках и проявляется хорошо разграниченными ярко-красными, пятнами, шелушащихся по краям. При хроническом течении может манифестировать гранулематозными папулами/узелками. Ниже в таблице приведена сгруппированная симптоматика пеленочного дерматита в зависимости от степени поражения кожного покрова.
При тяжелом течении пеленочного дерматита часто страдает общее состояние ребенка из-за зуда/жжения в пораженной области (плохо спит, часто плачет, беспокоен, возможно снижение аппетита).
Питание при контактном дерматозе
Меню пациентов, страдающих контактным дерматитом, должно включать следующие продукты и напитки:
- Отварное, тушеное мясо (нежирные сорта свинины, говядины);
- Кисломолочные продукты (ряженка, творог, варенец, натуральный йогурт,
- кефир);
- Сухие хлебцы (кукурузные, гречневые, рисовые);
- Отварные или тушеные субпродукты (сердце, почки, печень, язык);
- Зелень, овощи (шпинат, любые сорта капусты, репа, укроп, огурцы, брюква, кабачки, зеленый салат, сельдерей, патиссоны);
- Каши из круп (гречневой, рисовой, перловой, овсяной);
- Оливковое, подсолнечное растительное масло;
- Отвар шиповника;
- Сухофрукты (чернослив, сушеные яблоки, груши);
- Белая смородина, крыжовник, груши, зеленые яблоки, белая черешня;
- Зеленый чай;
- Негазированные минеральные воды.
При появлении первых патологических симптомов и проявлений контактного дерматита — обращайтесь в нашу специализированную клинику, где работают опытные и высококвалифицированные доктора. Прежде чем начать лечение, пациент проходит комплексное обследование, которое включает консультацию врача-дерматолога, а также ряд лабораторных и инструментальных исследований. С учетом состояния здоровья пациента, тяжести и характера патологического процесса специалист разработает эффективное индивидуальное лечение. Комплексный подход к решению проблемы и высокий профессионализм медперсонала станут залогом успешного диагностирования и терапии дерматоза.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений: 1828
Количество прочтений: 1828