Атопический дерматит
Содержание:
- Три стадии атопического дерматита
- Системная терапия атопического дерматита
- Как справиться с атопическими реакциями
- Местные (топические) противовоспалительные лекарственные средства.
- Заразен ли дерматит
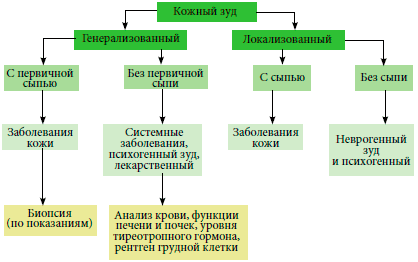
- Зуд — самый частый симптом при экземе
- Атопический дерматит и микроорганизмы
- Виды дерматита
- От каких заболеваний нужно отличать атопический дерматит
- Как лечить аллергический дерматит у детей?
- Уход за кожей при экземе и атопическом дерматите
- Еще раз коротко об экземе
- Правила безопасности при атопическом дерматите
- Почему у малыша возникают аллергические проявления на коже?
- Медикаментозная терапия
- Что делать при подозрении на атопический дерматит?
- Эмоленты в лечении атопического дерматита
- Общие сведения
Три стадии атопического дерматита
Младенческая
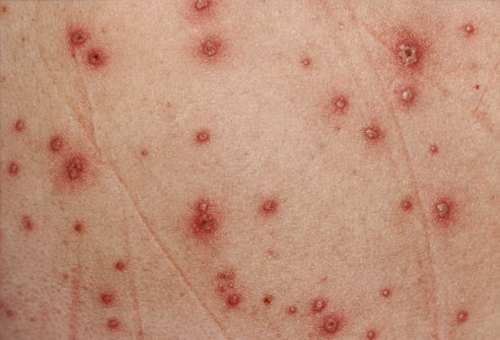
Чаще всего у младенцев и детей до двух лет поражается кожа на лице, особенно на щеках и подбородке, разгибательная поверхность рук и ног, туловище, но при этом область носогубного треугольника остается свободной. На фоне красных пятен появляются везикулы, они сливаются между собой, образуя «колодцы», — это называется мокнутие. После везикул остаются корочки и воспаленные очаги с шелушением на поверхности.
Детская
Обычно к двум годам атопический дерматит реже отмечается на щеках. Поражение кожи перемещается в складки конечностей, а также в область шеи и ягодиц. Это выглядит, как воспаленные очаги красного цвета с выраженным шелушением, расчесами, папулами и явлениями лихенизации — состояния, которое развивается от постоянного расчесывания. Кожа становится грубой, с трещинами и выраженным кожным рисунком.
Подростковая и взрослая
К подростковому возрасту, переходящему во взрослый, очагами атопического дерматита становятся лицо, шея, область вокруг глаз, руки и ноги.
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения.
Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
Как справиться с атопическими реакциями
Лечение атопии у детей направлено на устранение контакта с триггером аллергии. Обязателен прием лекарственных средств, например, таких как:
- антигистаминные пероральные препараты,
- антиаллергические гели и мази,
- пробиотики при дисбиозе, связанным сатопическим дерматитом (с 3 месяцев можно использовать Аципол в капсулах);
- иммунокорректоры,
- ферменты,
- сорбенты.
При первых признаках аллергических проявлений на коже лучше обратиться за медицинской помощью к педиатру и дерматологу. Лечение малыша в домашних условиях не безопасно, высок риск развития осложнений. Только квалифицированный специалист может объективно оценить состояние здоровья ребенка, степень тяжести течения болезни.
Стоит отметить, что, как правило, аллергические реакции у малышей и прием пробиотиков обязателен и в период ремиссии. Среди пробиотиков, которые можно использовать с самого рождения малыша, стоит отметить новый пробиотик Аципол Малыш, капли. Он содержит необходимые лактобактерии, бифидобактерии. Форма выпуска – капли с насадкой для облегчения дозирования вещества в случае приема детьми первых месяцев жизни. Суточная доза составляет 5 капель, которые можно растворить в грудном молоке, смеси, воде.
Благодаряхорошо подобранному составу,компоненты Аципол Малыш, каплиспособствуют улучшению моторики кишечника, уменьшению дискомфортных проявлений дисбиоза у новорожденных детей и грудничков.
Длительность курса составляет 2 недели.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе.
Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии.
При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик и\или противогрибковый препарат).
Заразен ли дерматит
В подавляющем большинстве случаев дерматит не заразен для окружающих и не представляет для них никакой угрозы, потому что вызван индивидуальной реакцией кожи на раздражитель. Если проанализировать причины развития дерматита, то становится понятно, что реакция на химические вещества, солнце, холод, грубую одежду, чрезмерную активность сальных желез, аллергия или диатез не могут никому передаться. Это индивидуальная особенность кожи конкретного человека. Атопический, аллергический, контактный, холодовой и другие подобные типы дерматита не могут никак передаться от человека к человеку.
Но есть и исключения, например, при себорейном дерматите часто кожа головы бывает инфицирована грибами вида Malassezia, поэтому и назначают для лечения перхоти противомикозные шампуни. Если человек с себорейным дерматитом будет пользоваться одной расческой со здоровым, у второго тоже может со временем появиться перхоть. То же самое относится к герпетическому, чесоточному и другим дерматитам, которые имеют инфекционную природу.
Лечение дерматита подбирается индивидуально, в зависимости от того, какой фактор его вызвал.
16 августа 2020
Зуд — самый частый симптом при экземе
Зуд — одна из форм чувствительности кожи, близкая к прикосновению и боли. Но в отличие от последней, вызывающей реакцию отстранения или избегания, при зуде возникает рефлекс «обработки». Почесывание, трение, разминание, согревание, щипание зудящих участков приводят к моментальному, но быстро проходящему чувству комфорта и успокоению. Это обусловлено тем, что в процессе расчесывания в нервных окончаниях моделируются более сильные импульсы, которые подавляют проведение более слабых зудовых сигналов от пораженных участков.
Сильный зуд облегчается только путем тяжелых самоповреждений, когда желание почесаться замещается чувством боли. Если зуд мучает человека долго, то в коре головного мозга формируется очаг патологического возбуждения, и из защитной реакции зуд превращается в стандартный ответ кожи на внешние и внутренние раздражители.
При экземе зуд варьируется от легкого до тяжелого и в некоторых случаях может стать большой проблемой, затрагивающей всех членов семьи больного, так как он нарушает ежедневный образ жизни и сон .
10 советов для облегчения зуда
- Используйте очищающие средства для кожи без сульфатов (масла, «мыло без мыла»).
- При очень сильном зуде приложите на время холодный компресс.
- Гладьте зудящую кожу, а не царапайте.
- Носите мягкую, дышащую одежду без синтетических волокон и высокого содержания шерсти.
- Ежедневно увлажняйте кожу.
- Антигистаминные препараты не всегда останавливают зуд, но могут помочь людям с экземой заснуть.
- Надевайте на ночь тонкие хлопчатобумажные или вискозные перчатки, чтобы не расцарапать кожу во сне.
- Стригите ногти коротко, чтобы повреждать ими кожу как можно меньше.
- Ежедневно проветривайте комнату, где длительно находитесь, используйте очиститель и увлажнитель воздуха.
- Избегайте стрессовых ситуаций.
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Виды дерматита
Классифицируются дерматиты в зависимости от причины возникновения. Различают следующие типы:
- атопический — вызван чрезмерной чувствительностью кожи к факторам окружающей среды, предполагается генетическая природа атопии;
- травматический — появляется в результате механического травмирования кожи;
- лекарственный — неблагоприятная реакция на любые фармацевтические препараты;
- термический — ожоги или обморожения;
- аллергический — реакция кожи на любой фактор, который приводит к повышению уровня гистамина;
- себорейный — возникает на тех участках кожи, которые активно снабжены сальными железами, проявляется возникновением перхоти, угрей;
- герпетический дерматит — связан с поражением организма герпесом;
- инфекционный, например, чесоточный или лишайный;
- контактный – реакция на внешний раздражающий фактор.
Вы могли слышать уже понятие «контактный дерматит». Это не какой-то отдельный вид, а тип дерматита, который вызван непосредственным контактом кожи с повреждающим фактором. Например, аллергический дерматит может быть контактным, если вы использовали моющее средство, на которое отреагировала кожа, а может быть бесконтактным, если аллерген был в воздухе или продуктах питания.
От каких заболеваний нужно отличать атопический дерматит
Pityriasis alba, или белый лишай. Он характеризуется красными чешуйчатыми пятнами, которые в конечном итоге рассасываются, оставляя области гипопигментации — более бледной кожи, чем обычно. Проявления белого лишая чаще всего встречаются на лице, верхних конечностях и туловище и становятся более выраженными на солнце, когда окружающая кожа загорает, а пятна белого лишая — нет.
Keratosis pilaris, или фолликулярный гиперкератоз — это безвредное состояние кожи, которое приводит к появлению крошечных выпуклостей — папул — из-за закупорки волосяных фолликул. Пациенты с фолликулярным гиперкератозом жалуются на грубую и «гусиную кожу» на предплечьях, бедрах, щеках и ягодицах.
Ichthyosis vulgaris, или ихтиоз обыкновенный приводит к появлению на коже чешуек, которые плотно прилегают друг к другу наподобие рыбьей чешуи. Кожа при этом становится на ощупь очень сухой. Чаще всего от этого заболевания страдают голени. Примерно у половины больных вульгарным ихтиозом развивается атопический дерматит.
Как лечить аллергический дерматит у детей?

Маленького пациента изолируют от аллергенов, которые несут потенциальную опасность здоровью. Медикаментозное воздействие – это комплексное решение проблемы, где применяются препараты самых различных категорий. Изучим все лекарственные средства, которые актуально применять в лечении аллергических дерматитов у детей.
| Название группы фармакологических продуктов для лечения аллергических дерматитов | Представители группы (основные медикаменты для лечения аллергодерматозов у малышей) | Важные замечания, особенности терапии |
| Глюкокортикостероиды | Короткого действия (гидрокортизон, преднизолон, преднизон, метилпреднизолон);
Промежуточного действия (триампцинолон); Длительного действия (бетаметазон, дексаметазон). |
Применяются только по назначению детского аллерголога или дерматолога. Это эффективный способ лечения при острых формах аллергических дерматитов у детей младшего и старшего возраста. |
| Негормональные средства антигистаминного типа | Финистил гель 0,1%,
Гистан, Элидел, Радевит, Зиртек, Эодак, Супрастит (таблетки), Тавегил, Цетрин, Эриус, Кетотифен |
Средства актуальны при незначительных высыпаниях. Можно смазывать любые участки кожи с аллергическими реакциями, вне зависимости от того, что стало причиной аллергического дерматита (пищевой раздражитель, химия, аэрозоли, другое). |
| Заживляющие и регенерационные средства | Пантенол,
Бепантен, Цинка гиалуронат, Солкосерил, Актовегин, Метилурациловая мазь, Видестим, Жидкость Бурова (алюминия ацетат), АСД паста (а также в виде мази), Деситин, Циндол, Ихтиоловая мазь, Кератолан, Фукорцин (при дерматите и гнойничковых поражениях кожи). |
Чтобы улучшить трофику тканей на периферии, ускорить процесс заживления ранок и язв, сразу после затухания аллергического процесса назначают препараты данного типа. Если алергодерматоз запущен, а состояние кожных покровов вызывает опасения (вплоть до атрофических поражений кожи), местных препаратов мало, поэтому назначают еще и таблетки с регенерационным эффектом. |
| Антибиотики | Растворы Мирамистина, Хлоргексидина и Фукасептола;
Мази Фуцидин, Левосин. Левомиколь; Мазь диоксидина; Фурацилиновый крем. |
Антибиотики назначают только в случае бактериального поражения кожи у детей. Только гнойничковые виды кожных высыпаний нуждаются в антибактериальном воздействии. |
| Витамины | В15, В6, А, В, С, Д, Е | Витамины делают лечение более эффективным, укрепляя организм, ускоряя процессы регенерации. |
| Препараты для ЖКТ | Креон, Панзинорм, Дигестал, Фестал, Эссенциале, Лиф 52, Хофитол, Аллохол. | Показаны в острый и подострый период (принимают ферменты и добавки минимум 1 месяц) |
| Противогрибковые и противовирусные средства | Актуальны, если в очаге присутствует грибковая или вирусная флора, а не бактериальная. Делать аппликации с антимикозными средствами, если грибок отсутствует, нет смысла. |
Уход за кожей при экземе и атопическом дерматите
Основа долгосрочного лечения всех форм экземы — поддержание кожного барьера с помощью смягчающих и увлажняющих средств для купания как в легких случаях, так и в тяжелых . Регулярное использование смягчающих средств может значительно уменьшить количество местного использования стероидов у более тяжелых пациентов. В идеале смягчающие средства следует наносить три-пять раз в день.
Как правильно принимать ванну при экземе:
ежедневно;
не используя мочалок и скрабов;
не принимать горячие ванны, так как горячая вода дополнительно иссушивает кожу;
добавлять в ванну водорастворимые масла. Можно выбрать готовые продукты для людей с сухой и атопичной кожей. В состав таких средств обязательно должны входить соевое, миндальное масла, жожоба и ростков пшеницы. Сульфатов в составе быть не должно;
после приема ванны обязательно наносить увлажняющее и восстанавливающее средство-эмолент
Это очень важно: если вы не увлажните кожу сразу после душа, влага испарится, а кожа станет еще суше.
Какие виды увлажняющих средств наиболее эффективны при экземе
Есть много обычных увлажняющих средств, которые не очень хорошо помогают контролировать экзему или могут даже сделать хуже
Важно понимать различия между тремя основными типами увлажняющих средств: мазями, кремами и лосьонами, чтобы правильно увлажнять кожу и держать симптомы под контролем
Увлажняющие средства классифицируются в зависимости от количества масла и воды, которые они содержат. Чем больше масла в увлажняющем креме, тем лучше он восстановит и увлажнит кожу при экземе. К таким средствам относятся эмоленты, это нечто среднее между мазью и кремом.
Все увлажняющие средства следует наносить на руки сразу после мытья и аккуратно промокать их насухо. Лучше держать увлажняющий крем рядом с раковиной и носить небольшой тюбик с собой в сумке, чтобы пользоваться им в любое время дня.
Мази — это первый выбор для лечения хронических и застойных явлений экземы для пациентов старше двух лет. В них самое высокое содержание масла, за ними следуют крема и лишь потом лосьоны. Вазелин и глицерин, содержащие масла, создадут защитную пленку на поверхности, но с ними не стоит перебарщивать, чтобы не было обратного парникового эффекта. Если после нанесения мази на коже ощущается дискомфорт, значит, это не ваше средство, лучше попробовать альтернативу — крем.
Кремы очень хорошо запечатывают влагу в коже. Поскольку в них меньше масла, они менее жирные. Обязательно внимательно читайте этикетки: кремы иногда содержат стабилизаторы или консерванты, которые могут раздражать кожу. Крем, необходимый для кожи при экземе и атопическом дерматите, обязательно должен включать в себя керамиды, церамиды, азулен, масло ростков пшеницы, гиалуроновую кислоту, 0,5% мочевины.
Лосьоны содержат меньше всего масел. Поскольку они в основном состоят из воды, то быстро испаряются и наносить их придется часто. Такие средства предпочтительнее использовать в жарком климате.
Выбор формы уходового средства во многом зависит от локализации экземы. При поражении лица, учитывая высокую чувствительность кожи этой области к стероидам, предпочтение отдается эмульсии крело и крему. В случае поражения волосистой части головы или других участков кожи с обильным волосяным покровом рекомендуется применять раствор, лосьон, крело, крем. Если экзема проявилась на туловище или конечностях, выбирайте крело, крем, липокрем, мазь в зависимости не только от характера течения дерматоза, но и от климатических условий.
Еще раз коротко об экземе
- Экзема появляется преимущественно в области лица и конечностей.
- Когда развивается экзема, способность кожи действовать как барьер уменьшается. Кожа легко теряет воду и становится сухой.
- Людей с экземой и атопическим дерматитом можно и нужно вакцинировать.
- Зуд — главный симптом всех типов экземы.
- Необходима комплексная терапия: уход + ежедневное нанесение увлажняющих средств + правильная гигиена.
- Использовать комбинацию топических препаратов на разных стадиях экзематозного процесса и только по назначению врача.
- Психотерапия — важный момент в лечении всех пациентов с атопическим дерматитом и экземой.
- Экзема не заразна.
Правила безопасности при атопическом дерматите
Бой с пылью: атопикам необходимо минимизировать количество предметов мебели и интерьера, являющихся «пылесборниками», регулярно проводить влажную уборку домашних и рабочего помещений.
Адекватная гигиена: при АтД кожа обычно чувствительна и склонна к сухости, нужно избегать слишком горячей/холодной воды, микротравматизации кожных покровов щетками/мочалками и полотенцами из грубых тканей. Средства гигиены должны быть гипоаллергенными, с нейтральным уровнем рH.
Уход за кожей лица, тела и головы: помимо бережного очищения, необходимо увлажнение, питание, восстановление защитных барьеров. Выбирать подходящую линейку средств лучше у специалиста, либо отдавать предпочтение «аптечным» сериям по уходу за кожей для аллергиков.
Питание: исключение продуктов-аллергенов – обязательно. Питание должно способствовать работе ЖКТ (избегаем запоров), снижению нагрузки на печень, помогать регенерации кожных покровов.
Физические нагрузки: стоит выбирать комплексы упражнений, при которых не происходит сильного потоотделения. Пот также может стать причиной обострения болезни.
Одежда: натуральные мягкие ткани – приоритет, следует избегать синтетики, шерсти и меха, а также следить за терморегуляцией. Потоотделение провоцирует зуд и рецидив.
Декоративная косметика: женщинам-атопикам стоит тестировать средства до приобретения, в том числе парфюмерию – она тоже может вызывать высыпания и зуд.
Питомцы: аллергологи настоятельно не рекомендуют заводить пушистых и пернатых друзей, при этом жизненный опыт показывает, что к своему животному иммунитет человека может выработать «привычку», а расстаться бывает очень сложно и эмоционально болезненно. Выбор за человеком, в зависимости от тяжести его состояния.
***
Хронический атопический дерматит предполагает определённые ограничения, самоконтроль и регулярную поддерживающую терапию, один из инструментов которой – препарат Тридерм при малейших признаках рецидива с инфицированием. Прогноз при ответственном отношении к своему здоровью и наблюдению у грамотных специалистов может быть весьма благоприятным.
1По результатам исследования 173 пациентов с инфицированным аллергическим дерматитом и экземой, купирование воспалительной реакции (гиперемия, отек, мокнутие) было отмечено на 2–3 день лечения. Данилов С.И., Пирятинская В.А. Топические глюкокортикостероиды нового поколения в наружной терапии дерматозов // РМЖ. – 2006. – Том 8, №13-14. – с. 257–260.
L.RU.MKT.CC.06.2019.2761
Почему у малыша возникают аллергические проявления на коже?
Атопия проявляется не сразу. Прежде всего, может произойти первичный контакт с аллергеном. Организм ребенка воспринимает его как антиген и срабатывает цепь иммунных реакций с выработкой антител. При повторном контакте возникают типичные проявления недуга. Причины возникновения атопии:
- несбалансированное питание кормящей женщины;
- продукты, содержащие белок: коровье молоко, яйца, мясо;
- ягоды и фрукты – цитрусовые, клубника, малина, земляника;
- пылевой агент, шерсть домашних животных, аэрозоли, корм для аквариумных питомцев;
- моющие средства: порошок, пена и шампунь для купания, кондиционеры для белья
Не всегда атопия у детей вызвана единственной причиной , зачастую причины сочетаются друг с другом. Так, при пищевой аллергии, сопровождающейся зудом и жжением кожи, усугубится течение, если стирать детские вещи порошком, содержащим отдушки и ароматизаторы.
Медикаментозная терапия
Любую медикаментозную терапию назначает только лечащий врач. Менять препараты или «выписывать» их себе самостоятельно — опасно и может только ухудшить состояние.
Топические кортикостероиды
Топические кортикостероиды (ТКС) стали основой лечения атопического дерматита с момента их внедрения в дерматологию в 1950-х годах. Главная задача таких препаратов — оказать противовоспалительное действие. Сейчас кортикостероиды изготавливают в формах мази, крема, лосьона, геля, спрея и пены. Разные препараты подходят для определенных областей тела. Мази лучше наносить на грубые участки, например ладони и подошвы, и на самые сухие — туловище и конечности. Крем можно использовать на многих областях, включая изгибные и генитальные области. Для нежных зон существует также специальная форма «крело». Пенки, спреи и гели более привлекательны с косметической точки зрения, их проще наносить на волосы и лицо.
Длительное и нерациональное применение кортикостероидов может привести к побочным эффектам, включая пурпуру, телеангиэктазии, стрии, очаговый гипертрихоз (повышенный рост волос) и угревидные или розацеаподобные высыпания. Наиболее тревожный из этих эффектов — атрофия кожи, которая может возникнуть от любого ТКС, но в большей степени от мощных средств, особенно на более тонкой коже и у пожилых пациентов. ТКС может также усугублять другие дерматозы, такие как розацеа и периоральный дерматит.
Существует даже такое понятие, как кортикостероидная фобия. Этот феномен — один из факторов неэффективности лечения пациентов с атопическим дерматитом и экземой. Проблема в том, что люди могут получить дезинформацию о топических кортикостероидах от друзей и родственников, из СМИ. В этом случае можно посоветовать довериться лечащему врачу и пробовать различные схемы терапии.
Нет радикального метода, который вылечил бы экзему раз и навсегда. Но топические кортикостероиды — эффективный способ лечения большинства пациентов в стадии обострения. ТКС должны применяться коротким курсом для того, чтобы острые процессы стихли, прошло воспаление, а значит, закрылись «входные ворота» для инфекций и прекратился зуд.
Топические ингибиторы кальциневрина
Местные ингибиторы кальциневрина — бесценные агенты второй линии после применения топических кортикостероидов. Эти препараты одобрены для лечения всех стадий атопического дерматита и экземы, а некоторые подходят даже для хронического поддерживающего лечения.
Ключевое преимущество ингибиторов кальциневрина в том, что они являются нестероидными иммуномодуляторами и, следовательно, не вызывают побочных эффектов, которые могут появиться при применении кортикостероидов.
Кортикостероиды следует использовать в начале лечения, чтобы погасить воспаление на коже, а затем подключать ингибиторы кальциневрина, чтобы ввести заболевание в ремиссию и предотвратить рецидив.
Что делать при подозрении на атопический дерматит?
При первичном возникновении характерных симптомов, до посещения врача, может помочь прием антигистаминов – препаратов, оказывающих противоаллергическое действие, а также наружные средства (кремы и мази) группы глюкокортикостероидов.
Глюкокортикостероиды нового поколения оказывают комплексное действие: противовоспалительное, противозудное, антиаллергенное и, при применении в соответствии с инструкцией, обладают минимальным риском побочных эффектов
Важно понимать, что травмированная кожа более уязвима для инфекций, в том числе вирусов и бактерий. Наиболее грозные осложнения АтД – гнойные поражения кожи
Самые распространённые – стафилококк и грибок различной локализации.
При подозрении на присоединение инфекции обычно используют комбинированные препараты, одновременно оказывающие противовоспалительное, противогрибковое и антибактериальное действие, например, Тридерм. Облегчение может наступить уже в первый день применения, а купирование воспаления возможно на второй-третий день лечения 1.
Что выбрать, крем или мазь? При остром воспалении, которое может сопровождаться отёком, мокнутием, появлением пузырьков, покраснением и выраженным зудом – крем. Он же предпочтителен для жирной кожи. При сухости и выраженном шелушении – мазь.
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды.
Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Общие сведения
Аллергические болезни на протяжении длительного периода занимают лидирующие позиции в структуре общей заболеваемости населения. Среди аллергической патологии особая ниша принадлежит аллергическим дерматозам. По литературным данным распространенность аллергического дерматита в человеческой популяции варьирует в пределах 15—25%, при этом чаще страдают лица молодого возраста и дети, в то время как у лиц пожилого возраста вследствие возрастной инволюции иммунной системы аллергические дерматозы развиваются относительно редко. Аллергические дерматозы представлены несколькими видами. К наиболее распространенным относятся:
- Аллергический контактный дерматит развивается при воздействии аллергена непосредственно на слизистую/кожу. Развивается преимущественно на коже в зоне контакта с аллергеном (на лице или на руках или на ногах), однако может выходит за пределы места действия внешнего аллергена. Значительно реже может развиваться диссеминированный/генерализованный характер высыпаний.
- Токсико-аллергический дерматит (аллергены в организм попадают через пищеварительный тракт, дыхательные пути или при инъекциях через кровь).
- Атопический дерматит (хроническое рецидивирующее заболевание, обусловленное генетической предрасположенностью организма человека к определенному виду аллергена).
Код аллергического дерматита по МКБ-10 определяется типом дерматита: L23 Аллергический контактный дерматит; L20 Атопический дерматит; L27 Токсико-аллергический дерматит. В силу специфики этиологии, патогенеза, клиники и лечения каждого из видов аллергического дерматита рассмотреть их в объеме одной статьи не представляется возможным, поэтому рассмотрим лишь аллергический контактный дерматит (АКД), который в большинстве случаев является проявлением клеточно-опосредованной аллергической реакции замедленного (позднего) типа (IV тип реакции гиперчувствительности), возникающей в ответ на контакт со специфическим кожным аллергеном. По сути, АКД является результатом сенсибилизации (повышенной чувствительности) иммунной системы организма к одному/нескольким специфическим аллергенам, что и приводит к возникновению (рецидиву) воспалительной реакции на коже.
Обращаемость к дерматологам пациентов с признаками контактного аллергического дерматита составляет не менее 10% от всех посещений дерматолога. При этом в 4-5% они обусловлены воздействием профессиональных факторов. Контактный аллергический дерматит чаще регистрируется у женщин, что обусловлено более частым их контактом с кожными аллергенами (ювелирные украшения, моющие/косметические средства и др.). Развитие аллергического дерматита может возникать в виде реакции на воздействие любого вещества. При этом ведущее значение имеет не характер раздражителя, а индивидуальная чувствительность человека к нему. Концентрация раздражителя, площадь его воздействия и путь проникновения в организм не имеют определяющего значения.