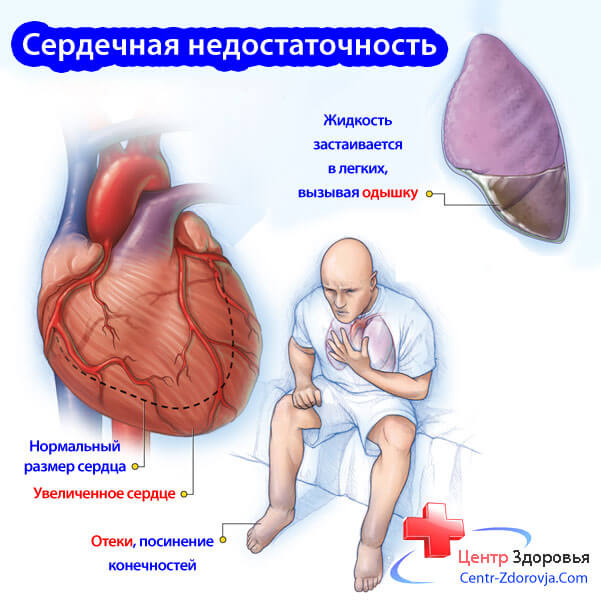
Аортальная недостаточность
Содержание:
- Причины аортальной недостаточности
- Выживаемость пациентов
- Диагностика
- Причины возникновения приобретенных пороков сердца
- Другие заболевания из группы Болезни системы кровообращения:
- Аортальный стеноз
- Скорость прогрессирования поражения аортального клапана:
- Патофизиология
- Методы диагностики сердечных пороков
- Аортальная недостаточность
- Прогноз
- Профилактика аортального стеноза
- Как изменяется аортальный клапан при его недостаточности
Причины аортальной недостаточности
Одним из ведущих факторов развития аортальной регургитации является ревматизм. В исследованиях в 2014 году доля таких заболеваний как кальциноз, миксоматозная дегенерация, диспластические процессы достигла почти 50% от общего числа операций по поводу протезирования клапана.
Одной из основных причин аортальной регургитации является расширение аорты, и как следствие несмыкание створок клапана. Также причинами аортальной недостаточности могут быть врожденные пороки клапана, например двухстворчатый аортальный клапан, миксоматозная или склеротическая дегенерация клапана, изменение структуры клапана в следствие ревматизма или инфекционного эндокардита. Системная гипертензия, расслоение восходящей аорты, синдром Марфана также могут стать причиной аортальной регургитации. Намного реже аортальная регургитация возникает из-за травматического повреждения аортального клапана, синдрома Эллерса-Данлоса, синдрома Рейтера, деформирующего остеоартроза, из-за субаортального стеноза или дефекта межжелудочковой перегородки с пролапсом аортального клапана.
Из перечисленных заболеваний, инфекционный эндокардит, травма аортального клапана, расслоение аорты приводят к острой тяжелой аортальной недостаточности, которая приводит к резкому повышению давления наполнения в левом желудочке и снижению фракции выброса.
Остальные же причины приводят к хронической аортальной недостаточности с постепенным увеличением левого желудочка и длительным бессимптомным периодом.
Выживаемость пациентов
Если у пациента умеренная или же легкая сердечная недостаточность, 10-летняя выживаемость весьма высока и составляет почти 90% всех пациентов. Если начинают появляться жалобы, возникают симптомы, ситуация может резко ухудшаться. В таком случае, если не прибегнуть к хирургическому вмешательству, летальный исход может наступить примерно через 2-5 лет, в зависимости от развития иных заболеваний.
Если же течение болезни полностью бессимптомное, прогноз максимально благоприятный. В таком случае оперативное вмешательство требуется только лишь в 4% случаев. При этом жалобы могут возникать у пациентов в течение первых пяти лет – у 20% больных, семи лет – примерно у 25% пациентов. Если же недостаточность острая, тяжелая, возможен летальный исход в случае аритмии желудочков. Если же вовремя сделать операцию, такого развития событий можно избежать.
Диагностика
Обследование пациентов с патологиями сердечнососудистой системы — задача кардиолога или профильного хирурга, на этапе планирования операции. Схема классическая, предполагает не только констатацию факта наличия проблемы, но и выявление первопричины состояния.
Для этих целей назначаются такие мероприятия:
- Устный опрос. На ранних этапах не информативен, пациент и сам толком не сможет сформулировать жалобы.
- Сбор анамнеза. Имеет смысл после определения присутствия каких-либо проблем со здоровьем.
- Выслушивание сердечного звука (аускультация). Глухие тона, возможна параллельно текущая аритмия. Это плохой признак, тем более, если есть подозрения на опасные формы, вроде групповой экстрасистолии или фибрилляции.
- Измерение артериального давления и частоты сокращений. Как уже было сказано, специфический клинический признак — повышение АД, ПД, в терминальной фазе — гипотензия. От этого отталкивается врач в ранней диагностике.
- Электрокардиография. Также применяется для оценки функциональной активности кардиальных структур. Определяются даже малейшие отклонения сердечного ритма, но большого клинического значения это не имеет — речь о следствии, а не о причине.
- Эхокардиография. Основная методика. Все органические расстройства становятся хорошо видны. При этом многие явления, обусловленные самой аортальной недостаточностью как на ладони. По мере прогрессирования сердце растет, обнаруживается утолщение миокарда. 4 фаза и вовсе сопровождается гигантским объемом органа, он мало похож на нормальный. Такая структура не способна обеспечивать кровью даже себя. Также имеется возможность исследовать объем обратного тока (регургитации) и определить размеры клапанного дефекта в мм.
Коронаграфия. Для выявления степени кровообращения в сосудах кардиальных образований. Если обнаружены отклонения, в краткосрочной перспективе возможен инфаркт. Обширность зависит от того, какая структура стенозирована или закупорена.
Определение свертываемости или коагулограмма
Особенно важно перед операцией. Как итог долгого течения недостаточности, есть риск нарушения реологических свойств крови
Она становится густой, плохо двигается. Отсюда рост артериального и пульсового давления, повышение риска инфаркта или инсульта.
Клиническое исследование жидкой соединительной ткани. Для выявления воспалительного процесса (миокардита, эндокардита, перикардита).
В качестве узкоспециализированной меры — МРТ или КТ, также сцинтиграфия.
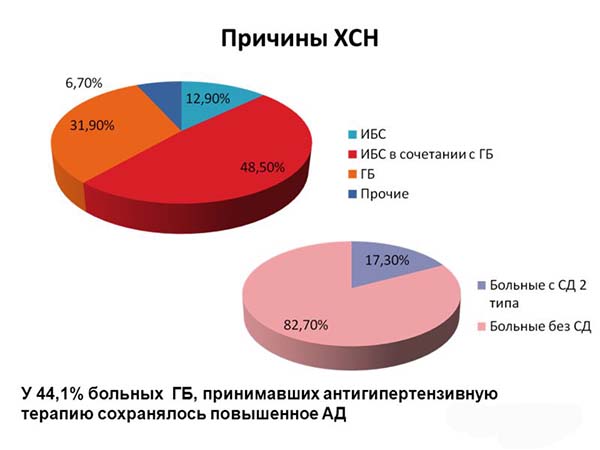
Причины возникновения приобретенных пороков сердца
В большинстве случаев пороки вызваны ревматическими заболеваниями, в частности ревматическим эндокардитом (около 75% случаев). Причиной могут быть также развитие атеросклероза, системные болезни соединительной ткани, травмы, сепсис, инфекции, перегрузки, аутоиммунные реакции. Эти патологические состояния вызывают нарушения в структуре сердечных клапанов.
Классификация приобретенных пороков сердца
В сердце человека четыре камеры: левые и правые предсердия и желудочки, – между которыми находятся сердечные клапаны. Из левого желудочка выходит аорта, а из правого – легочная артерия.
Между левыми сердечными камерами находится двустворчатый клапан, митральный. А между правыми отделами – трехстворчатый клапан, другое название — трикуспидальный. Перед аортой расположен клапан аортальный, перед легочной артерией – еще один, клапан легочной артерии.
Работоспособность сердечной мышцы зависит от функционирования клапанов, которые при сокращении мышцы сердца пропускают кровь в следующий отдел без препятствий, а при расслаблении мышцы сердца не позволяют крови поступать обратно. Если функция клапанов нарушается, то нарушается и функция сердца.
По причинам формирования пороки классифицируются следующим образом:
- дегенеративные, или атеросклеротические, они встречаются в 5,7% случаев; чаще эти процессы развиваются после сорока-пятидесяти лет, происходит отложение кальция на створках пороженных клапанов, что приводит к прогрессированию порока;
- ревматические, формирующиеся на фоне ревматических заболеваний (в 80% случаев);
- пороки, возникающие как результат воспаления внутренней оболочки сердца (эндокардит);
- сифилитические (в 5% случаев).
По типу функциональной патологии пороки делят на такие типы:
- простые – недостаточность клапана или его стеноз;
- комбинированные – недостаточность либо сужение двух и более клапанов;
- сочетанные – обе патологии на одном клапане (стеноз и недостаточность).
Гемодинамика может быть нарушена в разной степени:
- незначительно;
- умеренно;
- выраженно.
Митральный клапан страдает чаще, чем аортальный. Реже встречаются патологии трикуспидального клапана и клапана легочной артерии.
Другие заболевания из группы Болезни системы кровообращения:
| Алкогольная дилатационная кардиомиопатия |
| Аневризма брюшной аорты |
| Аортальный стеноз |
| Аритмогенная дисплазия правого желудочка |
| Аритмогенная правожелудочковая кардиомиопатия |
| Артериальная гипертензия |
| Вирусный кардит |
| Гипертрофическая кирдиомиопатия |
| Дилатационная кардиомиопатия |
| Идиопатическая дилатационная кардиомиопатия |
| Изолированный губчатый миокард |
| Ишемическая дилатационная кардиомиопатия |
| Кандидозный эндокардит |
| Миокардиты |
| митральная болезнь |
| митральный стеноз |
| Митральный стеноз (стеноз митрального клапана) |
| Нейроциркуляторная дистония |
| Острая ревматическая лихорадка (ревматизм) |
| Первичный гиперальдостеронизм |
| Перикардиты |
| Пороки сердца приобретённые |
| Ревматическая хорея |
| Рестриктивные кардиомиопатии |
| Симптоматические артериальные гипертензии |
| Сочетанный аортальный порок сердца |
| трикуспидальная недостаточность |
| трикуспидальный стеноз |
| Эндокардит инфекционный |
| Эссенциальная артериальная гипертензия |
Аортальный стеноз
Причины:
- Ревматический клапанный стеноз (спаяние и кальцификация
обычно происходит по краям створок). - Фиброкальцифицирующий аортальный стеноз (дегенеративные
изменения клапана связаны с деструкцией коллагена и накоплением в
створках кальциевых депозитов: этот процесс начинается в области синусов
Вальсальвы и распространяется на створки). - Врожденный клапанный стеноз (см).
Конечным результатом всех вышеперечисленных форм клапанного стеноза
аорты является сращение комиссур и сужение аортального отверстия.
Когда развивается дегенерация и кальцификация клапана практически
не возможно дифференцировать эти состояния.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Амплитуда открытия аортального клапана меньше, чем
15 мм (поскольку при наличии множественных эхосигналов от створок
трудно идентифицировать величину сепарации, данный критерий используется
только при двухмерной ЭхоКГ). - Утолщение аортальных створок.
- Множественные линейные эхосигналы от створок в систолу
и диастолу. - Плотные эхосигналы от стенок аорты.
- Гипертрофия левого желудочка и/или дилатация левого
желудочка. - Уменьшение EF наклона передней створки митрального
клапана (косвенно характеризует снижение комплайнса левого желудочка). - Диастолическое трепетание передней створки митрального
клапана. - Уменьшение экскурсии аорты.
- Дилатация корня аорты.
- Плотный эхосигнал от левого атриовентрикулярного
кольца.
Двухмерная ЭхоКГ:
- Систолическая сепарация между передней (правой коронарной)
створкой и задней (некоронарной) створкой меньше 1,5 см. - Утолщенные аортальные створки в парастернальной
проекции длинной оси левого желудочка или поперечном сечении на уровне
магистральных сосудов (Этот феномен более отчетливо визуализируется
в диастолу, причем правая коронарная створка повреждается значительно
чаще, чем левая).
Рис.131
Клапанный стеноз
аорты, выбухание
аортальных створок в
выходной тракт
желудочка.
- Выгибание аортальных створок за линию смыкания (пролапс
аортальных створок в выходной тракт левого желудочка)(рис.131).
Допплер-ЭхоКГ:
- Наличие турбулентного потока крови за створками
аортального клапана (скорость потока превышает 1,5 м/с). - Оценка величины градиента обструкции по уравнению
Бернулли - Расчет поперечного сечения аорты по формуле Kevin.
W. - Позволяет выявить сопутствующую недостаточность
аортального клапана. - Оценка систолической функции левого желудочка.
Оценка тяжести стеноза аорты:
- Степень рестрикции аортальных створок: сепарация
створок менее 8 мм свидетельствует о тяжелом стенозе, более 12 мм — легкий
или умеренный стеноз. - Гипертрофия левого желудочка.
- Систолический градиент: умеренный стеноз градиент
обструкции не превышает 50 мм рт. ст., выраженный стеноз — 50-80
мм рт.ст., резкий стеноз — более 80 мм рт.ст. - Если скорость максимального систолического потока
за аортальными створками более 4 м/с — показано протезирование аортального
клапана, от 3 до 4 м/с — наблюдение и интенсивное лечение в течение
нескольких месяцев с повторным контролем, менее 3 м/с — консервативное
лечение. - Если происходит увеличение градиента обструкции
на 8 мм рт.ст. в год и сужение площади клапана на 0,1см2 — имеет
место прогрессирование стеноза.
- Склероз аортальных створок: при этом состоянии створки
утолщены, но не имеют ограничения движения. - Фиброз и кальцификация корня аорты: при этом состоянии
трудно визуализировать структуру аортальных створок. - Низкий сердечный выброс: при этом состоянии уменьшается
сердечный выброс и если створки склерозированы, то отличить от аортального
стеноза практически невозможно.
Скорость прогрессирования поражения аортального клапана:
Патофизиология
Микрофотография миксоматозной дегенерации — причины аортальной недостаточности.
Механизм аортальной недостаточности (AI) заключается в том, что давление в левом желудочке падает ниже давления в аорте, аортальный клапан не может полностью закрыться. Это вызывает утечку крови из аорты в левый желудочек. Это означает, что часть крови, которая уже была выброшена из сердца, срыгивает обратно в сердце. Процент крови, которая срыгивает обратно через аортальный клапан из-за AI, называется фракцией регургитации . Этот регургитирующий поток вызывает снижение диастолического артериального давления в аорте и, следовательно, повышение пульсового давления . Поскольку часть крови, выбрасываемой во время систолы, срыгивает обратно в левый желудочек во время диастолы , при AI снижается эффективный прямой поток .
В то время как диастолическое артериальное давление снижается, а пульсовое давление увеличивается, систолическое артериальное давление обычно остается нормальным или даже может быть немного повышено, это связано с тем, что симпатическая нервная система и ось ренин-ангиотензин-альдостерон почек компенсируют снижение сердечного выброса. Катехоламины увеличивают частоту сердечных сокращений и усиливают сокращение желудочков, напрямую увеличивая сердечный выброс. Катехоламины также вызывают сужение периферических сосудов, что вызывает повышение системного сосудистого сопротивления и обеспечивает адекватную перфузию органов. Ренин , протеолитический фермент, расщепляет ангиотензиноген до ангиотензина I, который превращается в ангиотензин II. В случае хронической аортальной недостаточности с последующим ремоделированием сердца разовьется сердечная недостаточность и возможно снижение систолического давления. Аортальная недостаточность вызывает как объемную перегрузку (повышенную преднагрузку ), так и перегрузку давлением (повышенную постнагрузку ) сердца.
Объемная перегрузка из-за повышенного пульсового давления и системных эффектов нейроэндокринных гормонов вызывает гипертрофию левого желудочка (ГЛЖ). В ИИ есть как концентрическая гипертрофия, так и эксцентрическая гипертрофия . Концентрическая гипертрофия возникает из-за повышенного давления в левом желудочке, связанного с ИИ, в то время как эксцентрическая гипертрофия возникает из-за перегрузки объемом, вызванной фракцией регургитации.
Физиологически у людей с нормально функционирующим аортальным клапаном клапан открывается только тогда, когда давление в левом желудочке выше, чем давление в аорте . Это позволяет крови выбрасываться из левого желудочка в аорту во время систолы желудочков . Количество крови, выбрасываемой сердцем, называется ударным объемом . В нормальных условиях> 50% крови из заполненного левого желудочка выбрасывается в аорту для использования организмом. После систолы желудочков давление в левом желудочке снижается, поскольку он расслабляется и начинает наполняться кровью из левого предсердия . Это расслабление левого желудочка (ранняя желудочковая диастола ) вызывает падение его давления. Когда давление в левом желудочке падает ниже давления в аорте , аортальный клапан закрывается, предотвращая возврат крови из аорты в левый желудочек.
Методы диагностики сердечных пороков
Для того чтобы установить диагноз порока сердца, собирается анамнез, выявляется наличие заболеваний, которые могли привести к деформации сердечного клапана: ревматические болезни, инфекционные, воспалительные процессы, аутоиммунные заболевания, травмы.
-
Обязательно проводится осмотр пациента, выявляется присутствие одышки, цианоза, отеков, пульсации периферических вен. С помощью перкуссии выявляют границы сердца, проводят прослушивание тонов и шумов в сердце. Выявляют размеры печени и селезенки.
-
Основным методом диагностики клапанной патологии является эхокардиография, которая позволяет выявить порок, определить площадь отверстия между предсердием и желудочком, размеры клапанов, сердечную фракцию, давление в легочной артерии. Более точную информацию о состоянии клапанов можно получить при проведении чреспищеводной эхокардиографии.
-
Также используется в диагностике электрокардиография, которая позволяет оценить наличие гипертрофии предсердий и желудочков, выявить признаки перегрузки отделов сердца. Суточное холтеровское мониторирование ЭКГ позволяет выявить нарушения ритма и проводимости.
-
Высокоинформативными методами диагностики пороков сердца являются МРТ сердца или МСКТ сердца. Компьютерные томографии дают точные и многочисленные срезы, по которым можно точно диагностировать порок и его вид.
-
Не последнюю роль в диагностике занимают лабораторные исследования, среди которых – анализы мочи, крови, определение сахара в крови, уровня холестерина, ревматоидные пробы. Лабораторные анализы позволяют выявить причину заболевания, что играет важную роль для последующего лечения и поведения больного.
Аортальная недостаточность
Причины:
- Ревматизм (часто сочетается с недостаточностью митрального
клапана. - Инфекционный эндокардит.
- Врожденная недостаточность клапана (может сочетаться со
стенозом клапана).
Относительная аортальная недостаточность (сифилитический аортит, расслаивающая
аневризма аорты, анкилозирующий спондилит, болезнь Марфана, аорто-артериит
и др.).
Одномерная ЭхоКГ:
- Диастолическая вибрация передней створки митрального
клапана (рис.130).
Рис.130
Аортальная
недостаточность
ревматической
этиологии:
диастолическая
вибрация передней
створки митрального
клапана.
- Диастолическая вибрация межжелудочковой
перегородки. - Диастолическая вибрация аортальных створок (это
специфичный, но мало чувствительный признак аортальной недостаточности,
обычно наблюдается при инфекционном эндокардите или перфорации аортальной
створки). - Утолщение створок (обычно характерно для ревматической
аортальной недостаточности. - Отсутствие полного смыкания створок в диастолу (это
неспецифичный признак, чаще всего наблюдается при синдроме Марфана). - Преждевременное открытие аортального клапана.
- Преждевременное закрытие аортального клапана (преждевременное
закрытие и открытие аортального клапана связано с перегрузкой левого
желудочка объемом и давлением). - Визуализация эхосигнала от аортального клапана в
выходном тракте левого желудочка в диастолу. - Уменьшение величины открытия митрального клапана
(уменьшение амплитуды ДЕ, при этом пик Е может не визуализироваться). - Преждевременное закрытие митрального клапана (С
точка митрального клапана появляется раньше зубца Q ЭКГ). - Задержка открытия митрального клапана.
- Изменение кинетики межжелудочковой перегородки
(раннедиастолическое выгибание перегородки в сторону правого желудочка. - Дилатация корня аорты.
- Объемная перегрузка левого желудочка (увеличение
КДД, КСД, экскурсии межжелудочковой перегородки и задней стенки левого
желудочка).
Двухмерная ЭхоКГ:
- Отсутствие полного смыкания створок в парастернальной
поперечной проекции на уровне магистральных сосудов. - Пролапс аортального клапана.
Допплер-ЭхоКГ:
- Появление диастолического регургитантного потока
в выходном тракте левого желудочка 1-4 степени градации. - При регистрации диастолического регургитантного
потока можно определить конечно-диастолическое давление в левом желудочке
(Рд ЛЖ). - Расчет фракции регургитации (ФР) в процентах.
Критерии оценки тяжести аортальной недостаточности:
- Величина объемной перегрузки левого желудочка :
- Если конечно-систолический диаметр левого желудочка превышает
55 мм показана замена аортального клапана протезом; - Больные с КСД от 50 до 54 мм нуждаются в постоянном наблюдении
в течении 4-6 мес; - У больных с КСО менее 50 мм возможно консервативное лечение.
- Фракция выброса. Если фракция выброса левого желудочка
меньше 25%, имеет место тяжелая аортальная недостаточность, застойная
сердечная недостаточность и высокий риск летального исхода. - Преждевременное закрытие митрального клапана — ассоциируется
с плохим прогнозом. - Регургитантный поток 4 градации ассоциируется с
плохим прогнозом.
Дифференциальный диагноз:
- Диастолическое трепетание митрального клапана может
наблюдаться при:
- отрыве хорд от митральных створок,
- фибрилляции предсердий,
- тромбозе левого желудочка,
- у здоровых лиц с дисфункцией хорд митрального клапана или
поперечными трабекулами в левом желудочке.
- Диастолическое трепетание аортального клапана при
аортальной недостаточности может отсутствовать при:
- митральном стенозе,
- тяжелой аортальной недостаточности из-за короткой диастолы.
Прогноз
Аортальная недостаточность имеет благоприятный прогноз лишь на начальных стадиях. Если патология выражена, то прогноз жизни пациентов с момента постановки диагноза не превышает 10 лет. Если у человека развилась коронарная и сердечная недостаточности, а медикаментозное лечение не приносит результата, смерть наступает приблизительно через 1-2 года. Но если недостаточность аортального клапана будет излечена протезированием, прогноз жизни значительно улучшится, но только при условии соблюдения рекомендаций кардиохирурга по ограничению риска постоперационных осложнений.
Профилактикой патологии является предупреждение и своевременное лечение недугов, при которых возникает недостаточность аортального клапана (сифилиса, атеросклероза, красной волчанки, ревматоидного артрита, ревматизма и т. д.). Врожденная патология клапанного аппарата у пациента требует диспансеризации у кардиолога. Такой подход позволит вовремя обнаружить прогрессирование недостаточности и обеспечить профилактику осложнений патологии.
Профилактика аортального стеноза
Некоторые возможные способы предотвратить развитие аортального стеноза включают в себя:
- Меры по профилактике ревматической лихорадки. Для этого вам следует обязательно обращаться к врачу, если у вас болит горло. Без лечения стрептококковая инфекция в глотке может привести к развитию ревматической лихорадки. К счастью, стрептококковая инфекция в горле обычно легко лечится антибиотиками. Ревматическая лихорадка обычно часто встречается у детей и молодых взрослых.
- Устранение факторов риска коронарной болезни сердца. К ним относится высокое артериальное давление, ожирение и высокие уровни холестерина в крови. Эти же факторы риска могут быть связаны с аортальным стенозом, так что, если у вас диагностирован стеноз устья аорты, будет хорошей идеей контролировать массу тела, уровень артериального давления и холестерина.
- Забора о здоровье зубов и десен. Возможно существование взаимосвязи между инфекциями десен (гингивит) и инфицированием тканей сердца (эндокардит) Воспаление тканей сердца, вызванное инфекцией, может приводит к сужению артерий и усилению аортального стеноза.
Если у вас установлен диагноз аортального стеноза, врач может рекомендовать вам ограничить значительные физические нагрузки, чтобы избежать перенапряжения сердца.
Если вы являетесь женщиной детородного возраста, и у вас имеется аортальный стеноз, обсудите со своим врачом беременность и планирование семьи до того, как вы забеременеете. Во время беременности ваше сердце должно выполнять больше работы. Насколько хорошо эту дополнительную работу перенесет сердце со стенозом устья аорты, зависит от степени стеноза и от того, насколько хорошо сохранена насосная функция вашего сердца. Если вы забеременеете, вам потребуется наблюдение со стороны и кардиолога, и акушера, в течение всей беременности, при родах и после родов.
Как изменяется аортальный клапан при его недостаточности
Кровообращение было бы невозможным без клапанного аппарата сердца. Один из таких клапанов – аортальный, расположенный в аорте – самой крупной артерии организма, у места ее выхода из сердца. Он состоит из трех парусящих в просвет аорты складок (створок) полулунной формы, исходящих из ее разных стенок на одном уровне в виде кольца.
Анатомия аортального клапана
Такая структура позволяет клапану работать в двух направлениях:
- Когда левый желудочек сокращается и выбрасывает кровь в аорту, створки размыкаются, отходят друг от друга и свободно прижимаются к стенкам аорты под ее давлением.
- Когда левый желудочек расслабляется, давление в нем снижается по сравнению с аортой и парусящие створки клапана, отходя от стенок, плотно смыкаются между собой. Это оказывает механическое препятствие обратному попаданию крови из аорты в левый желудочек.
Недостаточность аортального клапана – это такое его изменение, при котором створки становятся короткими, плотными, и не могут плотно соприкасаться. Они не дотягиваются друг к другу, между ними остается не перекрытый просвет – пространство, по которому кровь обратно забрасывается из аорты в левый желудочек.