Биопсия молочной железы
Содержание:
- Методы биопсии
- Подготовка и проведение
- Как готовиться к биопсии
- Виды биопсии шейки матки
- Показания
- Показания к проведению биопсии почек
- Видео
- Стадии и разновидности
- Отличия от методик иных
- Лечение эрозии и дисплазии шейки матки
- Цитология
- Методика выполнения биопсии кости
- Отличия исследований
- Методы взятия биоматериала
- Об органе
- Биопсия легких: виды и особенности
- Порядок проведения процедуры
- Показания к проведению
- Биопсия лимфатических узлов
- Как готовиться к биопсии?
- Трепан-биопсия: показания и противопоказания
- Подготовка к биопсии
- Что делать после процедуры
- Подготовка
- Противопоказания к проведению
Методы биопсии
Специалисты выделяют основные методы биопсии шейных и прочих периферических лимфатических узлов:
Аспирационная биопсия
Менее травматичный способ из всех, который позволяет без дополнительных усилий взять образец для исследования. В область подкожных лимфоузлов под ключицей и челюстью производят прокол с помощью полой тонкой иглы. Способ актуален, когда подозревают распространение инфекции и метастаз в лимфатических узлах.
Пункция
По аналогии с аспирационной биопсией, используется тонкая игла, полая внутри, но в процессе также участвует стилет, отсекающий образец материала. Пункция применяется в случае риска развития метастатического рака молочной железы, рака легких, распространения злокачественных клеток в лимфоузлы, а также при их воспалении в паховой области.
Экзициозная биопсия
Метод подразумевает полное удаление лимфоузла. Забор материала происходит непосредственно в процессе операции. Кроме того, в процессе проводят экспресс-диагностику, и если в узлах обнаруживают раковые клетки, поврежденные органы полностью удаляют хирургическим путем.
Необходимо учитывать, что пункция способствует быстрому распространению метастаз, а гистологический анализ материала, взятого методом аспирации или пункционным методом, может оказаться недостоверным.
Подготовка и проведение
Перед проведением исследования врач должен объяснить пациенту, какие риски и осложнения могут иметь место.
Врачу необходимо знать полную картину состояния здоровья пациента – есть ли заболевания крови, протезы и имплантаты, аллергия и т.д.
Сам пациент должен подготовиться к процедуре заранее. Ему необходимо не принимать пищу за 6-8 часов до нее, отказаться от приема некоторых медицинских препаратов, например, Аспирина, снять линзы и украшения.
Если у пациента хронический кашель и мокрота с примесью крови, процедуру выполняют посредством бронхоскопа, который вводят либо через рот, либо через нос.
В качестве обезболивания используют анестезию местную, для открытого варианта и видео торакоскопии используют общий наркоз.
В случае саркоидоза исследование играет роль основной процедуры диагностики. Врач, имея на руках результаты гистологического анализа, способен оценить степень развития опухоли и назначить соответствующее лечение.
При подозрении на опухоль легкого врач назначает бронхоскопию и чрезкожный вариант биопсии пункционной. Используется контроль КТ.
Для взятия биоптата используют следующие виды игл:
- Аспирационная (диаметр 21G). Используя ее, изымают клеточный биоптат, необходимый для анализа цитологического.
- Трепанационная (диаметр 14G). Внутри иглы находится заглушка. При введении иглы в ткань опухли заглушку извлекают и в образовавшийся просвет вводят стилет. Им отщипывают биоптат, необходимый для исследования гистологического.
После извлечения иглы прокол закрывается повязкой. Кроме того, пациенту делают рентген грудной клетки, чтобы исключить пневмоторакс.
Открытый вариант исследования проводят под общим наркозом. Необходим разрез длиной до 8 сантиметров в 3-4 межреберье.
На область разреза накладывают шов либо скобы, а затем отсекают ткань легкого. После манипуляции устанавливают дренаж, место разреза закрывают швом и стерильной повязкой.
Вмешательство достаточно травматичное, однако есть возможность визуализации процесса, а также забора значительного фрагмента для исследования.
Важную роль в проведении исследования играет квалификация и опыт врача.
Как готовиться к биопсии
Чтобы результаты исследования были достоверны, надо правильно подготовиться. Полезные советы:
- Биопсию шейки матки проводят на 5–7 сутки после первого дня менструации. За сутки отменяются спринцевания, тампоны, лечебные свечи или кремы, средства для интимной гигиены.
- Перед исследованием сдаются анализы крови, мочи, определяется уровень билирубина, креатинина, мочевины, сахара. Сдается коагулограмма, при необходимости – мазок.
- При обнаружении инфекционного процесса биопсия делается после его устранения.
- За 2 недели отменяется прием Аспирина, Варфарина, Ибупрофена.
- За сутки нужно отменить курение, исключить алкоголь.
- При наркозе за 12 часов отменяется прием пищи, жидкости.
Виды биопсии шейки матки
Существует не меньше десяти способов забора ткани из шейки матки. Вот лишь некоторые методы:
- Пункционная биопсия – маленький кусочек ткани забирается с помощью специальных биопсийных щипцов или иглы. Процедура проводится под контролем колькоскопа.
- Конизация шейки матки – удаление конусообразного фрагмента ткани при помощи лазерного, радиоволнового аппарата или скальпеля.
- Эндоцервикальная биопсия или эндоцервикальный кюретаж – выскабливание цервикального канала с последующим микроскопическим исследованием материала.
Среди методик есть более и менее щадящие, одни проводятся амбулаторно, другие требуют помещения пациентки в стационар на день. Выбирает метод вмешательства лечащий врач, учитывая предполагаемый диагноз и состояние здоровья женщины. Основой для выбора метода служат результаты предварительных исследований (кольпоскопии и др.), изучение анамнеза.
Показания
Главное показание к проведению гистологического исследования — подозрение на злокачественную опухоль. Трансформация нормальной клетки в раковую начинается с нарушений на молекулярном уровне. Происходят определенные мутации в генах, из-за этого меняется структура соответствующих белков, или они начинают вырабатываться в слишком большом количестве. Как следствие, изменяется внешний вид клеток, архитектоника (структура) ткани. Эти изменения можно обнаружить, изучая ткань под микроскопом. Гистологическое исследование помогает установить окончательный диагноз, определить гистологический тип злокачественной опухоли, стадию заболевания и назначить правильное лечение.
Кроме онкологических заболеваний, гистологические исследования помогают в диагностике следующих патологий:
- доброкачественные новообразования, предраковые состояния;
- заболевания печени, например, цирроз;
- язвенная болезнь желудка, двенадцатиперстной кишки;
- заболевания почек;
- некоторые инфекционные, воспалительные процессы;
- аутоиммунные патологии, системные васкулиты, заболевания соединительной ткани;
- после трансплантации органов гистологическое исследование помогает разобраться, не началось ли отторжение, не рецидивировало ли заболевание.
При многих заболеваниях гистологические исследования помогают не только правильно установить диагноз, но и проконтролировать эффективность лечения, когда оно уже проводится.
Показания к проведению биопсии почек
Биопсия почек — это процедура взятия образца ткани, назначаемая врачом:
- для подтверждения/опровержения предположения о развитии нефротического синдрома;
- для определения степени и уровня развития гломерулонефрита;
- при обнаружении в анализах крови превышения показателей креатинина, мочевой кислоты, мочевины;
- при выявлении патологии на УЗИ или КТ;
- при подозрении на онкологическое заболевание
- при частых острых или хронических патологиях почек, причины которых до конца не выяснены;
Противопоказанием к выполнению биопсии почки является прием пациентом препаратов, нарушающих свертываемость крови.
Видео
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Существующие методы лабораторного исследования заметно облегчают диагностику, позволяют пациенту своевременно преступить к интенсивной терапии, ускорить процесс выздоровления. Одной из таких информативных диагностик в условиях стационара считается биопсия, при проведении которой можно определить характер патогенных новообразований – доброкачественные или злокачественные. Гистологическое исследование биопсийного материала, как инвазивная методика, проводится знающими специалистами исключительно по медицинским показаниям.
Стадии и разновидности
Отличия от методик иных
В подавляющем большинстве случаев для биопсического исследования груди выбирают два способа:
- Трепан-биопсия;
- Биопсия тонкоигольная.
Для проведения первой используют полую иглу большого диаметра. Специфика иглы дает возможность изъять необходимый столбик биоптата.
В случае втором используют иглу с минимальным диаметром. Благодаря этому, снижается риск кровотечения и нанесения повреждений тканям. Данный вариант становится высоко информативным, так как биоптат изымают из нескольких очагов. В то же время у метода есть недостаток, а именно, в связи со спецификой применяемого инструмента биоптат собирается лишь для цитологического анализа.
Биопсия эксцизионная – еще одна разновидность исследования. Проводится она после хирургической манипуляции по удалению новообразования.
Все названные методики применимы в медицине и сравнивать их нет смысла, так как у каждой есть показания и область применения.
Лечение эрозии и дисплазии шейки матки
Лечение поверхностных эрозий небольших по размеру и дисплазии легкой степени проводят консервативными методами, которые требуют много времени и терпения. При наличии сопутствующих инфекций обязательно назначается противовоспалительное и антибактериальное лечение хламидиоза, уреаплазмоза, генитального герпеса и прочих заболеваний.
Местное лечение с помощью гинекологических ванночек и аппликаций лекарственных средств. Также используют воздействие на шейку матки с применением современных технологий — прижигание шейки матки.
Прижигание эрозии шейки матки относится к физиохирургическим методам лечения. К нему прибегают, если консервативные методы не дают результата, а также при наличии крупных эрозий. Прижигание при дисплазии шейки матки средней и тяжелой степени является единственным лечением.
Кроме того, подход к методу лечения зависит от возраста женщины. Если женщина не рожала, то от прижигания эрозии шейки матки лучше воздержаться, и начать лечение с консервативных методов. Во время родов коагулированная шейка после прижигания эрозии шейки матки плохо раскрывается и легко рвется.
Физиохирургическое лечение (прижигание шейки матки) при дисплазии и эрозии подразумевает воздействие на измененные ткани разными способами:
- электрокоагуляция (диатермокоагуляция), при которой на патологический участок ткани воздействуют электрическим током. Удаляются необходимые ткани, а полное заживление наступает через 2-3 месяца. После такого прижигания эрозии шейки матки возможно появление кровотечений. Шейка матки после прижигания электрическим током теряет эластичность, имеет рубцы, что в дальнейшем может осложнять беременность и роды. Электрокоагуляция применяется для лечения доброкачественных эрозий у рожавших женщин;
- криодеструкция — лечение при помощи жидкого азота. Это более щадящий метод лечения эрозии и дисплазии. Под воздействием жидкого азота происходит охлаждение (замораживание) участков ткани и разрушение клеток. Процедура безопасна и безболезненна. Длительность заживления — 8-10 недель. Криодеструкция не оставляет шрамов или рубцов и может быть рекомендована нерожавшим женщинам или женщинам, планирующим еще одного ребенка в будущем. Однако криодеструкция имеет отрицательные стороны — возможно недостаточное промораживание тканей и не все измененные клетки могут погибнуть;
- лазерная коагуляция, которая является одним из эффективных и безболезненных методов прижигания шейки матки. Репарация места операции происходит за 1-2 два месяца в зависимости от сложности операции. Данный метод прижигания шейки матки практически не дает осложнений и после него не остается рубцов. Данный вид прижигания дисплазии шейки матки абсолютно безболезнен и проводится без обезболивания. Прижигание дисплазии шейки матки лазером проводится в течение нескольких минут и не дает рецидивов;
- радиоволновая деструкция — прижигание шейки матки радиоволнами особой частоты. Радиоволновая хирургия является самым перспективным методом лечения патологии шейки матки, и особенно предраковых заболеваний. Радиоволны стимулируют внутреннюю энергию измененной клетки, с помощью которой клетка разрушается. Этот метод лечения быстрый и безболезненный. Прижигание шейки матки радиоволнами имеет неоспоримые преимущества: минимальное разрушение подлежащих тканей, сокращение времени проведения операции, полное заживление через 30 дней. При прижигании шейки матки радиоволнами устраняются очаги дисплазии, при этом структура мышц шейки матки после прижигания сохраняется. Это является главным достоинством метода — рубец в процессе заживления не возникает. Безрубцовая радиоволновая деструкция при дисплазии — это гарантия отсутствия разрывов шейки матки в родах. Поэтому данный метод лечения рекомендуется применять у нерожавших женщин.
- электроконизация, которая рекомендуется при тяжелой степени дисплазии. Данный метод лечения позволяет удалить атипичные клетки по всей толще эпителия. Конизация — это удаление конусовидного фрагмента шейки матки. К данному методу прибегают в том случае, если физиохирургические методы не устранили патологического очага дисплазии. Операция производится под местной анестезией. Женщина с удаленной частью шейки может выносить беременность, но в данном случае врачи рекомендуют наложение швов на шейку матки, чтобы избежать преждевременных родов.
Цитология
Проводят его, чтобы оценить морфологические спецификации элементов клеток тканей самых разных органов, а также жидкостей и разного рода выделений организма.
Проведение процедуры помогает медикам понять сущность диспластических и злокачественных преобразований конкретных клеток и на основании собранной информации поставить предварительный диагноз.
Метод имеет свои преимущества:
- Он доступен;
- Экономичен для пациента;
- Не требует сложного дорогостоящего оборудования;
- По длительности проведения укладывается в 60 минут;
- Неинвазивен или малоинвазивен (здесь все зависит от выбранной врачом методики забора материала).
Согласитесь, перечисленные преимущества объясняют широкую популярность исследования, его охотно применяют, например, в рамках первичного обследования разных заболеваний.
Специфика изъятия материала стала основой следующей классификации исследования:
- Дооперационная;
- Интраоперационная.
Первая имеет следующие виды:
- Эксфолиативная. Здесь объектом анализа становится отделяемое мочеполовых органов, мокрота, пот, моча, и др. Данная разновидность имеет один существенный недостаток – сохранность материала оставляет желать лучшего.
- Абразивная. Объект исследования – соскобы с областей внутренних органов. Чтобы изъять материал, врач использует специальные инструменты. Данный подход позволяет хорошо сохраняться материалу, а значит, результат будет более четким.
- Аспирационная. Используют методику тонкоигольной биопсии. Это дает врачу самые широкие возможности для доступа в любой орган. Данный способ нашел свое широкое распространение в диагностике опухолей молочной железы на ранней стадии их развития.
Одного только цитологического анализа, при всех его неоспоримых плюсах, недостаточно для постановки анализа окончательного. С помощью метода врач может констатировать наличие злокачественного новообразования, не более того. Существуют современные методики, благодаря которым предварительный диагноз ставится более точно и на основании его врач может спланировать лечебную тактику.
Несколько слов необходимо сказать о цитологическом исследовании в гинекологии. Здесь оно проявляет себя как метод высоко информативный, абсолютной безопасный и дающий врачу необходимую картину для начала лечения при наличии выявленной патологии.
Цитология мазка шейки матки – необходимая и обязательная мера в плане диагностики болезней половой сферы женщины.
Сама процедура не причиняет пациентке неудобств или беспокойства, ее проведение безболезненно и не занимает длительного времени.
Методика выполнения биопсии кости
При проведении биопсии интраоперационной образцы, полученные в ходе проведения операции, передаются специалистам для дальнейшего исследования.
При этом на длительность наркоза, сроки реабилитации влияет характер проведенной операции.
В качестве процедуры самостоятельной биопсия кости сводится к забору необходимого материала с помощью игл, тонкой или толстой, через кожу.
Данный метод биопсии называется пункционным. А зависимости от выбора игла она может быть тонкоигольной и толстоигольной.
При пункционной биопсии применяют местную анестезию. Для контроля за движением иглы в костной ткани могут использоваться также ультразвук или КТ.
Выбор метода проведения процедура – прерогатива врача.
Для проведения биопсии кости в клинике интегративной онкологии Onco.Rehab Вам предстоит проконсультироваться с врачом, который, учитывая Ваши пожелания, а также необходимые факторы, изберет оптимальный метод.
Отличия исследований
Если говорить о названных научных направлениях, то разница между ними будет ясна сразу:
- Гистология – научное направление, занимающееся анализом строения ткани;
- Цитология – научное направление, предметом исследования которого являются клетки.
У цитологии и гистологии в плане анализа есть определенные расхождения.
Первое – это метод оценки характеристик элементов клетки исследуемого биоматериала. Метод применим для выявления опухолей и неопухолевых патологий.
Второе являет собой метод диагностики лабораторной, предметом исследования которой являются образцы биоптата, то есть забранных в ходе манипуляции тканевых элементов.
Оба направления важны с чисто практической точки зрения: они дают врачу картину для постановки диагноза, предварительного либо окончательного, при различных патологиях. Широко применимы они и в онкологии.
Методы взятия биоматериала
Задача биопсии – забор материала (биоптата) для последующего изучения. Это можно сделать 2 методами – хирургическим и эндоскопическим.
Во время хирургической манипуляции удаленную ткань отправляют в лабораторию. Врач, изучающий ее под микроскопом, делает заключение. Операция возобновляется, если необходимо, с корректировкой.
Один из распространенных методов – эндоскопия. Здесь используют фиброскоп, гибкий зонд фотокамерой и светодиодным фонариком. Такая биопсия называется прицельной, где врач с помощью блока управления руководит движением фиброскопа. Прицельная биопсия значительно снижает риски.
Об органе
Матка – это полый внутри, состоящий из мышечной ткани женский непарный орган, расположенный в средней части полости малого таза.
Орган способен в период развития плода значительно увеличиться в размерах, а после родов за пару недель возвратиться к размерам прежним.
Как и другие органы, матку могут подстерегать различные патологии. Они же могут стать причиной опасных осложнений
Поэтому важно в профилактических целях систематически посещать гинеколога.
Грустно, но статистика показывает, что совершенствование медицинских технологий не снижает количество больных. Врачи клиники интегративной онкологии Onco.Rehab часто сталкиваются со случаями запущенных форм рака из-за не вовремя обнаруженной болезни, а ведь лечение заболевания на первоначальных его стадиях – это весомый залог успешного избавления от проблемы.
Биопсия легких: виды и особенности
Специалисты выделяют четыре типа биопсии. В зависимости от метода изъятия материала выполняют бронхоскопическую, чрезкожную пункционную биопсию, открытую и видеоторакоскопическую.
Бронхоскопическая биопсия
Если имеются предположения, что ткани легкого поражены инфекционными агентами, методика считается актуальной. Допускается выполнение манипуляции на момент проведения бронхоскопии, если пораженная ткань находится в центральной части легкого, близко к бронхам. Бронхоскоп оснащен эластичной трубкой с камерой. Путем проникновения трубки в дыхательные пути оценивается состояние всей слизистой, а также появляется возможность взять биопсию. Миниатюрные щипцы осуществляют забор биологического материала.
Пункционная биопсия легочной ткани
Выполняется процедура путем прокола кожи и легкого полой медицинской иглой. Проткнув грудную клетку, ориентируясь на УЗИ или рентгеновские методы, врач выполняет биопсию, предварительно сделав небольшой надрез. Как правило, пациент находится в сидячем положении. Манипуляция производится под местным обезболиванием. На момент взятия биоматериала больному нельзя двигаться и рекомендовано задержать дыхание. Этот метод показан в тех случаях, когда проведение бронхоскопической биопсии не представляется возможным, а пораженные ткани локализованы вблизи грудной клетки.
Открытая биопсия
Бывают различные ситуации, когда врач назначает забор аномальных тканей легкого в большом количестве. Здесь имеем дело с открытой биопсией, которая выполняется под общим наркозом. Пациента интубируют, подключают к аппарату ИВЛ. Операционное поле обрабатывают. В межреберном промежутке делают надрез и вскрывают плевральную полость. Следующий шаг – забор материала и постановка дренажа. После герметизации плевры хирург ушивает раневую поверхность. Спустя две недели снимают швы.
Видеотораскопическая биопсия
Наиболее часто находит применение именно эта методика забора биологического материала с легкого. В полость органа вводится специальное оптическое оборудование, которое позволяет контролировать процесс извлечения биопсии. В области пораженной доли легкого врачом выполняется два прокола, через которые вводятся инструменты для забора биоматериала и эндоскоп.
Подготовка к биопсии легкого
Все начинается с того, что врач проводит детальную консультацию, разъясняя ход выполнения манипуляции и предупреждает о рисках. В свою очередь, пациент обязан рассказать врачу, на какие препараты у него есть аллергия, если таковая имеется, уведомить о наличии беременности или плохой свертываемости крови.
Перед процедурой показано проведение следующих методов диагностики для определения точного расположения пораженного участка:
-
СКТ и МРТ.
Пациент должен взять направление на ОАК и ОАМ. За 4 дня до предполагаемой даты выполнения биопсии рекомендовано отказаться от приема препаратов, влияющих на разжижение крови. Последний прием пищи и воды – за восемь часов до биопсии.
Ход процедуры
Первым делом пациент подписывает документы, подтверждающие его согласие на выполнение манипуляции. Исключить шоковые состояния в момент забора образца позволяет мягкая седация больного. Биоптат принято брать с центра аномального участка и по краям, в это время пациенту нельзя шевелиться, кашлять.
В зависимости от выбранной врачом методики производится забор материала. Доступ к органу обеспечивается сразу после того, как подействует обезболивающий препарат или наркоз. Если материал был взят методом пункционной биопсии, то пациенту накладывают шов и стерильную повязку. Ближайшие два часа он находится под контролем врачей.
Порядок проведения процедуры
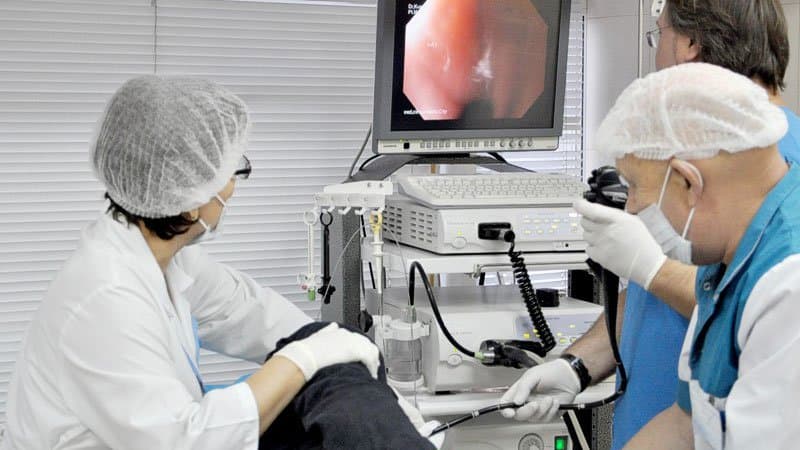
Биопсию желудка можно проводить в амбулаторных условиях, под местной анестезией: зев и глотку орошают 10-процентным раствором лидокаина для подавления рвотного рефлекса. Обследуемый должен находиться в положении лёжа, на левом боку. Эндоскоп вводится аккуратными движениями, поочерёдно осматриваются все участки слизистой на протяжении пищевода и желудка. Для улучшения визуализации нагнетается воздух, который расправляет складки полого органа.
С исследуемого участка слизистой специальным инструментом для биопсии (биопсийными щипцами), введённым в инструментальный порт фиброскопа, отщипывается кусочек ткани. Для увеличения точности гистологического исследования забор материала проводят с нескольких точек слизистой (не меньше 4-х), причём биоптат берётся с границы между патологически изменённым и нормальным участками.
Также применяется дополнительная методика хроматогастроскопии, упрощающая определение границ между разными участками исследуемой поверхности. По слизистой оболочке желудка распыляется краситель, который неравномерно впитывается (в зависимости от функционального и органического состояния слизистой). Для окрашивания можно использовать раствор Люголя, метиленовый синий, конго красный. Тот участок, который окрасился более интенсивно, чаще всего является патологически изменённым, и биопсия проводится на периферии этой области (если язва или опухоль, то и в центре тоже). Продолжительность процедуры может варьировать от 10 до 40 минут и зависит от объёма исследования.
После проведения биопсии желудка желательно не принимать пищу в течение 2-х часов. После прохождения этого периода стоит какое-то время избегать употребления горячих блюд и напитков. Как правило, болевой синдром и во время, и после процедуры отсутствует, однако может быть небольшой дискомфорт в эпигастральной области. В редких случаях возможно небольшое кровотечение, которое останавливается самостоятельно.
Показания к проведению
Как было указано выше, биопсию кости как самостоятельную процедуру проводят в случаях, когда другие диагностические методы – рентгенография, КТ, МРТ – не дают врачу требующейся информации о заболевании.
Показания для проведения:
- Опухоли;
- Хронический остеомиелит;
- Абсцесс Броуди;
- Туберкулез кости;
- Разрушение кости неясной этиологии;
- Болезни костей, не поддающиеся лечению.
В большинстве случаев процедура показана пациентам, у которых подозревают первичную опухоль кости.
Процедура показана перед проведением хирургического вмешательства или во время него
Это важно, чтобы понять характер опухоли, ведь именно это влияет на объем операции. Если речь идет о поражении инфекционном, то биопсия дает возможность установить чувствительность бактерий к терапевтическим препаратам.
Биопсия лимфатических узлов
Лимфатическая система занимается фильтрацией жидкостей организма. Если тело человека атаковал вирус, бактериальная инфекция, грибок или паразиты, лимфоузлы увеличиваются, так как в крови повышается количество макрофагов, борющихся с чужеродными организмами. Также они могут увеличиваться из-за пропитывания раковыми клетками.
Если измененный лимфатический узел расположен глубоко, а оценить его состояние с помощью пальпации врач не может, он направляет пациента на биопсию.
Во время биопсии хирург может удалить весь поврежденный узел лимфатической системы или взять часть клеток. Процедура проводится в таких случаях:
- есть подозрения на лимфостаз или лимфедему;
- человек потенциально болен инфекцией;
- лимфатический узел увеличен в течение месяца или дольше, но болевых ощущений нет;
- лимфоузел увеличен до 1 см и более и болит.
Решение о проведении биопсии принимается врачом после комплексного обследования организма для выявления причин проблемы неинвазивными методами. Предварительно проводится УЗИ, КТ, пальпация.
Открытая биопсия предполагает частичное или полное удаление проблемного лимфоузла через небольшой разрез. Такой метод позволяет хирургу визуально контролировать процесс. Осложнения после процедуры редки: кровотечения, лихорадка, повреждение нервов в месте забора ткани.
Как готовиться к биопсии?
Специальная подготовка к процедуре не требуется. Но есть некоторые рекомендации, которые помогут перенести исследование без дополнительных неудобств:
- Прекратить за несколько дней до процедуры прием антикоагулянтов и аспирина, так как эти препараты могут усилить кровотечение.
- Сообщить врачу о возможных аллергических реакциях, беременности, наличии кардиостимулятора.
- В день проведения процедуры воздержаться от использования дезодорантов, косметических лосьонов и других средств, которые наносятся на подмышечную впадину.
- В день проведения исследования надеть бюстгальтер для удержания льда на месте прокола.
После биопсии возможны кровоподтеки на груди и незначительное покраснение в месте прокола. Эти последствия процедуры проходят в течение нескольких дней. Если поднялась температура, появился обширный отек и кровоточивость или грудь изменила форму, это повод обратиться к врачу.
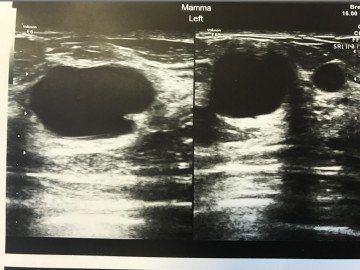
Трепан-биопсия: показания и противопоказания
В медицинской практике существует правило, что перед исследованием молочных желез пациентка должна пройти комплексное обследование, в которое входят:
- Пальпация;
- Маммография;
- УЗИ;
- Лабораторные тесты;
- КТ либо МРТ (если есть необходимость).
В том случае, если врач не может определить природу обнаруженных новообразований, то пациентка направляется на биопсию.
Как мы уже отметили, показанием к исследованию могут быть симптомы, косвенно указывающие на опухоль:
- Деформация сосков;
- Нехарактерные выделения из сосков;
- Изменение цвета кожи и ее рельефа в зоне опухоли, некоторые иные.
Ограничений к проведению исследования почти нет. Если же осложнения случаются, врач определяют тактику их лечения.
Подготовка к биопсии
Перед проведением процедуры врач рассказывает пациенту о том, для чего и как будет проводиться процедура, а также какие осложнения она может вызвать. Также специалист задаст пациенту вопросы про имеющиеся заболевания и общее самочувствие, узнает есть ли у пациента аллергия на определенные лекарственные препараты. Если все в порядке, назначается дата проведения процедуры и подписывается разрешение на вмешательство.
За две недели до процедуры пациенту нужно отменить прием препаратов, разжижающих кровь и влияющих на ее свертываемость, с целью минимизировать риск появления кровотечения. К этим медикаментам относятся антикоагулянты, антиагреганты, нестероидные противовоспалительные средства. Некоторые диетические добавки также следует исключить из рациона. Это рыбий жир, чеснок, гинкго. Многие препараты может правильно оценить лишь доктор. Поэтому, во время подготовки перечислите лечащему врачу все медикаменты, которые вы принимаете или принимали в недавнее время. Учитывая эти данные, врач выберет оптимальный период для процедуры и скажет, после какого времени можно возобновить прием препаратов.
За несколько дней до проведения биопсии необходимо пересдать все анализы, в назначенный день необходимо отказаться от еды и питья, за день — очистить кишечник с помощью клизмы или слабительных средств. За несколько дней до биопсии пациенту рекомендуется анализы крови и мочи, чтобы доктор оценил состояние организма и его готовность к манипуляции.
Что делать после процедуры
После проведения эксцизионной биопсии врач даст пациенту все необходимые рекомендации касательно периода восстановления. Как правило, он протекает легко, быстро и не требует серьезных ограничений. Пациенту остается лишь ждать результатов исследования. В отличие от других лабораторных и инструментальных методов диагностики, результаты биопсии готовятся немного дольше — около 7-10 дней. Объясняется это достаточно трудоемким процессом приготовления срезов. Сначала удаленный лимфоузел необходимо зафиксировать в формалине, затем провести в спиртах, залить в парафиновый блок, нарезать на предметное стекло и изучить под микроскопом. Для уточнения диагноза могут назначаться дополнительные исследования, например, иммуногистохимия. На все эти этапы требуется достаточно много времени, поэтому и результат готовится относительно долго.
После того, как лечащий врач получит заключение из гистологической лаборатории, он сможет поставить точный диагноз и назначить необходимое лечение.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Подготовка
Особой подготовки к процедуре не требуется. Необходим обязательный рассказ врача о ее сути, рисках, а также письменное согласие пациента.
За 2-3 недели нужно забыть о курении и спиртном, скорректировать питание, убрать острые, жирные, копченые блюда. За 12 часов до проведения процедуры нельзя принимать пишу, а за 3 жидкость.
При необходимости используют анестезию. В случае применения общего наркоза пациент не должен пить и есть в течение срока, оговоренного врачом.
Необходимость оставаться под наблюдением врача существует в течение 8-10 часов, после этого пациент отправляется домой и обязан предпринимать меры предосторожности:
- Первые несколько дней полупостельный режим;
- Никаких тяжелых физических нагрузок;
- Здоровое питание;
- Здоровый образ жизни
Противопоказания к проведению
Каким бы важным анализом не считалась биопсия желудка в Москве, главная задача докторов – не навредить пациенту, подвергая риску его здоровье. Именно наличие противопоказаний является ключевым моментом, отменяющим данный вид обследования.
Процедура не проводится:
- у пациентов в состоянии шока;
- при заболеваниях сердечной мышцы и сосудов;
- в случае протекания воспалительного процесса в день процедуры в гортани, глотке, дыхательных путях и других патологических факторах;
- у больных с геморрагической формой диатеза;
- при инфекционных недугах в остром периоде развития;
- у пациентов с узким пищеводом и перфорацией на стенках желудка;
- при химических ожогах органов желудочно-кишечного тракта;
- если выявлена аллергия на анестезию и обезболивающие медикаменты;
- у людей с психическими отклонениями.