Болезнь паркинсона
Содержание:
- Причины возникновения болезни Паркинсона
- Основные проявления
- Причины болезни Паркинсона
- На заметку
- Симптомы паркинсонизма
- Методы диагностики болезни
- Какая диета поможет предотвратить болезнь Паркинсона
- Источники
- Что такое болезнь Паркинсона
- Как возникает паркинсонизм?
- Лечение болезни Паркинсона
- Диагностика
- Классификация заболевания
- Диагностика
- Причины
- Диагностика
- Клинические проявления
- Постуральные нарушения
- Лечение на поздних стадиях
Причины возникновения болезни Паркинсона
Как и у большей части неврологических диагнозов причины возникновения болезни Паркинсона в настоящий момент специалистам точно не известны. Установлено, что основанием возникновения нарушений становится возникновение изменений, происходящих в так называемой черной субстанции мозга.
Главной задачей этого участка является выработка особого химического вещества допомина, задачей которого становится проведение сигнала, который должен проходить между черным веществом и полосатым телом. Нарушение проводимости данного сигнала приводит к нарушениям координации движений. Триггером появления нарушений считают:
- наследственную предрасположенность;
- большое число стрессов;
- поражение мозговых оболочек при отравлении за счет выбросов из печени внутренних токсинов;
- повышенный уровень холестерина, способный провоцировать склеротические изменения;
- нарушение кровообращения мозга, провоцирующее дегенеративные процессы;
- вызванные вирусной или бактериальной инфекцией воспаления, энцефалит;
- поражение черного вещества высокими дозами свободных радикалов и другие основания;
- опухолевые процессы в мозге, сильные травмы головы;
- естественное старение организма, при котором происходит отмирание нейронов.
У большинства пациентов наблюдается сочетание сразу нескольких провоцирующих факторов. Одновременно даже полный комплекс присутствия всех указанных причин не всегда приводит к старту тяжелого и неизлечимого неврологического заболевания.
В молодом возрасте основной причиной становится врожденная предрасположенность. Старт болезни в среднем и пожилом возрасте связано в большинстве случаев с влиянием на организм внешних воздействий.
Точные причины неизвестны. За годы борьбы с этим страшным диагнозом разработаны несмотря на это действенные методы лечения болезни Паркинсона.
Основные проявления
Главными проявлениями болезни Паркинсона принято считать тремор, гипокинезию, ригидность мышц и постуральную неустойчивость, а также психические и вегетативные расстройства.
Тремор или дрожание является самым очевидным и выраженным симптомом заболевания, который чаще всего беспокоит человека в покое, однако может возникать и в качестве постурального или интенционного проявлений. Частота тремора при паркинсонизме достигает 4-6 движений за секунду. Начинается тремор обычно с дистального отдела любой руки, а в ходе прогрессии распространяется на вторую руку и обе ноги. Движение пальцев пациента при треморе может внешне напоминать пересчет монет. Также может возникать и тремор головы, проявляясь движениями «да-да» или «нет-нет», дрожанием век, челюсти или языка. Очень редко тремор при паркинсонизме охватывает тело полностью. Чаще всего он усиливается в стрессовых ситуациях, обычно его можно заметить у пациента в состоянии покоя, а при движении дрожь стихает или исчезает совсем.
В теле человека присутствует скованность, активно двигаться он может лишь после некоторого промедления и то, с замедленным темпом (характеризует возникшую брадикинезию). Шаги у человека становятся мелкими, походка кукольной, ступни располагаются при этом четко параллельно между собой. Выражение лица и взгляд у пациента при этом застывшие, присутствует выраженная амимия, улыбка, а гримаса плача возникает на лице очень медленно, заторможено.
Человек часто застывает в позе манекена. Речь его монотонная и постепенно сходит на нет. Почерк становится прерывистым и мелким, что характеризует развитие микрографии. Также в качестве проявления гипокинезии может возникать олигокинезия и синкинезия, то есть сокращение общего количества движений и исчезновение дружественных движений у пациента, типа размашистых движений рук при ходьбе, сморщивания лба при взгляде наверх и прочего. Параллельных действий пациент уже не может совершать, все его движения становятся автоматическими.
Ригидность мышечной ткани проявляется равномерным увеличением тонуса мышц пластического плана. При этом конечности застывают в согнутом положении либо в полностью разогнутом состоянии, что является проявлением пластической восковой гибкости. Если ригидность начинает преобладать в некоторых группах мышц, то возникает поза манекена или просителя, при которой выражена сутулость, наклон головы вперед, руки полусогнуты в локтях и прижимаются к туловищу, а ноги полусогнуты в тазобедренных и в коленных суставах. Если попробовать пассивно сгибать-разгибать лучезапястные суставы, предплечья, то можно ощутить ступенчатость мышечного напряжения или симптом “зубчатого колеса”.
При изменении тонуса мышц конечности уже не могут самопроизвольно возвращаться в первоначальную позицию после любого выполненного действия. Это характеризует возникновение феномена Вестфаля, когда при резком тыльном сгибе стопы она какое-то время остается в такой позиции и не разгибается самостоятельно.
На поздних стадиях болезни возникает постуральная неустойчивость. Пациент не может самопроизвольно преодолевать ни инерцию покоя, ни инерцию движения; с трудом может начать двигаться, а начав, уже не может остановиться. При движении вперед туловище начинает опережать ноги, нарушается центр тяжести в теле, возникает потеря устойчивости и человек падает. Данная симптоматика может самоустраняться после сна либо под воздействием других факторов, но спустя какое-то время она возвращается снова.
Помимо нарушения двигательной активности у пациентов с болезнью Паркинсона ярко выражены обычно психические и вегетативные расстройства, нарушен обмен веществ. Вследствие чего у пациента может возникнуть ожирение, истощение, усилиться секреторная деятельность сальных, потовых и слюнных желез.
Причины болезни Паркинсона
- Старение – с возрастом количество нервных клеток снижается, это приводит и к снижению количества дофамина в базальных ганглиях, что может спровоцировать болезнь Паркинсона;
- Наследственность – несмотря на то, что ген болезни Паркинсона до сих пор не выявлен, у многих пациентов выявлено наличие этой болезни в генеалогическом древе, в частности детская форма заболевания объясняется именно генетическими факторами;
- Факторы окружающей среды – различные токсины, пестициды, тяжёлые металлы, ядовитые вещества, свободные радикалы могут спровоцировать гибель нервных клеток и привести к болезни Паркинсона;
- Лекарственные препараты – некоторые нейролептические препараты (например, антидепрессанты) нарушают обмен дофамина в центральной нервной системе и вызывают побочные эффекты, схожие с симптомами болезни Паркинсона;
- Травмы и заболевания головного мозга – ушибы, сотрясения, а также энцефалиты вирусного или бактериального происхождения могут повредить структуры базальных ганглиев и спровоцировать болезнь;
- Неправильный образ жизни – к болезни Паркинсона могут привести такие факторы риска, как недосыпание, постоянные стрессы, неправильное питание, авитаминозы и др.;
- Другие заболевания – атеросклероз, злокачественные опухоли, заболевания эндокринных желез могут привести к такому осложнению, как болезнь Паркинсона.
На заметку
- Болезнь Паркинсона – второе по распространенности нейродегенеративное заболевание. Чаще встречается только болезнь Альцгеймера.
- На самом деле, болезнь затрагивает не только двигательную функцию, но и все остальные системы организма, включая пищеварение.
- Пока что точные причины ее возникновения и лечение не найдены. Есть только средства, чтобы снизить риски и замедлить развитие болезни.
- Хотя главный признак болезни Паркинсона – тельца Леви в клетках мозга, ученые полагают, что начинаться болезнь может в кишечнике.
- Кишечная микробиота помогает бороться со многими болезнями и сейчас ученые проверяют, может ли диета защитить от “паркинсона”.
Вклад генетики в развитие болезни Паркинсона есть, хоть и не очень большой. Узнать о нем наверняка можно с Генетическим тестом Атлас. А Тест микробиоты Атлас поможет вам узнать больше о том, как помочь бактериям кишечника защищать вас от болезней.
- Chen, S, G et al. , 2016. Exposure to the Functional Bacterial Amyloid Protein Curli Enhances Alpha-Synuclein Aggregation in Aged Fischer 344 Rats and Caenorhabditis elegans. Sci Red: 6.
- Gazerani, P., 2019. Probiotics for Parkinson’s Disease. International Journal of Molecular Sciences: 20.
- Goetz, C, G., 2011. The History of Parkinson’s Disease: Early Clinical Descriptions and Neurological Therapies. Cold Spring Har Perspect Med.
- Kujawska, M et al., 2018. Polyphenols in Parkinson’s Disease: A Systematic Review of In Vivo Studies. Nutrients: 10.
- Liddle, R, A., 2019. Parkinson’s Disease from the Gut. Brain Res: 15, pp 201-206.
- Perez-Pardo, P et al. , 2017. The Gut-Brain Axis in Parkinson’s Disease: Possibilities for Food-Based Therapies. European Journal of Pharmacology: 817, pp 86-95.
- Stykel, M, G et al., 2018. Nitration of Microtubules Blocks Axonal Mitochondrial Transport in a Human Pluripotent Stem Cell Model of Parkinson’s Disease. The FASEB Journal: 32.
- Unger, M, M et al., 2016. Short Chain Fatty Acids and Gut Microbiota Differ Between Patients with Parkinson’s Disease and Age-Matched Controls. Parkinsonism and Related Disorders: 21, pp 66-72.
- Zhu, H., 2017. Our Gut Bacteria May Act as a Foe of Our Brain. AME Medical Journal: 2.
- Unger, M, M et al., 2016. Short Chain Fatty Acids and Gut Microbiota Differ Between Patients with Parkinson’s Disease and Age-Matched Controls. Parkinsonism and Related Disorders: 21, pp 66-72.
Симптомы паркинсонизма
У паркинсонизма есть ряд характерных симптомов, которые позволяют четко дифференцировать это заболевание:
- Дрожание конечностей и головы. Особенность в том, что тремор возникает в состоянии покоя и затихает при попытках движения.
- Мышечная скованность, напряжение, гипертонус. Усиливается при повторных однообразных движениях, пациенту сложно выполнять их длительное время.
- Характерная для паркинсонизма поза: спина сгорблена, конечности поджаты к туловищу, голова все время наклонена вперед.
- Нетвердая семенящая походка – пациент передвигается мелкими шажками, плохо отрывает стопу от пола.
- При паркинсонизме пациенты часто падают, теряют равновесие.
- Двигательная бедность – сложно начать движение, они замедленны.
- Снижается мимическая активность.
- Речь становится тихой, монотонной.
- У пациента заметно беднеет память, есть нарушения мышления.
- Психологические расстройства – сниженное настроение, склонность к критике.
- Кожа становится сальной.
- Повышается слюноотделение, у некоторых пациентов можно заметить выраженное слюнотечение.
- Есть еще одна характерная особенность – склонность к запорам, редкий стул, нарушение перистальтики.
Даже характерные симптомы не гарантируют достоверную диагностику. Поэтому необходимо пройти полноценное обследование.
В ЦЭЛТ вы можете получить консультацию специалиста-невролога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Методы диагностики болезни
Какая диета поможет предотвратить болезнь Паркинсона
Исследования показали, что пробиотики помогают пациентам с “паркинсоном” облегчить проблемы с пищеварением. Пробиотики содержат полезные бактерии, которые подавляют воспаление в кишечнике и помогают поддерживать здоровый баланс микробиоты. В норме они живут в кишечнике и так, но повысить их число можно за счет ферментированных продуктов: йогурта, кефира и добавок.
Photo by ja ma / Unsplash
Пребиотики или продукты с пищевыми волокнами тоже полезны в борьбе с болезнью Паркинсона. Они увеличивают популяцию полезных бактерий и улучшают состояние кишечника. А еще клетчатка из фруктов, овощей и цельнозерновых помогает пациентам скорректировать недостаток масляной кислоты. Это вещество полезно для поддержания здоровой микробиоты, но при болезни Паркинсона его часто не хватает.
Полифенолы или растительные жиры помогают организму защититься от окислительных процессов: как в кишечнике, так и в мозгу. Они способствуют росту пробиотических полезных бактерий и усиливают защитные свойства стенки кишечника. Полифенолы из зеленого чая, например, обладают нейропротекторными свойствами. Считается, что они могут защищать клетки мозга от повреждений.
Источники
- Tucker HR., Mahoney E., Akhtar K., Kao TJ., Mamone G., Mikkilineni S., Ravi M., Watkins H., Terrelonge DL., Martin C., Unger K., Kim G., Fiber K., Gupta M., Indajang J., Kochman EM., Sachs N., Feustel P., Molho ES., Pilitsis JG., Shin DS. Motor Thalamic Deep Brain Stimulation Alters Cortical Activity and Shows Therapeutic Utility for Treatment of Parkinson’s Disease Symptoms in a Rat Model. // Neuroscience — 2021 — Vol460 — NNULL — p.88-106; PMID:33631218
- Cotterell P. Parkinson’s disease: symptoms, treatment options and nursing care. // Nurs Stand — 2018 — Vol33 — N7 — p.53-58; PMID:30198239
Что такое болезнь Паркинсона
Как возникает паркинсонизм?
Самое частое расстройство – паркинсонизм. При паркинсонизме движения замедляются и становятся скованными, уменьшается их амплитуда. Повышается мышечный тонус, конечности дрожат в состоянии покоя.
Паркинсонизм типичен для разных патологий: болезни Паркинсона, паралича, системной атрофии, наследственных заболеваний нервной системы и других. Большая часть случаев относится к болезни Паркинсона.
Болезнь Паркинсона – нейродегенеративное заболевание, при котором гибнут нейроны черной субстанции — определенного участка головного мозга.
В основном болезнь проявляется у людей после 50 лет с частотностью 150-200 случаев на 100 тысяч человек. Есть и более ранние формы патологии.

Паркинсонизм приводит к недостатку дофамина, что провоцирует внешние симптомы в виде брадикинезии (замедление движений), тремора (дрожание пальцев рук), ригидности (скованности мышц). К классическим симптомам болезни добавляются другие, связанные и несвязанные с движениями. Постепенно заболевание прогрессирует
Важно определить патологический процесс в зачатке и начать незамедлительное лечение
Болезнь Паркинсона может быть первичной и вторичной. Первичная форма встречается чаще и связана с наследственностью. Вторичная (синдром Паркинсона) – состояние, которое проявляется характерными симптомами из-за развития других заболеваний.
Лечение болезни Паркинсона
Традиционное лечение болезни Паркинсона
| Метод лечения | Принцип лечения | Как проводится |
| Медикаментозное лечение | Восполнение нехватки дофамина в центральной нервной системе | Применяются препараты, содержащие предшественники дофамина (Леводопа), а также его агонисты (Бромокриптин, Лизурид, Ропинирол и др.) |
| Блокирование ферментов, разрушающих дофамин | С этой целью назначают ингибиторы МАО (Селегинин) и КОМТ (Толкапон, Энтакапон) | |
| Облегчение выхода дофамина из клеток | Данные препараты способствуют выбросу запасов дофамина (Амантадин, Бемантан и др.) | |
| Снижение возбуждающего действия ацетилхолина (возбуждающий нейромедиатор) | Эти препараты уравновешивают возбуждающее и тормозящее действие нервных клеток (Тригексифенидил, Бипериден, Проциклидин и др.) | |
| Снижение возбуждающего действия глутамата (возбуждающий нейромедиатор) | С этой целью назначают блокаторы рецепторов глутамата (Мемантадин, Амантадин) | |
| Дополнительные препараты для устранения некоторых симптомов | К таким препаратам относятся антидепрессанты, нейролептики, антигистаминные препараты, миорелаксанты и др. | |
| Хирургическое лечение | Электростимуляция структур головного мозга, ответственных за двигательную активность | В определённые структуры головного мозга вводятся электроды, соединяющиеся с нейростимулятором, который имплантируется под кожу в области груди. Такая операция значительно улучшает состояние больного, а также замедляет прогрессирование болезни. |
| Разрушение определённых структур головного мозга | Для устранения тремора иногда прибегают к таламотомии(разрушение определённых ядер гипоталамуса). При паллидотомии (разрушение участка базальных ганглиев) наблюдается улучшение двигательных функций. Однако, такие операции очень рискованны и обладают большим количеством побочных эффектов. |
Альтернативное лечение болезни Паркинсона
| Состав | Способ приготовления | Как принимать | Эффект |
| -высушенные цветки липы; -спирт медицинский разбавленный 40% | Залить цветки спиртом, дать настояться 2-3 недели, процедить | 3 раза в день по 1-2 чайной ложке, после еды | Выраженный противосудорожный эффект |
| -1 стакан овса; -2 л дистиллированной воды | Залить овёс водой, кипятить на медленном огне 40 минут, затем дать настояться 1-2 дня, процедить | 3 раза в день по половине стакана, до еды, курс приёма – 2 месяца, после перерыва можно возобновить курс | Отвар снимает тремор, способствует расслаблению мышц |
| -30 г прополиса | Разделить на порции по 1 г | Жевать утром и вечером, до еды, курс – 15 дней, затем следует сделать перерыв | Помогает снять мышечную дрожь, улучшает двигательную активность |
| -2 ст л шалфея; 2 стакана кипятка | Залить шалфей кипятком, дать настояться 10 часов, процедить | 4 раза в день по половине стакана, до еды | Противосудорожный, расслабляющий эффект |
| -3 ст л высушенного зверобоя; -1 стакан кипятка | Залить зверобой кипятком, дать настояться 5 часов, процедить | 2 раза в день по половине стакана, до еды, курс приёма – 2 месяца, после перерыва можно повторить курс | Настой облегчает симптомы болезни, улучшает самочувствие |
ВНИМАНИЕ! Лечение народными средствами не заменяет медикаментозного лечения, прописанного лечащим врачом!
Другие способы лечения болезни Паркинсона
| Вид лечения | Способ лечения | Эффект |
| Лечебный массаж | Интенсивное массирование мышц всего тела | Способствует расслаблению мышц, снимает болезненность, восстанавливает кровоток в мышцах |
| Лечебная физкультура | Активные упражнения, подобранные индивидуально с помощью лечащего врача | Интенсивные движения способствуют улучшению питания и работы мышц и суставов, восстанавливают двигательную активность |
| Упражнения для развития речи | Речевые упражнения, подобранные индивидуально с помощью логопеда | Улучшают речь, способствуют улучшению работы мимических и жевательных мышц |
| Диета | Питание, богатое растительной пищей, со сниженным содержанием холестерина, подобранное индивидуально с помощью диетолога | Способствует улучшению обменных процессов в нервных клетках, повышению эффективности работы центральной нервной системы |
Диагностика
В диагностике заболевания изначально нужно определить, чем именно страдает пациент: болезнью или синдромом, который проявляется по причине других болезней. Специалист выслушивает жалобы пациента, проводит опрос, изучает историю болезни
Важно выяснить, были или есть ли в жизни человека провоцирующие факторы, которые привели бы к развитию вторичного паркинсонизма.
Выясняют следующие моменты:
• Уровень артериального давления,
• Наличие атеросклероза,
• Частые или сильные мозговые травмы,
• Интоксикация организма химическими веществами, лекарствами или наркотиками.
Обследованием и лечением занимается врач-невролог. В ходе обследования могут применять разные методы диагностики: МРТ и ПЭТ головного мозга, компьютерную томографию и другие. Благодаря им можно обнаружить омертвевшие участки нервной ткани, уменьшение клеток, которые вырабатывают дофамин, получить картину о состоянии головного мозга и изучить его. Все эти процедуры помогают точно установить диагноз и характер болезни.
После постановки точного диагноза и определения индивидуального характера заболевания врач назначает лечение, которое будет зависеть от возраста, стадии, самочувствия пациента.
Классификация заболевания
Диагностика
Раннее диагностирование болезни Паркинсона помогают выявить патологию на самых ранних стадиях. Превентивные анализы и проверки рекомендованы людям, у которых в семейный анамнез включает большое число случаев выявления неврологических заболеваний. В медицинской практике это так и называется неврологический анамнез».
Ранняя диагностика избавит пациента от обращения к специалисту уже только на стадии выраженных внешних нарушений. Дополнительные обследования на поздней стадии уже не требуются.
В перечень вариантов ранней диагностики входит:
- проведение осмотра;
- выполнение обонятельного теста, нарушение обоняния становится одним из первых выраженных проявлений;
- мигреней;
- в ходе личной беседы врач уточняет качество сна, уровень раздражительности.
Анализы выявить присутствие этого неврологического нарушения не в состоянии. В ситуации присутствия в семье неврологического анамнеза требуется тщательно контролировать наличие или отсутствие первых проявлений в виде минимального тремора, болей между лопатками.
Подтверждение диагноза проводится с помощью использования КТ или МРТ. Часто именно проведение таких исследований, например, после травмы головы или при исследовании гайморовых пазух, позволяют определить патологические нарушения еще до первых внешних проявлениях.
Причины
Диагностика
Диагностика болезни Паркинсона представляет собой непростую задачу. Ведь, несмотря на распространенные заблуждения, ни одно нейровизуализационное исследования, кроме позитронно-эмиссионной томографии, не может установить диагноз достоверно. Ни МРТ головного мозга, ни даже ультразвуковое исследование черной субстанции не позволяет говорить о наличии заболевания с высокой степенью вероятности.
Единственным способом исследования, позволяющем говорить о наличии заболевания является позитронно-эмиссионная томография (ПЭТ). При проведении ПЭТ отмечается снижение накопления специального радиоактивного препарата – флуодопы в полосатом теле и черной субстанции. Причем выявление заболевания возможно даже на доклинической стадии. Однако распространенность исследования очень ограничена, исследование чрезвычайно дорогое на современномэтапе и в России возможно его проведение лишь в крупных научно-исследовательских центрах.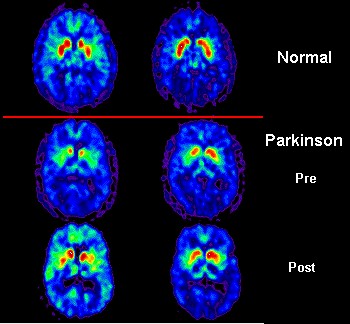
Как правило, диагноз ставится на основании клинической картины. При этом обязательно учитывается наличие характерных симптомов, типичность клинической картины и жалоб, а также последовательности прогрессии симптоматики. Также в неврологическом осмотре выявляют наличие брадикинезии, феномен «зубчатого колеса» и другие специфические симптомы заболевания.
Немаловажное значение в диагностике играет и хороший ответ на терапию леводопосодержащими препаратами. Симптомы при первых приемах, обычно, полностью или почти полностью проходят
Клинические проявления
Все признаки болезни Паркинсона обусловлены разрушением нейронов. Эти клетки выполняют различные функции, от движений пальцев рук до контроля работы внутренних органов. В зависимости от того, какие клетки повреждаются в результате патологических биохимических реакций либо действия внешних факторов, заболевание может иметь различные проявления. При диагностике паркинсонизма выделяют тетраду симптомов, которые могут возникать по отдельности либо в совокупности:
- тремор — дрожание конечностей;
- ригидность — мышечная слабость;
- гипокинезия — снижение подвижности;
- снижение постурального контроля — нарушение равновесия и контроля положения тела в пространстве.
Мышечный тремор — один из наиболее явных симптомов болезни Паркинсона. Его можно заметить уже на начальных этапах болезни, когда остальные клинические признаки не успели сформироваться. Ригидность мышц легко определяется на поздних стадиях паркинсонизма, но на первых этапах может оставаться незамеченной. В ходе диагностики большое значение имеет симметричность тонуса конечностей. Характерная для истинного паркинсонизма особенность — это ассиметричное проявление симптомов.
Гипокинезия — это замедленность движений, а также уменьшение их количества и амплитуды. На ранних этапах этот симптом практически незаметен, но существуют способы его обнаружения. Так, пациента просят выполнить простые движения (согнуть пальцы в кулак). Если выполнить это действие быстро и симметрично не получается, это становится основанием для подозрения на болезнь Паркинсона. На поздних стадиях гипокинезия начинает проявляться в быту. Больному сложно застегивать одежду, принимать пищу, выполнять гигиенические и другие процедуры. Также может нарушаться двигательная функция мимических и жевательных мышц. В связи в этим, у человека появляются нетипичные жесты, речь становится нечеткой.
Кроме изменения состояния мышц, пациента беспокоят дополнительные симптомы болезни Паркинсона, а в некоторых случаях они выходят на первый план. К ним относятся бессонница, неконтролируемое слюнотечение, расстройства пищеварительной и мочевыделительной систем, деменция и другие проявления. Характерным для паркинсонизма также является синдром беспокойных ног — состояние, при котором пациент испытывает дискомфорт в нижних конечностях и постоянно выполняет ими движения для облегчения самочувствия.
Стадии болезни Паркинсона
Патологические изменения в работе центральной нервной системы развиваются поэтапно. На первых стадиях болезнь может протекать бессимптомно, а определить ее самостоятельно можно только тогда, когда признаки становятся более выраженными. Первая классификация выделяет 3 степени развития паркинсонизма, обусловленных общей клинической картиной и необходимостью принимать специфические медикаменты:
- ранняя — не требует регулярного приема препаратов, больной сохраняет полную работоспособность;
- развернутая — на этом этапе пациенту уже назначается медикаментозное лечение, но можно сохранить физическую способность выполнять любые задачи;
- поздняя — пациент может утрачивать способность к элементарному самообслуживанию, усиливается риск развития осложненных форм.
Существует еще одна классификация, которой пользуются медики всего мира при диагностике болезни Паркинсона (по Хену-Яру). Она различает 5 последовательных стадий патологии:
- первая — можно отметить двигательные проявления, но только с одной стороны;
- вторая — симптомы начинают быть заметными с двух сторон;
- третья — пациент испытывает незначительное нарушение координации движений, походка становится неустойчивой, но человек по-прежнему не утрачивает способность к самообслуживанию;
- четвертая — двигательная активность значительно ограничена, вследствие чего человек нуждается в посторонней помощи для передвижения;
- пятая — человек практически утрачивает возможность передвигаться, постоянно находится в горизонтальном либо сидячем положении.
Признаки болезни Паркинсона у женщин и мужчин идентичны. Кроме того, заболевание может впервые проявляться в любом возрасте, в том числе у молодых людей младше 25 лет
Действительно, в большинстве случаев его диагностируют у пожилых, но на характерные симптомы нельзя не обращать внимание, если они возникли у молодых женщин или мужчин
Постуральные нарушения
Среди признаков болезни Паркинсона постуральные нарушения могут проявиться раньше прочих. Симптом, свидетельствующий о начале данных расстройств — асимметрия рук при их вытягивании вперед
На третьей дезадаптирующей стадии он привлечет, без сомнения,внимание лечащего врача, и тогда уже он должен поставить вопрос о прохождении обследования на выявление заболевания
Постуральная неустойчивость проявляется потерей способности держать равновесие при переходе тела из одной позы в другую. Приводит к неуверенности при ходьбе, шатании, в особо тяжелых случаях — к отсутствию возможности стоять и сидеть без посторонней помощи или специальных средств. Существуют методы уменьшения степени выраженности постуральных нарушений с помощью лечебной гимнастики.
Данное нарушение может сопутствовать акинезии и мышечной ригидности, но при этом является менее специфичным для болезни Паркинсона, нежели остальные симптомы.
Лечение на поздних стадиях
В случае, когда тремор и другие симптомы болезни Паркинсона достаточно явные из-за длительного срока заболевания, а пациент не достиг возраста 65 лет, для облегчения его состояния применяются хирургические методы лечения. Все операции невелики по объему вмешательства, проводятся стереотаксическим методом через небольшое отверстие в черепной коробке. Среди всех методов устранения дрожания на фоне болезни Паркинсона хирургическое лечение признано самым эффективным. В зависимости от определенных особенностей заболевания пациентам могут быть назначены разные операции.
- Таламотомия — стереотаксическое разрушение вентральных промежуточных ядер таламуса. Операция в 90 процентах случаев ведет к уменьшению тремора в конечностях, противоположных оперируемому полушарию. Также имеет слабо выраженное позитивное влияние на состояния брадикинезии и мышечной ригидности, в отдельных случаях — на моторные флуктуации и дискинезии. Чаще всего проводят одностороннюю таламотомия, так как данная операция с двух сторон сопряжена с большим риском осложнений в виде психических нарушений и утраты речевой возможности.
- Субталамотомия — уничтожение субталамических ядер, гиперактивных при болезни Паркинсона. После операции у пациентов наблюдается общее улучшение состояния, снижение выраженности симптомов, в особенности уменьшение дискинезий.
- Паллидотомия — стереотаксическое разрушение некоторых зон внутреннего сегмента бледного шара. Уменьшает дискинезии на конечностях с противоположной стороны и снижает показатели постуральных расстройств. Иногда является причиной общего улучшения состояния пациента.