Энцефалит
Содержание:
- Развитие заболевания
- Метод диагностики
- Какие проявления возникают позже?
- Лечение клещевого вирусного энцефалита
- Симптомы вирусного менингита
- Менингеальная форма
- Диагностика менингита при помощи МРТ
- Современные подходы к лечению больных с неоперабельными опухолями головного мозга
- Особенности отдельных форм лейкоэнцефалита
- Клещевой энцефалит: последствия и осложнения
- Как защититься от клеща и клещевого энцефалита?
- Диагностика Менингитов:
- Виды энцефалита
- Как он передаётся?
- Классификация клещевого энцефалита
- Прогноз и профилактика клещевого энцефалита
- Гнойный менингит
- Что делать, если укусил клещ?
Развитие заболевания
 Воспаление является ответом на внедрение возбудителя в ткани головного мозга. Гнойный или серозный характер его связан с видом инфекционного фактора. Воспалительный очаг образовывается вокруг кровеносных сосудов, чем вызывает нарушение мозгового кровообращения. Вследствие этого происходит вторичная ишемия тканей и компенсаторное увеличение выработки ликвора, которая влияет на развитие внутричерепной гипертензии.
Воспаление является ответом на внедрение возбудителя в ткани головного мозга. Гнойный или серозный характер его связан с видом инфекционного фактора. Воспалительный очаг образовывается вокруг кровеносных сосудов, чем вызывает нарушение мозгового кровообращения. Вследствие этого происходит вторичная ишемия тканей и компенсаторное увеличение выработки ликвора, которая влияет на развитие внутричерепной гипертензии.
Оболочки мозга, поврежденные инфекцией, раздражаются и вызывают менингеальный синдром. Воспалительные очаги могут иметь разную степень распространения в церебральной субстанции. Очаговые проявления формируются вследствие неврологической недостаточности функций мозга. Стойкий нейродефицит результат массовой гибели мозговых нейронов.
Метод диагностики
() — наиболее предпочтительный метод в определении локализации, а главное — в оценке стадии развития ишемического процесса. В острую фазу наибольшую информацию несут диффузионно-взвешенные изображения (сокращенно: ДВИ) — изображения, полученные с помощью специализированной импульсной последовательности, предусмотренной в МР-томографах экспертного класса, которую мы применяем при исследовании всех без исключения пациентов.
При использовании ДВИ можно увидеть минимальное изменение диффузии (скорости движения) жидкости в мозговой ткани на молекулярном уровне, что является первым признаком ишемического повреждения головного мозга. Кроме того, при исследовании головного мозга у пациента с подозрением на лакунарный инфаркт (как и во всех других случаях) мы применяем весь набор импульсных последовательностей, соответствующий международному стандарту, для выявления возможных сопутствующих изменений.
Какие проявления возникают позже?
Лечение клещевого вирусного энцефалита
Лечение назначается только после подтверждения диагноза врачом-специалистом. Показаны симптоматическая терапия, детоксикация, поддержание водно-электролитного баланса, дегидратация. Желательна ранняя реабилитация.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

- Иммуноглобулин человека против клещевого энцефалита (специфический человеческий иммуноглобулин). Режим дозирования: в первые дни в/м по 3 мл с интервалом 10-12 ч (до падения температуры).
- Фуросемид (диуретик). Режим дозирования: внутримышечно или внутривенно (медленно струйно) по 20-60 мг 1-2 раза в сутки, в случае необходимости доза может быть увеличена до 120 мг. Препарат вводят в течение 7-10 дней и более, а затем переходят на прием препарата внутрь.
- Реамберин (детоксицирующее средство). Режим дозирования: в/в капельно со скоростью до 90 капель/мин. (1–4,5 мл/мин.) 400-800 мл/сут. Скорость введения препарата и дозировку определяют в соответствии со степенью тяжести больного. Курс введения препарата — до 11 дней.
- Рибавирин (противовирусное средство). Режим дозирования: внутрь, не разжевывая и запивая водой, вместе с приемом пищи по 0,8-1,2 г/сут. в 2 приема (утром и вечером).
- Вобэнзим (противовоспалительное, иммуномодулирующее средство). Режим дозирования: внутрь, не менее чем за 30 мин. до еды или через 2 ч после приема пищи, запивая водой в дозировке по 3 табл. 3 раза в день. Курс лечения от 2 до 5 недель.
Симптомы вирусного менингита

Вирусный менингит обычно начинается с симптомов вирусной инфекции, таких как лихорадка, общее чувство болезни (недомогание), кашель, мышечные боли, рвота, потеря аппетита и головная боль. Однако время от времени у людей не возникает никаких симптомов.
Позже у людей появляются симптомы, предполагающие менингит. То есть у них обычно жар, головная боль и ригидность затылочных мышц. Попытка опустить подбородок к груди вызывает боль и может быть невозможна. Перемещать голову в других направлениях не так сложно.
Симптомы могут напоминать симптомы бактериального менингита, но обычно они менее выражены и развиваются и прогрессируют медленнее.
Общие симптомы у младенцев
- лихорадка;
- раздражительность;
- плохой аппетит;
- сонливость или проблемы с пробуждением;
- летаргия (недостаток энергии).
Общие симптомы у детей и взрослых
- лихорадка;
- головная боль;
- скованность в шее;
- болезненная чувствительность глаз к свету (светобоязнь);
- сонливость или проблемы с пробуждением;
- тошнота;
- раздражительность;
- рвота;
- отсутствие аппетита;
- летаргия (недостаток энергии).
Большинство людей с легким вирусным менингитом, как правило, поправляются самостоятельно в течение 7-10 дней.
Начальные симптомы вирусного менингита могут быть аналогичны симптомам бактериального менингита. Однако бактериальный менингит обычно бывает тяжелым и может вызвать серьезные осложнения, такие как повреждение мозга, потеря слуха или неспособность к обучению. Патогенные микроорганизмы (микробы), которые вызывают бактериальный менингит, также могут быть связаны с другим серьезным заболеванием, сепсисом. Сепсис — это экстремальный ответ организма на инфекцию. Без своевременного лечения сепсис может быстро привести к повреждению тканей, недостаточности органов и смерти.
Немедленно обратитесь к врачу, если думаете, что у вас или вашего ребенка может быть менингит. Врач определит, есть ли заболевание, что его спровоцировало, и начнет лечение.
Менингеальная форма
Данной форме присуще проявление симптоматики менингита на 3 день с момента начала заболевания. Обычно такая симптоматика проявляется в виде повреждений спинного и головного мозга:
- головная боль (которая не проходит даже после приема сильнодействующих обезболивающих);
- рвота;
- тошнота;
- заостренная чувствительность кожных покровов (даже при прикосновении одежды у человека появляются неприятные болезненные ощущения);
- ригидность (напряжение) затылочных мышц, что внешне проявляется в запрокидывании головы назад;
- симптом Кернига (неспособность согнуть или разогнуть ногу в коленном суставе в сидячем или лежачем положении);
- симптом Брудзинского (верхний и нижний), который проявляется при попытке пациента наклонить голову вперед, дотягиваясь подбородком к груди, а при надавливании на лобок обычно наблюдается непроизвольное сгибание ноги в суставах (коленном и тазобедренном).
Все выше перечисленные симптомы принято объединять в менингеальный синдром, означающий, что заболевание перешло на уровень поражения головного и спинного мозга.
Лихорадочная симптоматика, как и проявление менингеального синдрома продолжается около 2-х недель. После того как температура пациента нормализуется, на протяжении еще длительного времени у него может оставаться вялость тела и общая слабость, непереносимость сильно яркого освещения или звуков и постоянное плохое настроение.
Диагностика менингита при помощи МРТ
Менингит – одно из основных и наиболее распространенных инфекционных заболеваний головного мозга. Менингитом называется воспаление мягких оболочек головного и спинного мозга, которое может возникнуть в результате вирусной, бактериальной или грибковой инфекции. Воспаление мозговых оболочек – опасное состояние, приводящее к нарушению процессов оттока жидкости и кровоснабжения, отеку мозга, повышению внутричерепного давления.
Диагностика менингита проводится в несколько этапов. Первое подозрение на заболевание может возникнуть еще на стадии визуального осмотра больного. Для менингита характерна особая трехсторонняя симптоматика:
- общеинфекционная — слабость, высокая температура, озноб, признаки интоксикации, геморрагическая сыпь;
- оболочечная — регидность затылочных мышц, свето- и звукобоязнь, болезненность глазных яблок, выбухание родничка у грудных детей, специфическая поза больного с запрокинутой головой на боку;
- общемозговая – сильные головные боли, тошнота и рвота, которые не приносят облегчения, психо-моторное возбуждение на начальной стадии, которое затем переходит в вялость и сонливость.
При подозрении на менингит врач назначает люмбальную пункцию – взятие пробы спинно-мозговой жидкости, которую анализируют на наличие возбудителей. Также используется анализ крови на белок и сахар.
Роль магнитно-резонансной томографии в диагностике менингита
МРТ не назначается в качестве диагностической процедуры при инфекционных заболеваниях. При менингите мр-сканирование используется в качестве дополнительного метода, позволяющего оценить объем поражения, а также установить возможные осложнения.
Если все же проводится МРТ сканирование для подтверждения диагноза, то признаками менингита будут являться: отек извилин, гидроцефалия, расширение межполушарной щели. При введении контраста сигнал усиливается в области оболочек и борозд.
Так как чаще и тяжелее всего от менингита страдают дети, и в особенности дети до года, этот метод обладает рядом преимуществ по сравнению с другими клиническими методами исследования:
мрт-сканирование является неинвазивным и безболезненным способом диагностики, что особенно важно при обследовании маленьких пациентов.
результат МРТ можно оценить спустя непродолжительное время после завершения сканирования и записать его на любой носитель.
возможность проводить исследование неограниченное количество раз в динамике для отслеживания изменений в ответ на медикаментозную и иную терапию.
в процессе исследования можно обнаружить не только признаки интересующего врачей в данный момент заболевания, но и другие патологические процессы, которые часто протекают бессимптомно, но представляют определенную опасность (кисты, злокачественные и доброкачественные опухоли, очаги демиелинизации оболочек нервных клеток, глиозные изменения мозга, сосудистые и иные патологии).
мрт позволяет не только установить факт воспалительного процесса, протекающего в мягких мозговых оболочках, но и установить причину, то есть первичный очаг инфекции, например, в случае абсцесса мозга.
без МРТ невозможно эффективно провести биопсию спинномозговых оболочек, сканирование позволяет точно определить место их поражения.
Большую роль может сыграть магнитно-резонансная томография в деле установления и лечения осложнений менингита. При стойком сохранении температуры и появлении неврологической симптоматики, увеличении размеров черепа, признаках сохраняющегося внутричерепного давления МРТ позволит установить причину этих явлений, определить место, где скапливается жидкость, выявить артериальный или венозный тромбоз, вызванный отеком.
Современные подходы к лечению больных с неоперабельными опухолями головного мозга
Решить проблему с эффективным и безопасным лучевым лечением позволило внедрение в клиническую практику радиохирургических аппаратных комплексов Гамма-нож и Кибер-нож, систем TrueBeam и Triology с инновационными линейными ускорителями, томотерапевтических установок с многолепестковыми коллиматорами, а также открытие центров протонной терапии.
Выбор наиболее подходящего метода, аппарата и схемы лечения определяется с учетом особенностей технологии, опухоли и больного.
Так, например:
С помощью протонной терапии можно успешно лечить детей и подростков с неоперабельными опухолями мозга. При этом не только сводится к минимуму риск возникновения побочных эффектов непосредственно после процедуры, но и сохраняется возможность дальнейшего нормального развития центральной нервной системы ребенка в отдаленном периоде.
- Новое поколение установок Гамма-нож, таких как последняя модель аппарата производства шведской компании Elekta, позволяет обеспечить оптимальное распределение дозы радиации в тканях опухоли и повысить дозу при необходимости усиления разрушающего действия. При этом жесткое облучение не затрагивает прилегающие здоровые ткани, а также не требуется использование стереотаксической рамки, что повышает комфортность процедуры, расширяет ее возможности и снижает вероятность осложнений.
- С помощью Кибер-ножа специалисты получают возможность облучать более крупные опухоли, чем на гамма-ноже, а также новообразования неправильной формы.
- Установки True-Beam и Triology позволяют разрушать новообразования размером более 6 см.
С помощью конформной лучевой терапии на установке TrueBeam STx можно быстро и эффективно разрушать неоперабельные новообразования большого размера и сложной формы
При использовании метода томотерапии радиотерапветы могут прицельно облучать сразу несколько опухолевых узлов без ущерба для здоровых тканей мозга. Такие возможности не предоставляет ни одна другая технология.
Современные препараты и схемы лечения и щадяще. Это дает возможность свести к минимуму вероятность и тяжесть побочных эффектов химиотерапии. Кроме того, в последнее время были синтезированы лекарства, способные успешно преодолевать гематоэнцефалический барьер.
В последние годы появилась возможность минимально инвазивной лазерной абляции опухолей головного мозга.
Используемая технология дает надежду значительному числу пациентов с глубокорасположенными/труднодоступными опухолями головного мозга, которым было отказано в оперативном лечении, поскольку оно имело неоправданно высокий риск повреждения жизненно важных отделов головного мозга.
При этом также снижается риск инфицирования, не требуется длительного пребывания в стационаре (1 день по сравнению с 5-10 днями после открытой операции на головном мозге), уменьшается время восстановления, практически не требуется удаления волос и почти не остается рубцов.
Профессор K.Ashkan, нейрохирург клиники Харли Стрит, одной из наиболее авторитетных онкологических клиник Великобритании, подчеркнул, что: «Технология Visualase объединяет лазерную хирургию и робототехнику с использованием принципа «замочной скважины». Точность лазерной абляции обеспечивается МРТ-контролем в реальном времени и роботизированной системой управления ROSA. Гибкий катетер диаметром 1,65 мм и неглубокий костный фиксатор обеспечивают широкий хирургический доступ. Все это позволяет безопасно лечить опухоли головного мозга в местах, которые ранее считались недоступными. Минимально инвазивный характер вмешательства позволяет быстро восстановиться после терапии с минимальной продолжительностью пребывания в больнице. Visualase будет полезен пациентам с целым рядом неврологических и нейрохирургических расстройств, особенно с эпилепсией и опухолями головного мозга».
Таким образом, сегодня шанс на выход в ремиссию с сохранением качества жизни есть даже в самых тяжелых ситуациях – в том числе и у больных, ранее считавшихся безнадежными.
Особенности отдельных форм лейкоэнцефалита
Подострый склерозирующий лейкоэнцефалит Ван-Богарта. При патоморфол, исследовании мозга больных с этой формой Л., как правило, обнаруживаются внутриклеточные включения. Степень поражения уменьшается в направлении от коры к филогенетически более древним образованиям, но чаще, чем при других формах, поражается ствол и спинной мозг.
Клинической особенностью этой формы Лейкоэнцефалита является раннее проявление и преобладание экстрапирамидных нарушений (Гиперкинетическая форма), к к-рым лишь на поздних этапах присоединяются пирамидные симптомы. Эпилептические припадки не характерны.
Периаксиальный диффузный лейкоэнцефалит Шильдера. Патоморфол, особенностью по сравнению с другими Л. и рассеянным склерозом является относительно ранняя дистрофия аксонов. Эта форма отличается от предыдущей преобладанием пирамидных симптомов и частыми эпилептическими припадками. Обычно наблюдаются большие припадки. Характерно развитие ретробульбарного неврита зрительных нервов или центральной формы слепоты, связанной с демиелинизацией затылочных долей (см. Шильдера болезнь).
Острый геморрагический лейкоэнцефалит. По клин, и патоморфол, признакам эта форма Л. сходна с вирусными и поствакцинальными энцефалитами. При патологоанатомическом исследовании выявляют отек мозга, на срезах в веществе мозга — большие очаги мягкой розовато-серой или желтоватой окраски с множественными точечными кровоизлияниями. Гистол. картина характеризуется фибринозным некрозом стенок мелких сосудов, в основном венул, окруженных экссудатом фибрина, воспалительными клетками и кольцевидными геморрагическими зонами. В этих же периваскулярных зонах— демиелинизация с умеренной или выраженной деструкцией аксонов. На самых ранних стадиях периваскулярные инфильтраты представлены гл. обр. нейтрофилами, однако в более старых очагах находят много лимфоцитов и плазмоцитов.
Клиника острого геморрагического Лейкоэнцефалита характеризуется чрезвычайно острым началом, молниеносным нарастанием тяжести симптомов поражения мозга. Заболевают лица обоего пола в возрасте от 20 до 40 лет. Длительность течения от 2 дней до 2 нед. Развернутой клин, картине предшествуют катаральные явления в зеве, лихорадка с лейкоцитозом в периферической крови. Через 2—4 дня появляется головная боль, ригидность мышц шеи, нарушается сознание, иногда развивается кома. Характерны фокальные или генерализованные судороги, двигательные нарушения в виде геми- или тетраплегии, псевдобульбарный паралич. На глазном дне — отек диска (соска) зрительного нерва. Редко наблюдаются подострые и хронические формы. С помощью ЭЭГ и артериографии могут быть обнаружены фокальные изменения. В цереброспинальной жидкости — выраженный плеоцитоз за счет полиморфно-ядерных лейкоцитов, встречаются также лимфоциты; содержание белка повышено до 1 г/л и более; часто выявляется ксантохромия цереброспинальной жидкости, микроскопически можно обнаружить единичные эритроциты.
Исход обычно летальный.
Библиография: Маркова Е. Д. и др. Клинико-анатомические и вирусологические данные в случае подострого склерозирующего панэнцефалита, Журн, невропат. и психиат., т. 77, № 7, с. 100 7, 1977, библиогр.; Цукер М. Б. Клиническая невропатология детского возраста, М., 1978, библиогр.; Чумаков М. Вирусологические аспекты изучения этиологии некоторых хронических заболеваний нервной системы (подострый склерозирующий панэнцефалит, вилюйский энцефаломиелит, множественный склероз), в кн.: Демиелинизирующие заболевания нервн. системы в Эксперим, и клин., под ред. А. И. Булыгина, с. 79, Минск, 1975; Balakоva H., Kvicalа V. Radiologicke a scintigraficke nalezy u akutnich zanetlivech procesii CNS, Cs. Neurol. Neurochir., sv. 40, s. 350, 1977; Gilroy J. a. Meyer J. S. Medical neurology, N. Y., 1975; Lhermitte F. Les leucoencephalites, P., 1950, bibliogr.; Pette H. u. Doring G. Uber einheimische Panencephalomyelitis vom charakter der Encephalitis japonica, Dtsch. Z. Nervenheilk., Bd 149, S. 7, 1939.
Клещевой энцефалит: последствия и осложнения
При поражении нервных клеток мозга развивается очаговые формы заболевания энцефалит головного мозга. Именно они являются наиболее опасными, так как могут оставить тяжелые осложнения клещевого энцефалита или привести к летальному исходу. Впоследствии возможно нарушение двигательных функций, расстройство памяти, нередко люди становятся инвалидами. Осложнения клещевого энцефалита могут привести к инвалидности.
Лечение клещевого энцефалита проводится только в больнице, как правило, в отделении интенсивной терапии. Своевременное направление в стационар может улучшить прогноз заболевания!
Как защититься от клеща и клещевого энцефалита?
Пик заболеваемости энцефалитом приходится на весну, второй невысокий подъем — на конец лета, но в целом заразиться можно в любой момент на протяжении теплого времени года.
Заболевание клещевым энцефалитом можно предупредить с помощью неспецифической и специфической профилактики.
К сведению
На Дальнем Востоке и в японии существует заболевание, вызванное вирусом энцефалита, но передающееся при укусе комаров.
Можно обрабатывать одежду специальным средством, отпугивающим клещей. Существуют также средства для обработки садового участка. Они не подходят для обработки в доме, поэтому, если есть опасность того, что клещи попали в дом, нужно убрать ковры и провести уборку с использованием пылесоса.
Интересно знать
Еще одними из заболеваний, передающихся с укусами клещей, являются геморрагические лихорадки, которые вызываются различными видами вирусов. В России таким способом передаются лихорадка Крым-Конго, а также омская лихорадка, названные так по месту их первого описания. Для них характерно двухфазное течение.   Первая фаза: лихорадка и симптомы интоксикации, вторая — появление сыпи в виде кровоизлияний. Возможно развитие менингита и энцефалита. Течение заболеваний тяжелое, лечение проводится в стационарах. Применяются противовирусные препараты.   Существуют прививки, которые используют по эпид. показаниям в природных очагах инфекции (эндемичные очаги).
Во время походов по лесу, следует регулярно осматривать свою одежду и спутников. Придя домой, снять одежду, осмотреть ее и тело, принять душ. Если обнаружили присосавшегося клеща, необходимо снять его как можно раньше. Для извлечения можно использовать пинцет, прокрутив тело клеща против часовой стрелки вокруг оси, или обвязать хоботок ниткой и, расшатывая клеща, аккуратно тянуть нить за оба конца
Важно, чтобы в коже не остались голова клеща и хоботок. Если при извлечении клеща в ранке осталась головка (небольшая черная точка), для начала следует обработать ранку спиртом, а затем извлечь головку прокаленной на огне иголкой
Когда клещ удален, рану нужно обработать антисептиком — можно йодом или спиртом. Самого клеща (руками не раздавливать) лучше отдать в лабораторию (их адреса публикуются на стендах поликлиник).   Если с момента укуса прошло не более 3 суток, можно в течение 3 дней вводить иммуноглобулин. Затем, если в теле клеща выявлены возбудители энцефалита или других инфекций, необходимо в течение 3 недель наблюдать за состоянием, регулярно измерять температуру.
Специфическая профилактика клещевого вирусного энцефалита включает:
ВАЖНО!
Все люди, выезжающие на работу или отдых в неблагополучные территории, должны быть обязательно привиты.
Вакцины против клещевого энцефалита — инактивированные (энцепур для взрослых и детей). Обычно первая вакцинация для вакцины клещевого энцефалита проводится осенью, в сентябре-октябре, а вторая вакцинация проводится перед началом эпидсезона, т.е. в апреле-мае. Таким образом формируется высокий уровень антител до начала активности клеща. Вакцины можно применять у детей старше года.
- профилактические прививки против клещевого энцефалита проводятся лицам отдельных профессий, работающим в эндемичных очагах или выезжающих в них (командированные, рабочие строительных отрядов, отдыхающие, туристы);
- серопрофилактику (непривитым лицам, обратившимся в связи с присасыванием клеща на эндемичной по клещевому вирусному энцефалиту территории, проводится только в ЛПО).
Диагностика Менингитов:
Виды энцефалита
По распространенности процесса выделяют воспаление структур головного мозга с преимущественным вовлечением белого или серого вещества. Это лейкоэнцефалиты и полиоэнцефалиты соответственно. Чаще дифференцировки по вовлечению белого и серого вещества не происходит. Диффузное поражение тканей называется панэнцефалитом. Если в воспалительный процесс вовлекается и спинной мозг, возникает энцефаломиелит.
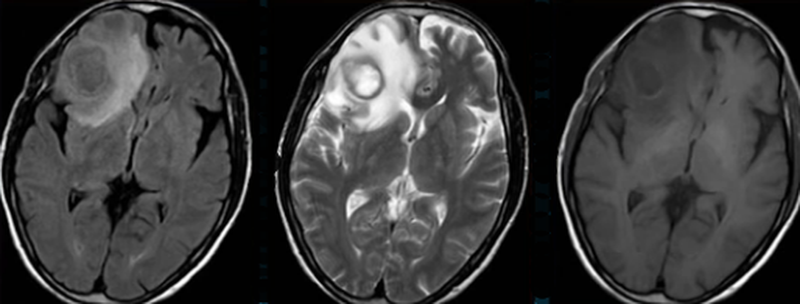 Абсцесс головного мозга на МРТ
Абсцесс головного мозга на МРТ
В зависимости от зоны поражения, воспаление бывает диффузным и очаговыми. По характеру экссудата — гнойным, серозным и геморрагическим.
Первичный энцефалит ― результат заражения нейротропными инфекциями, бывает вирусным и микробным. Данный вариант часто развивается после укусов иксодовыми клещами, комарами. Вторичный энцефалит может быть:
- вирусным — провоцируется возбудителями гриппа, кори, герпесвирусами и др. как осложнение основного заболевания. Сопровождается выраженными отечными и геморрагическими изменениями;
- бактериальным — вызывают стафилококки, стрептококки, гемофильная палочка, менингококк и т.п. Приводит к образованию абсцессов;
- паразитарным или грибковым. Встречаются редко, в основном у лиц с системными инфекционными заболеваниями на фоне ослабленного иммунитета;
- поствакцинальным — развивается после введения прививки (АКДС, антирабическая и пр.).
Отдельно выделяют энцефалит Расмуссена. Это хроническая патология мозга аутоиммунной природы, сопровождающаяся атрофическими изменениями одного из полушарий. Бывают энцефалиты на фоне медленных инфекций, прионных заболеваний и паранеопластических процессов в организме человека.
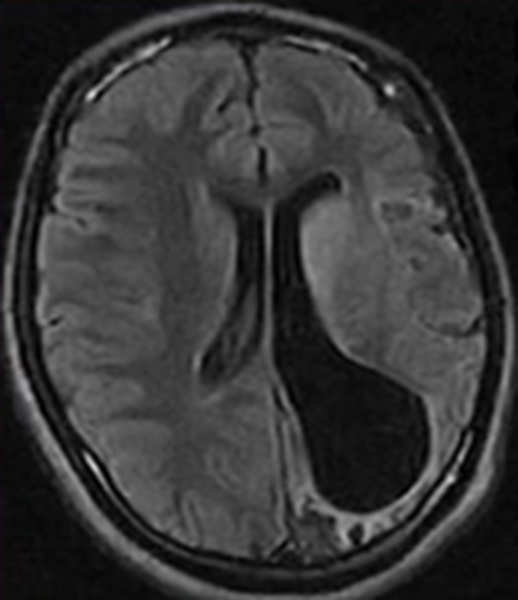 Энцефалит Расмуссена на МРТ
Энцефалит Расмуссена на МРТ
Лечение заболевания направлено на устранение причины его развития (этиотропная терапия) и патологических изменений мозга (патогенетическая)
В типировании энцефалита важное место занимает МРТ-диагностика и лабораторные исследования, пункция спинномозговой жидкости или биопсия мозга
Нейровизуализационные методы наиболее информативны в первые двое суток развития заболевания.
Как он передаётся?
Вирус клещевого энцефалита относится к группе арбовирусов, которые передаются с участием насекомых — комаров и клещей. Его переносчиками являются несколько видов иксодовых клещей (рис. 3), которые, в свою очередь, заражаются вирусом от его носителей – теплокровных животных. Клещи обитают в основном в лесах и лугах, но встретить их можно не только в дикой местности — они частые гости и в городских парках.
 Рисунок 3. Самка иксодового клеща Ixodes ricinus — переносчика вируса клещевого энцефалита. Источник
Рисунок 3. Самка иксодового клеща Ixodes ricinus — переносчика вируса клещевого энцефалита. Источник
Питаются клещи кровью млекопитающих, птиц и даже некоторых рептилий, выискивая жертву по запаху пота и тепловому следу (у клещей нет глаз), поэтому нередко скапливаются на тропинках и возле дорог. Попадание вируса в организм человека происходит при укусе инфицированным клещом.
Клещевым энцефалитом можно заразиться и выпив сырого молока, но эти случаи чрезвычайно редки (рис. 4).
 Рисунок 4. Жизненный цикл иксодовых клещей и пути заражения человека клещевым энцефалитом. Источник
Рисунок 4. Жизненный цикл иксодовых клещей и пути заражения человека клещевым энцефалитом. Источник
Так как «участие» клеща является обязательным для инфицирования человека, данное заболевание имеет четкую сезонность и полностью совпадает с периодом активности клещей. Для одних видов это поздняя весна и почти все лето, для других — позднее лето и начало осени.
Важно! Заражение клещевым энцефалитом от человека к человеку невозможно
Классификация клещевого энцефалита
Классификация клещевого энцефалита строится в зависимости от наиболее выраженного признака заболевания. Так, к примеру, выделяют три формы клещевого энцефалита:
- Лихорадочная: в случае преобладания лихорадки, присуща примерно 50-55% всем больных.
- Менингеальная: в случае повреждения оболочек спинного или головного мозга, характерна для 30-32% больных клещевым энцефалитом.
- Очаговая: возникает, когда в воспалительный процесс вовлекается еще и вещество мозга, после чего развивается ярко выраженная очаговая симптоматика неврологического характера. Данная форма присуща 20% больным.
Прогноз и профилактика клещевого энцефалита
Прогноз выздоровления зависит от серьезности поражения нервной системы пациента.
- Если заболевание было лихорадочной формы, то обычно все пациенты выздоравливают.
- В случае развития менингеальной формы прогноз на полное выздоровление также будет положительным, но в некоторых случаях может диагностироваться сильное осложнение, наблюдаемое в ЦНС. Обычно такое осложнение проявляется головными болями и мигренью.
- Что касается очаговой формы, то ее считают самой неблагоприятной формой клещевого энцефалита. При очаговой форме количество летальных исходов составляет 30-35 человек из 100. Главными осложнениями данной формы будут параличи, судорожные синдромы, заметное снижение умственной способности.
Под профилактикой клещевого энцефалита понимают выполнение различного рода профилактических мероприятий и вакцинацию. Первое предусматривает проведение обучения среди жителей, населяющих эндемические регионы, с целью рассмотрения правил посещения лесов и всевозможных мест отдыха на открытой местности во время наибольшего распространения клещей (весна-лето).
Такие правила предусматривают:
- ношение закрывающей тело одежды (на природу лучше выбираться в одежде с длинными рукавами и в штанах, голова должна быть прикрыта кепкой);
- регулярный осмотр тела для выявления клещей;
- своевременное обращение к врачу при обнаружении каких-либо насекомых (самостоятельно клещей удалять крайне не рекомендуется);
- желательно нанесение специальных репеллентов на одежду перед походом на природу;
- употребление только кипяченного молока (покупать молоко также следует в проверенных и надежных местах).
Второй профилактический способ — вакцинация, включает введение иммуноглобулина тем пациентам, которые ранее не были привиты. Активная иммунизация включает своевременное проведение прививок тем людям, которые проживают в районах распространения инфекции.
Гнойный менингит
Гнойный менингит– тяжелое микробное воспаление мозговых оболочек. Это лептоменингит, вызываемый менингококковой инфекцией, стрептококками, стафилококками, пневмококками и другими микробами – микробы кишечной группы, синегнойная палочка…
Факторы риска гнойного менингита: интоксикация – курение, алкоголь, инфекции, стрессы, переохлаждение, инсоляция – все, что ослабляет защитные возможности организма.
Источник заболевания – носители первого порядка (не болеющие, но носят микроб), второго порядка (болеющие ОРЗ, ангины, фарингиты).
Болеют менингитом в любом возрасте.
Менингококк попадает на мозговые оболочки из носоглотки гематогенным путем. Это конвекситальный менингит – тяжелый воспалительный процесс, гнойное содержимое распространяется, образуя «гнойный плащ».
Симптомы гнойного менингита
Гнойный менингит имеет бурное начало – быстро повышается температура, нарастает головная боль, тошнота, неоднократная рвота, возможно развитие эпиприступа, появляются симптомы поражения черепных нервов, поражаются все внутренние органы – менингококкцемия – перикардит, язва, пиелит, цистит, поражаются суставы. Больной принимает характерную позу с согнутыми ногами и запрокинутой головой. Возможны герпетические высыпания и геморрагическая сыпь, розеолезная сыпь на коже и слизистых. На 2-3 день может развиться кома.
Сыпь при менингите
Больного осматривает окулист – на глазном дне развиваются застойные явления. Ведущее значение имеет люмбальная пункция – определяется повышение давления ликвора, увеличивается содержание нейтрофилов.
Невролог видит менингеальные знаки – ригидность затылочных мышц (невозможность нагнуть голову и прикоснуться к грудине), симптом Кернига (невозможность разогнуть согнутую в тазобедренном и коленном суставах ногу), болезненность при надавливании на глазные яблоки, симптом Брудзинского (при попытке наклонить голову вперед в положении лежа ноги сгибаются в коленях, при надавливании на лобок ноги сгибаются в коленных суставах).
Необходимо исследование крови — обнаружится высокий лейкоцитоз и COЭ, сдвиг лейкоцитарной формулы влево. В тяжелых случаях, при снижении защитных сил организма — лейкопения.
Молниеносное течение чаще бывает у новорожденных – ребенок кричит, потрясающий озноб, высокая температура и умирает (от часов до 3 суток). У взрослых течение острое, подострое. Протекает 4-5 недель с хорошим выходом. Подострое течение чаще у пожилых людей – медленное развитие с длительным периодом предвестников. У пожилых людей возможно атипичное течение, присутствуют только симптомы назофарингита или эпиприпадок. Возможно легкое, средней тяжести и тяжелое течение менингита.
Характерная поза больного с запущенным менингитом.Голова запрокинута назад
Осложнения гнойного менингита
Возможно развитие осложнений: сепсис, гидроцефалия, гипоталамический синдром, нарушения зрения, слуха, астено – невротический синдром, поражение внутренних органов.
Лечение гнойного менингита
Чем раньше установлен диагноз и начато лечение, тем благоприятнее исход заболевания. Поэтому не стоит затягивать обращение к врачу и заниматься самолечением.
При назначении лечения особо важную роль играет точное определение возбудителя. От этого зависит специфическая терапия и исход заболевания.Лечат больных гнойным менингитом в инфекционных больницах массивными дозами антибиотиков (пенициллины, аминогликозиды, цефалоспорины), сульфаниламидных препаратов, проводят мощнейшую дегидратацию (гормоны, мочегонные), дезинтоксикацию. Симптоматическое лечение назначают терапевт, окулист, пульмонолог, лор.
Диспансерное наблюдение после выздоровления и выписки из инфекционной больницы осуществляет невролог.
Самолечение недопустимо и приведет к смертельному исходу. Средства народной медицины не применяются.
Профилактика гнойного менингита
В качестве профилактики уделяется внимание санации очагов хронической инфекции – заболевания полости носа и придаточных пазух, уха, зубов. Всех контактных с больным наблюдают, проводится дезинфекция помещения
Что делать, если укусил клещ?
Пассивная профилактика для лиц, которых покусали клещи, заражённые энцефалитом, заключается в немедленном введении иммуноглобулина человека против клещевого энцефалита. Наиболее эффективно введение этого препарата в первые 96 часов заболевания, с необходимыми повторами по трёхкратной схеме.
Порядок действий при укусе клеща
-
Аккуратно вытащите клеща из места укуса при помощи нитки, пинцета, ручки лассо, других специальных приспособлений для удаления клеща. Вытащить нужно вместе с головой, чтобы не загноилась ранка.
- Если голова клеща оторвалась и осталась в ране, извлеките её предварительно протёртой спиртом иглой (как занозу).
-
Поместите клеща в стеклянную банку, пластиковую бутылку или другую подходящую ёмкость с крышкой и отвезите его на анализ в ближайшую лабораторию санэпидемстанции.
- Обязательно, как можно скорее обратитесь к врачу!
- Через 10 дней после укуса сдайте кровь на энцефалит и боррелиоз
- Спустя ещё 2-3 недели, для подтверждения диагноза и оценки иммунитета вашего организма, сдайте анализы на антитела к вирусам клещевого энцефалита и боррелиоза.
Использованные материалы
- http://www.who.int/immunization/diseases/tick_encephalitis/en/ — о распространенности клещевого энцефалита, о вакцинацияи
- http://www.who.int/ith/diseases/tbe/en/ — эпидемиология клещевого энцефалита.
- Я. А. Розендал. Борьба с переносчиками: методы, предназначенные для отдельных лиц и общин. Каталог публикаций ВОЗ. Женева: «Медицина», 1998. — 438с.
- entomologs.ru — генетическое разнообразие вируса клещевого энцефалита.
- Голубовская О. А. Инфекционные болезни. — М .: ВСВ «Медицина», 2012. — 728 с. + 12 с. цвет. вкл.
- Возианова Ж. И. Инфекционные и паразитарные болезни: В 3 т. – К.: Здоровье, 2001. – Т. 2. – 696 с.











