Лактация: особенности грудного вскармливания
Содержание:
- Варианты лечения горла для кормящей матери
- Запрещенные препараты и методы лечения горла при ГВ
- Механизм лактации
- Противопоказания к ГВ.
- Как правильно сцеживать грудное молоко?
- Напитки для усиления лактации
- Частота и длительность грудного вскармливания
- Прикладывание к груди и позы для кормления
- Как правильно прикладывать младенца к груди при ГВ.
- Грудное вскармливание
- Что нужно есть и пить, чтобы улучшить лактацию?
- Как происходит лактация?
- Кормление «по требованию»
- Появление за пределами Mammalia
- Диагностика гипогалактии
- Симптомы галактореи
- Понятие лактации
- Как понять, что ребенок насытился молоком?
- Когда необходимо принимать таблетки
Варианты лечения горла для кормящей матери
В период лактации разрешены только определенные медицинские препараты. Наилучший вариант – рассасывание леденцов и пастилок, полоскание травами. Отлично справляется с воспалением горла шалфей, ромашка и календула. Можно взять и спиртовую настойку. Еще один помощник кормящим матерям – небулайзер. Можно делать ингаляции обычным физраствором – он увлажняет слизистую и борется с воспалением, или антисептиком «Декасан». Ингаляции через небулайзер являются самым безвредным для новорожденного способом, так как в этом случае препараты не попадают в кровь, лимфу и молоко матери.
ЧИТАЕМ ТАКЖЕ: какие противовирусные препараты можно применять при лактации?
Перечень официально разрешенных фармацевтами препаратов от болезней глотки при лактации:
- Спрей «Ингалипт». Благодаря стрептоциду, эвкалиптовому и мятному маслу, препарат отлично справляется с воспалением горла, вызванным самыми разными микроорганизмами. Эффективен он и при грибковых заболеваниях глотки.
- «Мирамистин». Популярный антисептик широкого действия. Помогает при боли в горле и насморке (подробнее в статье: чем лечить насморк при грудном вскармливании у мамы?).
- «Гексорал» (см. также: можно ли применять Гексорал при лактации?). Аэрозоль, который борется с широким спектром болезнетворных микроорганизмов. Местный антисептик.
- Таблетки «Фурацилин». Проверенное средство от боли. Растворите 2 таблетки в стакане воды и полощите им горло.
- Леденцы «Лизобакт» (рекомендуем прочитать: как применять «Лизобакт» при лактации?). Действенные таблетки для рассасывания, разрешенные в период лактации.
 Спрей Ингалипт – действенное и удобное в применении средство. Основной его плюс заключается в том, что медикамент воздействует на больные ткани местно, минуя ЖКТ, минимально попадает в кровоток и грудное молоко
Спрей Ингалипт – действенное и удобное в применении средство. Основной его плюс заключается в том, что медикамент воздействует на больные ткани местно, минуя ЖКТ, минимально попадает в кровоток и грудное молоко
Запрещенные препараты и методы лечения горла при ГВ
 От использования аспирина в период грудного вскармливания лучше отказаться
От использования аспирина в период грудного вскармливания лучше отказаться
При назначении лечебной терапии при естественном вскармливании следует учитывать не только возможность применения тех или иных средств, но и возможные противопоказания у грудничка. Любой медикамент, в аннотации к которому указано, что использовать при лактации его запрещено, следует исключить из лечения женщины или рассмотреть возможность временного прекращения ГВ.
Для лечения горла и сопутствующих симптомов нельзя использовать:
- аспирин и его аналоги;
- антибиотики;
- народные средства, содержащие компоненты, непереносимые ребенком;
- ремантадин;
- бромгексин;
- граммидин.
Механизм лактации
Если процесс родов запускает механизм выработки молока, то еще при беременности гормональный фон женского организма настраивается на грудное вскармливание. Отсюда и увеличение в объеме молочных желез, независимо от размера груди в привычном состоянии. Физиология лактации базируется на основных гормонах молодой мамы — это лактоген из плаценты, пролактин и окситоцин. Взаимодействие этих гормонов в крови и побуждает организм к началу выработки молока.
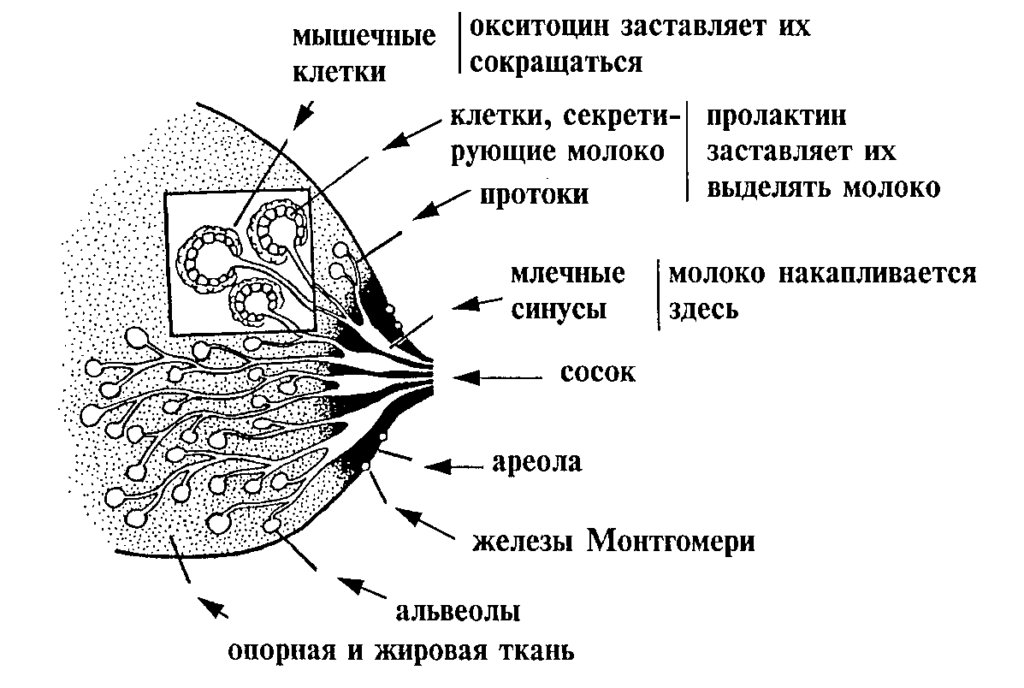
Анатомия молочной железы: где «работают» окситоцин и пролактин
Влияние гормонов
Поскольку лактация — это цельный сложный механизм, то каждому гормону присуща своя роль в этом процессе. Лактоген начинает вырабатываться из плаценты уже на последнем сроке при беременности. Тем самым он начинает подготовку молочных желез к выработке грудного молока. С каждым днем после родов лактоген медленно выводится из крови матери и грудничка. Пролактин как бы «подхватывает» действие плацентарного лактогена и сопровождает выделение молока на протяжении всего периода лактации. Если его показатели ухудшаются, то в организме матери происходит гормональный сбой, что в свою очередь повлечет изменения в объеме выработанного продукта. Таким образом,
который зарождается вместе с появлением плода, а к родам его выделяют уже 75% всех клеток. Окситоцин отвечает за пропускную способность жидкости через протоки, а также поддерживает ее выделение на уровне рефлексов. Физически почувствовать действие окситоцина можно при кормлении, когда мама ощущает легкое покалывание, и при произвольном выделении молока в перерыве между кормлениями.
Противопоказания к ГВ.
Далеко не отходя распишем, какие противопоказания могут быть к лактации как у детей, так и у матерей.
Некоторые малыши могут находится только на специализированной смеси, а именно:
- дети, у которых диагностирована галактоземия (требуются смести, не содержащие галактозу);
- дети с фенилкетонурией (также необходима смесь без фенилаланина);
- дети с заболеванием «кленового сиропа» (смесь не должна содержать валин, лейцин и изолейцин);
- дети с внутриутробными патологиями пищеварительной системы (питание по согласованию с лечащим врачом).
В некоторых случаях противопоказания имеются и для самой кормящей матери:
- наличие СПИДа и ВИЧ-инфекций;
- некоторые вирусные, бактериальные, грибковые и другие заболевания в острой стадии;
- прием лекарственных препаратов, противопоказанных при лактации (седативные, психотропные, гормональные, антибактериальные, радиоактивный йод, обычный йод и йодофоры в больших количествах, химическая терапия и т. д.);
- тяжелое состояние (болезнь, травма и т. д.), которое не позволяет матери осуществлять грудное вскармливание.
Как правильно сцеживать грудное молоко?
В советские времена всем новоиспеченным мамам еще в роддоме медсестры подробно рассказывали и показывали, как нужно правильно сцеживать грудное молоко. Смеси тогда были очень дорогими, а их доступность и качество оставляли желать лучшего, поэтому женщины отчаянно боролись за сохранение грудного вскармливания.
Сегодня на полках магазинов можно найти абсолютно любую смесь для любого возраста, однако ни одна их них никогда не заменит ребенку материнское молоко, поэтому сцеживание остается главным инструментом при налаживании грудного вскармливания.
Сцеживание помогает избежать мастита, когда молока слишком много, и стимулирует работу молочных желез, когда молока, наоборот, мало. Кроме того, оно позволяет оставить дома запас грудного молока на тот случай, если мамочке потребуется отлучиться.
Существует 2 основных способа сцеживания:
• ручное сцеживание;
• сцеживание при помощи молокоотсоса (ручного или электрического).
Если вы не планируете часто кормить ребенка сцеженным молоком, собирайте молоко вручную или при помощи недорогого ручного молокоотсоса. Если же вам требуется разлучаться с малышом часто и надолго, приобретите электрическую модель.
Ручное сцеживание
Многие женщины не понимают, как правильно сцеживать грудное молоко руками. Да, с первого раза сцедиться вручную получается не у всех: это достаточно больно и неудобно
Чтобы процесс проходил максимально эффективно и безболезненно, важно освоить определенную технику.
Перед сцеживанием желательно тщательно вымыть руки и выполнить легкий массаж грудных желез. Для стимуляции выработки молока рекомендуется также выпить стакан теплого чая
Непосредственно при сцеживании рукой необходимо поддерживать грудь снизу таким образом, чтобы указательный палец находился по нижнему краю ореолы. Нисходящими движениями большого пальца молоко «сгоняется» по направлению к соску и умеренным нажатием большого и указательного пальцев выдавливается из груди.
Если время кормления еще не подошло, сначала сцеживание пойдет очень медленно: молоко будет вытекать буквально по капле. После прилива, о котором вы догадаетесь по знакомым признакам (тяжесть в груди, покалывание, жжение), молоко начнет сцеживаться струей.
Если после многократных попыток вам не удалось разобраться, как правильно сцеживать грудное молоко вручную, обратитесь к специалисту по грудному вскармливанию или попробуйте применить молокоотсос: с ним процесс, как правило, идет быстрее и легче.
Сцеживание грудного молока молокоотсосом
Молокоотсос – это достаточно удобный механизм для сцеживания грудного молока. Вы просто прикладываете его к груди таким образом, чтобы сосок расположился по центру специальной воронки, и включаете устройство (когда речь идет об электрической модели) или ритмично сжимаете рукой «грушу» или рычаг (если это ручная версия).
Как правильно сцеживать грудное молоко молокоотсосом, обычно написано в инструкции к прибору. Не забудьте простерилизовать все элементы и контейнеры, которые будут соприкасаться с грудью и молоком.
Напитки для усиления лактации
Помочь с проблемой недостаточного количества молока могут также напитки:
- Молоко с чаем (зелёным или некрепким чёрным). При этом не стоит забывать, что в зелёном чае содержится кофеин, поэтому употреблять его часто не рекомендуется. Горячий чай выпить за полчаса до кормления.
- Морковный напиток. Для его приготовления необходимо взять 3–4 ст. л. натёртой на мелкой тёрке моркови и залить кипячёным (слегка остуженным) молоком. Выпивается напиток сразу же после приготовления.
- Имбирный чай: корень имбиря измельчить, залить 1 л воды, довести до кипения, пить по 50 мл 3 р. в день.
- Узвар из сухофруктов (яблок, груш, слив). Помимо наполнения груди молоком он обеспечит организм витаминами.
- Отвар шиповника (7–8 ягод раздавить, залить 1 стаканом кипятка, оставить в термосе на ночь).
- Натуральные фруктовые соки без «химии» тоже улучшат лактацию. Фреш из ягод смородины можно разбавлять водой.
- Ячменный напиток для тех, кто привык пить кофе. Также положительно скажется на лактации.
- травяные чаи можно готовить самостоятельно или покупать в аптеке (гранулированный растворимый или фиточай).
Помимо специальных напитков в рационе кормящей должна присутствовать чистая вода. В нежаркое время женщине при кормлении грудью требуется около 2 литров жидкости в сутки с учётом супа и бульона, травяного чая, компота. Летом количество возрастает до 3–4 литров в 24 часа. Значительную часть суточной нормы (не менее 1 литра) должна составлять обычная вода. Не стоит употреблять газированные напитки, поскольку они вызывают у грудничка расстройство пищеварения и действуют угнетающе на работу ЖКТ в целом. Основное количество выпитой воды должно приходиться на первую половину дня и снижаться к вечеру.
Частота и длительность грудного вскармливания
Кормить детей следует по требованию. Как было отмечено выше, уже через несколько часов после рождения ребенок может потребовать кормления. Признаки начинающего голода являются:
- Пробуждение
- Поиск груди
- Сосание руки (губы, языка)
При выраженном чувстве голода ребенок может плакать, не следует доводить его до голода.
В среднем новорожденный требует от 8-12 кормлений в сутки, но разброс достаточно широк. Одни младенцы требуют кормления каждые 30-60 минут, другие могут не есть часами. Единодушное мнение экспертов – не следует допускать перерывы в кормлении более четырех часов, даже если ребенок спит.
Так же широко варьирует и продолжительность одного кормления, кому-то достаточно 5 минут, а кому-то и 20 минут мало. Не следует ограничивать время кормления, ребенок может сосать грудь столько, сколько ему комфортно.
Следует заметить, что дети индивидуальны во всем, и если сегодня он просит грудь редко и сосет мало, то завтра все может измениться, и он будет сосать часто и много. Не нужно вводить искусственные ограничения и выдумывать режимы питания.
Прикладывание к груди и позы для кормления
Вы можете кормить ребенка в любой позе, которая обеспечит комфорт вам и малышу. Во время кормления грудью у мамы появляется возможность отдохнуть, поэтому постарайтесь расположиться так, чтобы не чувствовать напряжения и дискомфорта.
В комфортной позиции для матери и ребенка:
-
Мама расслаблена, ей удобно и не больно
-
Тело ребенка расположено близко к телу мамы
-
Ребенок обращен лицом к груди и ему не нужно поворачивать голову
-
Малыш располагается у груди так, что сосок направлен на его носик и ему приходится слегка запрокидывать голову
-
Ребенок свободно дышит
-
Малыш спокоен
В течение месяца после родов во время кормления может ощущаться повышенная чувствительность сосков
Если неприятные ощущения сохраняются более 10-15 секунд после начала кормления – рекомендуется обратить внимание на правильность прикладывания.
Как правильно прикладывать младенца к груди при ГВ.
Прежде всего необходимо принять одну из правильных природных поз, которые мы рассмотрим чуть ниже.
Далее следите за соблюдением следующих моментов:
- рот малыша открыт широко, обхватывая сосок, при этом губа нижняя наружу должна быть вывернута;
- язык ребенка может показываться над нижней губой, но периодически;
- подбородок младенца плотно прижат к груди;
- щеки остаются округленными;
- во время сосания ребенок чередует краткие быстрые движения с постоянными и более глубокими, а также делает естественные паузы, которые удлиняются по мере утоления голода;
- при сосании могут двигаться уши малыша;
- отсутствие чавкания и причмокивания.
Грудное вскармливание
Грудное молоко является идеальными питанием для новорожденных детей. Все экспертные группы сошлись во мнении, что до шестимесячного возраста младенец не нуждается в каком либо питании кроме материнского молока и до годовалого возраста оно должно быть в рационе в обязательном порядке.
Грудное молоко способствует не только развитию иммунитета, но и адекватной работе кишечника и других органов и систем маленького организма.
К сожалению, по самым оптимистичным расчетам, только 70% матерей поддерживают грудное вскармливание в течение 3х месяцев от рождения, к шестимесячному возрасту эта цифра снижается до 30%.
Что нужно есть и пить, чтобы улучшить лактацию?
Как происходит лактация?
Лактация — это природный процесс образования молока в молочных железах с последующим его выделением. Это гормонально обусловленный процесс и совершенно не зависящий от размера женского бюста. Процесс подготовки молочной железы к выработке молока называется лактогенезом, а процесс поддержания лактации у кормящей женщины — лактопоэзом.
Лактация естественным образом развивается после родов и обусловлена соответствующим гормональным фоном. Выработка достаточного количества молока для грудного вскармливания происходит под влиянием трех гормонов — плацентарного лактогена, пролактина и окситоцина. Именно их сбалансированное поступление в кровь определяет течение лактации.
Плацентарный лактоген — максимум этого гормона секретируется плацентой на поздних сроках беременности, когда для женского организма актуальна подготовка грудных желез к необходимому в скором будущем продуцированию молока. После родов плацентарный лактоген понемногу снижается в концентрации, а в скором времени и вовсе исчезает из крови матери и плода.
Пролактин — отвечает за инициацию и поддержание нормальной лактации, когда ее течение нормализовалось и стабилизировалось. Неадекватность лактации определяется все теми же концентрациями пролактина в крови роженицы. Это пептидный гормон, вырабатывающийся гипофизом. Содержание такового увеличивается в плазме еще во время беременности, а во время лактации секретирующие пролактин клетки исчисляются 60-80% от общего количества гипофизарных.
Гормон пролактин справедливо считается гормоном материнства, ведь именно он отвечает за процесс выработки молока в период грудного вскармливания. Скапливаясь в альвеолах, молоко проделывает путь по канальцам и молочным протокам, сквозь млечные синусы попадает к сосущему его малышу.
Окситоцин — гормон, отвечающий за продвижение молока по протокам и за рефлекс его выделения. Его работа проявляется в легких покалываниях груди, вплоть до непроизвольного подкапывания молока из нее в промежутках между кормлениями.
Продолжительность лактации измеряется кардинально разными временными промежутками — от нескольких месяцев до нескольких лет. Нормой считается также весьма широкий временной промежуток — от 5 до 24 месяцев. В первые несколько недель после родов количество выделяющегося из груди молока может колебаться, стабильным оно становится обычно к 6-12 дню послеродового периода. С этих пор вырабатывающееся молоко призвано обеспечить адекватное питание новорожденного как минимум в течение последующих 3-6 месяцев. Синтез отвечающих за лактацию гормонов устроен таким образом, что молоко перестанет вырабатываться спустя 1-2 недели после того, как женщина перестанет кормить ребенка или существенным образом нарушит режим сцеживания молока. Опорожнение молочной железы представляет собой важный компонент лактации, поскольку застой секрета в альвеолах и протоках вызывают угнетение лактации.
Количество продуцируемого молока колеблется от 600 до 1300 мл за сутки.
Кормление «по требованию»
Консультанты по грудному вскармливанию советуют смотреть на ребенка, а не на часы. Ваш малыш лучше знает, когда он проголодался, чем вы или медицинский персонал больницы. Грудное вскармливание «по требованию» обеспечивает несколько преимуществ:
- Малыш всегда сыт, хорошо набирает вес.
- Ребенок спокоен, так как у него нет поводов для волнений и расстройства. Его мама всегда рядом, а грудь, взявшая на себя «роль» пуповины во время внутриутробного развития, согреет, поможет уснуть и справиться со страхом.
- Молока становится больше. Количество молока у кормящих «по требованию» в два раза больше, чем у женщин, придерживающихся режима. Такое заключение сделали врачи московских перинатальных центров на основании анализа состояния рожениц при выписке домой.
- Качество молока лучше. Кормление «по требованию» обогащает молоко ценными веществами. Установлено, что уровень белков и жиров в нем в 1,6-1,8 раза выше, чем в продукте для кормления «по режиму».
- В ночные и ранние утренние часы уровень пролактина возрастает, такова особенность эндокринной системы человека, а значит в этот период должно быть кормление, чтобы молока стало больше.
- Профилактика лактостаза. Риск застоя молока у кормящих «по требованию» мам ниже в три раза.
Практики кормления по желанию ребенка следует придерживаться и в домашних условиях. Постепенно у крохи сформируется индивидуальный режим кормлений, который будет удобен и маме.
Появление за пределами Mammalia
Другой хорошо известный пример питательная молодых выделениями желез является растениеводство молоко из columbiform птиц. Как и у млекопитающих, это также, по-видимому, управляется пролактином. Другие птицы, такие как фламинго и пингвины, используют аналогичные методы кормления.
Дискусов рыбы ( Symphysodon ) известен (biparentally) скармливания их потомство по эпидермальный слизи секреции. При более внимательном рассмотрении выясняется, что, как и у млекопитающих и птиц, секреция этой питательной жидкости может контролироваться пролактином. Подобное поведение наблюдается как минимум у 30 видов цихлид .
Лактация также является признаком аденотрофного живорождения — механизма размножения, разработанного некоторыми насекомыми, в первую очередь мухой цеце . Единственное яйцо цеце превращается в личинку внутри матки, где она питается молочным веществом, выделяемым молочной железой внутри матки. Также известно, что тараканы вида Diploptera punctata кормят свое потомство молочными выделениями.
Toxeus magnus , подражающий муравьям вид пауков — прыгунов из Юго-Восточной Азии, также лактат. Он выкармливает свое потомство около 38 дней, хотя через 21 день они могут кормиться самостоятельно. Блокирование кормления сразу после рождения привело к полной смертности потомства, тогда как блокирование через 20 дней после рождения привело к увеличению добычи пищи и снижению выживаемости. Эта форма лактации могла возникнуть в результате производства трофических яиц .
Диагностика гипогалактии
Определить количество вырабатываемого молока за сутки, можно двумя способами:
- взвешивание ребенка до и после каждого кормления;
- сцеживание молока перед кормлением и суммирование объема за сутки.
Для того чтобы выяснить необходимое количество молока для младенца первой недели жизни, пользуются формулой Финкельштейна. Расчет учитывает вес новорожденного и имеет два варианта:
- для детей с массой тела при рождении менее 3200 — V = n x 70;
- для детей с массой тела при рождении более 3200 — V = n x 80.
В данной формуле индекс V обозначает суточный объем молока, а индекс n — количество дней новорожденного.
Так, например, вес ребенка при рождении 3800 гр., младенцу 5 дней, количество кормлений 8.
V = 5×80= 400 мл (необходимый суточный объем молока).
400/8=50 мл (необходимый разовый объем молока).
Затем до конца первого месяца жизни малыш должен ежесуточно съедать молока в объеме, равном 1/5 своего веса, далее, в течение 2-го месяца — 1/6 от массы тела, в 3-5 месяцев — 1/7, и во втором полугодии количество грудного молока должно быть равно 1/8 веса.
Если лактация не удовлетворяет средние нормы, то определяется степень выраженности гипогалактии. Градация предполагает четыре стадии недостаточности молока:
- до 25%;
- до 50%;
- до 75%;
- свыше 75%.
На начальной стадии развития патологии диагностируют уровень эстрогена и пролактина в крови. При развитии гипогалактии проводят цитологический анализ молока, показывающий уменьшение соматических клеток в размерах.
Иногда специалисты прибегают к ультразвуковому сканированию молочных желез с целью определения их структуры: железистой, жировой или смешанной. Как правило, гипогалактия наблюдается при ярко выраженном жировом или смешанном типе строения.
Для определения кровоснабжения и характера сосудистого рисунка молочной железы назначают термографию. Данная диагностика выявляет степень васкуляризационной активности. Грудные железы могут иметь три вида сосудистого рисунка: мелкосетчатый, крупносетчатый и магистральный. При магистральном расположении риск возникновения гипогалактии наиболее высок.
Симптомы галактореи
Нездоровая секреция грудного молока может быть единственным и основным признаком галактореи. Выделения могут истекать непроизвольно или при надавливании на соски. Они бывают белого, желтого или зеленоватого цвета. Если секрет имеет красноватый оттенок, то патология не относится к галакторее, тем не менее требуется обязательное обследование.
У 80% женщин болезнь сопровождается нарушением менструальной функции — аменореей (отсутствие месячных полгода и более) или олигоменореей (скудные непродолжительные выделения в критические дни). Зачастую наблюдаются систематические приступы жара, сухость влагалища, снижение либидо, увеличение и болезненность сосков.
Галакторея у мужчин обнаруживается крайне редко и, как правило, характеризуется снижением эрекции с последующей импотенцией, увеличением груди (гинекомастия).
Для обоих полов присущи следующие симптомы:
- частые головные боли;
- акне;
- снижение сексуального интереса;
- нарушение оволосения (у женщин появление волос на лице и груди, у мужчин наблюдается феминизация);
- ограничение периферического зрения.
Понятие лактации
Медики рассматривают лактацию (на латыни “lactatio” — сосание, “lactis” — молоко) как сложный и длительный физиологический процесс, который протекает в несколько этапов:
- первый этап — маммогенез — рост, созревание и развитие у женщины молочных желёз;
- второй этап — лактогенез — это выделение сначала молозива на поздних сроках беременности, затем молока после родоразрешения;
- и третий этап — лактопоэз — поддержание нормальной выработки молока на протяжении всего периода грудного вскармливания.
Но чаще всего термин лактация применяется для определения непосредственно процесса кормления ребёнка грудью — в послеродовом периоде образования и накопления молока, а также его выделения из молочных желёз матери по выводным протокам через соски. В таком контексте и будем рассматривать физиологию лактации.

Лактация — сложный физиологический процесс, включающий в себя развитие молочных желёз, секрецию и выделение ими молока после рождения ребёнка и до затухания у него сосательного рефлекса
Как понять, что ребенок насытился молоком?
А это уже другой момент. В норме понять, что ребенок наелся, легко, если оставлять его у груди не фиксированное, а произвольное количество времени. Так, по мере насыщения младенец самостоятельно отпускает (выплевывает) грудь, отворачивает голову или извивается при повторных попытках дать ему сосок.
По мере взросления малыш начинает больше баловаться, не заглатывая молоко, а играя с грудью – кусая, щипая и т. д.
Если вы кормите малыша по режиму с четким периодом пребывания у груди, то достоверно убедиться, что он насытился, невозможно. И тогда остается единственный признак – естественный прирост массы тела каждую неделю, который должен быть в пределах нормы.
Когда необходимо принимать таблетки
- самопроизвольный или штучный аборт на позднем сроке;
- рождение мертвого ребеночка;
- алкогольная или наркотическая зависимость мамы. Лактация провоцирует повышение риска развития зависимости у малыша;
- серьезные заболевания матери, требующие немедленного лечения, несовместимого с лактацией, в том числе опухоль или туберкулез;
- патологические изменения молочных желез;
- ВИЧ. Кормление в данном случае приводит к повышению риска развития патологии у малыша;
- мастит в тяжелой форме. Прием медикаментов, останавливающих прилив, приводит к улучшению состояния матери.
Следует помнить, что принимая таблетки против лактации, необходимо прекратить прикладывать кроху после первой таблетки. Несоблюдение рекомендаций специалистов относительно правильности приема таблеток может привести к резкому повышению выработки молока и повышению риска развития болезней у малютки.















