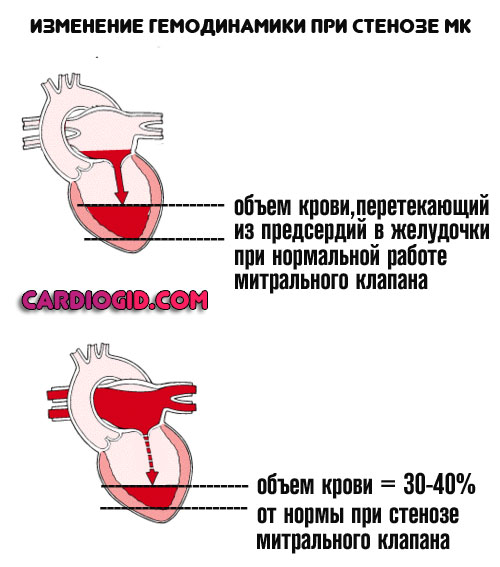
Расшифровка узи (эхокг) сердца
Содержание:
- Симптомы
- Причины патологии
- Провоцирующие факторы
- Патогенез
- Легочная гипертензия в детском возрасте
- Диагностика артериальной легочной гипертонии:
- Специфическая терапия при легочной гипертензии
- Причины и эпидемиология
- Классификация
- Операция
- Лечение легочной гипертензии 1 степени
- Симптоматика легочной гипертензии
- Признаки и симптомы
- Прогноз для жизни
- Диагностика
Симптомы
Первые клинические проявления возникают, когда в легочной артерии происходит более чем двукратное повышение артериального давления. Основные симптомы почти идентичны для легочной гипертензии любой этиологии. Основные жалобы:
- повышенная утомляемость и слабость в теле
- одышка (появляется в самом начале заболевания), сначала при физнагрузках, позже и в покое
- боли в области сердца постоянного характера (вызваны относительной коронарной недостаточностью)
- обмороки (по причине нехватки кислорода в мозгу человека, типичны для первичной формы рассматриваемого заболевания)
- боли в области печени и отеки в области стоп и голеней
- охриплость голоса (редко)
- кровохарканье (часто, особенно при существенном роста давления в легочной артерии)
Подавляющее большинство случаев характеризуется быстрой утомляемостью и прогрессирующей одышкой при нагрузках. При одышке может быть атипичный дискомфорт в грудной клетке, а при физической нагрузке нередки головокружения и даже предобморочное состояние. Такие проявления объясняются в основном недостаточным сердечным выбросом. Феномен Рейно фиксируют примерно в 10 случаях из 100 при первичной легочной гипертензии, причем 99% таких случаев фиксируется у женщин. Редко отмечают такой симптом как кровохарканье, он чаще всего сигнализирует о будущем летальном исходе. Редко находят и дисфонию, возникающую по причине сдавления увеличенной легочной артерией возвратного гортанного нерва (синдром Ортнера).
В запущенных случаях легочная гипертензия может проявляться и такими симптомами:
- разлитой второй тон (S2) с подчеркнутым легочным компонентом S (Р)
- выбухание правого желудочка
- третий тон правого желудочка (S3)
- щелчок легочного изгнания
- набухание яремных вен
- периферические отеки
- застойные явления в печени
Портопульмональная гипертензия
Это тяжелая легочная артериальная гипертензия с портальной гипертензией у пациентов без вторичных причин. Легочную гипертензию фиксируют у больных с различными состояниями, которые приводят к портальной гипертензии без цирроза или с ним. Реже отмечается портопульмональная гипертензия по сравнению с гепатопульмональным синдромом, у лиц с хроническими болезнями печени, по статистике это от 3,5 до 12% случаев.
Первыми проявляются такие признаки как повышенная утомляемость и одышка. ЭКГ и физикальные методы исследования обнаруживают характерные для ЛГ проявления. Часто фиксируют регургитацию на трикуспидальном клапане. Данный диагноз подозревают при получении данных ЭхоКг, подтверждение проводится при помощи катетеризации правых отделов сердца. Дл лечения нужно устранить первичную легочную гипертензию, не назначая гепатотоксические лекарственнные средства. В части случаев врач прибегает к сосудорасширяющей терапии. Исход зависит от основного заболевания печени.
Портопульмональная гипертензия — относительно противопоказание к проведению пересадки печени, поскольку есть высокий риск развития осложнений и смерти пациенту. После трансплантации в части случаев при умеренной легочной гипертензии происходит обратное развитие заболевания.
Причины патологии
Причины первичной гипертонии — наследственная предрасположенность, аутоиммунные заболевания или прием оральных контрацептивов.
При нем часто развивается вторичная гипертония:
- легочная эмболия;
- сердечная недостаточность;
- Сердечное заболевание;
- Ишемия;
- Гипертония;
- хронические патологии легких;
- легочно-сосудистые заболевания;
- васкулит;
- нарушение обмена веществ;
- стрессовый синдром;
- астма;
- миома;
- гипертиреоз;
- ВИЧ-инфекция;
- Цирроз;
- сердечно-сосудистый рак;
- патология митрального клапана;
- дефект межжелудочковой или предсердной перегородки;
- определенные лекарства;
- интоксикация организма;
- ожирение;
- Беременность.
Провоцирующие факторы
Способствуют нарастанию давления в легочных артериях следующие факторы:
- Преэклампсия у матери, применение матерью разнообразных лекарственных препаратов, токсикоз на поздних сроках беременности.
- Инфекции новорожденного или плода.
- Аутоиммунные патологии.
- Родовая гипоксия.
- Пневмония.
- Тромбоз сосудов.
- Бронхоспазм.
- Наследственная предрасположенность.
Классические проявления детской артериальной гипертензии следующие: учащенное сердцебиение, обморочное состояние, болезненность в грудной клетке, цианоз кожи, слабый прирост веса, снижение аппетита, плаксивость, раздражительность, вялость, затрудненное дыхание.
При обнаружении первичных признаков легочной гипертензии ребенка следует незамедлительно показать специалисту, так как данная патология очень опасна в детском возрасте.
Патогенез
Для первичной ЛГ характерны гладкомышечная гипертрофия, вариабельная вазоконстрикция, ремоделирование стенки сосуда. К вазоконстрикции приводит повышение активности тромбоксана и эндотелина 1, а также снижение активности оксида азота и простациклина. Увеличенное легочное сосудистое давление имеет причиной сосудистую обструкцию. Оно влияет на повреждение эндотелия.
Как следствие, активизируется коагуляция на поверхности интимы, которая может усугубить артериальную гипертензию. Также этому способствует тромботическая коагулопатия, которая является следствием роста содержания ингибитора активатора плазмогена типа 1 и фибринопептида А и снижения активности тканевого активатора плазмогена. Очаговую коагуляцию на поверхности эндотелия нужно отличать от хронической тромбоэмболической легочной артериальной гипертензией, которая спровоцирована организованными легочными тромбоэмболами.
В итоге у большинства больных первичная легочная гипертензия становится провоцирующим фактором правожелудочковой гипертрофии с дилятацией и правожелудочковой недостаточности.
Легочная гипертензия в детском возрасте
Отклонение давления в легочной артерии у детей от нормы возникает на фоне врожденных патологий сосудов, сердца. Проявляется заболевание у детей частым дыханием, цианозом. В более старшем возрасте болезнь начинает прогрессировать, что сопровождается возникновением недостаточности кровообращения – увеличивается печень, развивается тахикардия, появляется одышка.
Наиболее распространенными факторами отклонения от нормы систолического давления в легочной артерии в детском возрасте являются следующие врожденные патологии сердца и сосудов:
- Один общий сердечный желудочек.
- Открытый атриовентрикулярный канал или Боталлов проток.
- Сочетание дефекта перегородки с транспозицией легочной артерии и аорты.
- Большое отверстие в межжелудочковой перегородке.
Кроме того, легочная гипертензия у детей может развиваться из-за гипоплазии легких на фоне грыжи диафрагмы или из-за проникновения в момент рождения в дыхательные пути околоплодных вод или содержимого кишечника.

Диагностика артериальной легочной гипертонии:
Электрокардиографические признаки гипертрофии правого желудочка можно подразделить на прямые и косвенные. Все прямые признаки гипертрофии правого желудочка практически обнаруживаются в отведениях V, и V2. Полагают, что в основе их лежит увеличение массы миокарда правого предсердия и правого желудочка. Коренные признаки связаны с изменением положения сердца. Эти критерии включают в себя признаки правого вращения в левом прекардиальном отведении, признаки блокады правой ножки пучка Гиса, P-pulmonale, отклонение вправо электрической оси сердца. Признаки гипертрофии правого желудочка, обнаруживаемые при длительном наблюдении в динамике, имеют большее прогностическое значение, нежели признаки, обнаруженные при разовой оценке ЭКГ. Тесной корреляционной связи между ЭКГ-данными и давлением в легочной артерии выявить не удается.
На рентгенограмме грудной клетки при легочной гипертонии заметны признаки расширения правого желудочка, выступание ствола легочной артерии, расширение главных ветвей и сужение более мелких. Эта диспропорция может иметь диагностическое значение. Обтура-цию легочных вен можно распознать по признакам повышенного венозного давления (расширение сосудов верхней доли, интерстициальный или альвеолярный отек и базальные горизонтальные линии). Однако эти признаки обнаруживаются не всегда .
Перечисленные клинические признаки и результаты исслеао-вания позволяют заподозрить первичную легочную гипертонию, однако окончательный диагноз базируется на результатах катетеризации сердца, легочной артерии и ангно-кардиопульмопографии. Эти методы исследования позволяют исключить врожденный порок сердца, определить степень гипертонии малого круга кровообращения и перегрузки правых отделов сердца, чрезвычайно высокие цифры общего легочного сопротивления при нормальном легочно-капиллярном давлении. Ангиопульмонография выявляет аневризматически расширенный ствол легочной артерии, широкие ветви ее, сужение артерий периферических отделов легких. Сегментарные ветви легочной артерии при высоких степенях легочной гипертонии как бы обрублены, мелкие ветви не видны, паренхиматозная фаза не выявляется. Скорость кровотока резко замедлена.
Ряд авторов сообщают о внезапной смерти больных во время или вскоре после катетеризации и ангиокардиографии, в связи с чем считают, что проведение этого исследования при подозрении на первичную легочную гипертонию не показано, особенно, у детей
Большинство исследователей полагают, что ангиокардиографии следует проводить только в специально оснащенных рентгенооперационных, с большой осторожностью, при наличии особых показаний, поскольку
после введения контрастного вещества, являющегося гиперосмо-лярным раствором, может возникнуть реакция по типу легочно-гипертонического криза, из которого больного трудно вывести.
Специфическая терапия при легочной гипертензии
Существуют 4 основных класса лекарств, которые наиболее эффективны при лиагнозе ЛГ. Комбинированное лечение указанными ниже средствами является весьма эффективным методом лечения легочной гипертензии. Некоторые из этих средств малодоступны для большинства клиник в Украине и России.
Антагонисты кальция. Лишь у 5-10 % больных с ЛГ длительное лечение антагонистами кальция дает стабильный эффект в плане симптомов и гемодинамики. Дозы этих препаратов, эффективные в отношении ЛАГ, должны быть высокими – до 120-240 мг в сутки для нифедипина и 240-720 мг/сут. для дилтиазема
Рекомендуется в случаях с положительным тестом на вазореактивность начинать с низких доз (30 мг нифедипина длительного действия 2 раза в день или 60 мг дилтиазема трижды в день) и осторожно повышать их за 2-4 недели до достижения максимально переносимого уровня
Факторами, которые граничивают дальнейшее наращивание дозы, обычно являются системная гипотензия и отеки ног. То есть для оказания неотложной помощи в случае декомпенсации ЛАГ антагонисты кальция нельзя применять.
Первоначально клиническое использование простациклина (эпопростенола) было основано на его вазодилатирующих свойствах, и этот «острый» эффект часто используется при исследовании реактивности сосудов малого круга кровообращения. С другой стороны, даже при отсутствии положительной реакции в остром тесте с эпопростенолом у больных при длительном лечении может наблюдаться клиническое и гемодинамическое улучшение. Также можно использовать другие группы сосудорасширяющих препаратов, например, аналоги простациклина.
Ингаляционная терапия при легочной гипертензии привлекает теоретической возможностью селективного воздействия на легочную микроциркуляцию. По той причине, что интраацинарные легочные артерии тесно окружены альвеолами, врачу можно дилатировать эти сосуды, доставив лекарство в альвеолы. После однократной ингаляции 2,5-5 мкг илопроста наблюдалось снижение среднего давления крови в ЛА на 10-20 %, которое сохранялось на протяжении от 45 минут до одного часа. По причине короткой продолжительности действия лекарства, нужны частые ингаляции (от 6 до 12 раз в день) для достижения постоянного эффекта при длительном лечении. Прекращение введения может вызвать синдром отмены, ухудшение течения легочной гипертензии и смерти.
Антагонисты рецепторов к эндотелину — новая группа лекарств, блокирующих рецепторы к эндотелину и уменьшающих сосудосуживающее действие эндотелина-1 на сосудистую сеть легких. Босентан – пероральный антагонист рецепторов ЕТА и ЕТВ. Оптимальная доза для терапии легочной гипертензии – 125 мг 2 раза в день. Применение босентана вызвало улучшение физической толерантности, функционального класса, гемодинамических, эхокардиографических показателей. Главный недостаток – высокая стоимость лекарственного средства.
Причины и эпидемиология
Легочную гипертензию регистрируют, если среднее легочное артериальное давление превышает показатель 25 мм рт. ст. в состоянии покоя, или превышает 35 мм рт. ст. во время физических нагрузок. Многие патологические состояния и лекарства могут привести к легочной гипертензии. Исход первичной и вторичной формы рассматриваемого патологического состояния может быть почти идентичный. Чаще фиксируют вторичную ЛГ, а первичная форма встречается только в 1-2 случаях на 1 млн.
Первичная легочная гипертензия в два раза чаще встречается у женщин по сравнению с мужчинами. Средний возраст регистрации заболевания составляет 35 лет. Болезнь может быть спорадической или семейной (причем первый вид встречается в 10 раз чаще). Большинство семейных случаев объясняется мутациями в гене рецептора костного морфогенетического белка типа 2 (BMPR2) из семейства рецепторов трансформирующего фактора роста (TGF)-бета. Примерно двадцать процентов спорадических случаев также имеют мутации BMPR2. Часто при первичной ЛГ превышает норму уровень ангиопротеина-1. Среди провоцирующих факторов выделяют заражение человеческим вирусом герпеса 8 и нарушения транспортировки серотонина.
Причины острой легочной гипертензии
- Острая левожелудочковая недостаточность любого генеза
- Тромбоз в системе легочной артерии или ТЭЛА
- Респираторный дистресс-синдром
- Астматический статус
Причины хронической легочной гипертензии
1. Увеличение легочного кровотока
— Открытый артериальный проток
— Дефект межпредсердной перегородки
— Дефект межжелудочковой перегородки
2. Увеличение давления в левом предсердии
— Хроническая левожелудочковая недостаточность любого генеза
— Тромб или миксома левого предсердия
— Пороки митрального клапана
3. Увеличение сопротивления в системе легочной артерии
— Обструктивного генеза
- влияние фармакологических средств
- ТЭЛА с рецидивами
- диффузные заболевания соединительной ткани
- первичная легочная гипертензия
- веноокклюзионная болезнь
- системные васкулиты
— Гипоксического генеза
- гиповентиляционный синдром
- высотная гипоксия
- хронические обструктивные заболевания легких
Классификация
Левожелудочковая недостаточность
- Артериальная гипертензия
- Миокардиты
- Кардиомиопатии
- Митральная регургитация
- Коарктация аорты, пороки аортального клапана
- Ишемическая болезнь сердца
Повышение давления в левом предсердии
- Опухоль или тромбоз левого предсердия
- Митральный стеноз
- Надклапанное митральное кольцо, трехпредсердное сердце
Обструкция легочных вен
- Легочный венозный тромбоз
- Медиастинальный фиброз
Паренхиматозные болезни легких
- Интерстициальныс заболевания легких
- Хронические обструктивные заболевания легких (ХОБЛ)
- Острое тяжелое поражение легких (тяжелый диффузный пневмонит, респираторный дистресс-синдром взрослых)
Болезни системы легочной артерии
- Повторные или массивные эмболии легочной артерии
- Первичная легочная гипертензия
- Системные васкулиты
- Тромбоз «in situ» легочной артерии
- Увеличение объема легочного кровотока (открытый артериальный проток, врожденный порок сердца со сбросом крови слева направо)
- Дистальный стеноз легочной артерии
- Легочная гипертензия, причиной которой являются пищевые продукты или лекарства
Легочная гипертензия новорожденных
- Болезнь гиалиновых мембран
- Сохраняющееся фетальное кровообращение
- Аспирация мекония
- Диафрагмальная грыжа
Гипоксия и/или гиперкапния
- Обструкция верхних дыхательных путей (синдром сонных обструктивных апноэ, увеличение миндалин)
- Проживание высоко в горах
- Первичная альвеолярная гиповентиляция
- Синдром Пиквика (гиповентиляция у толстых людей)
Многие авторы по срокам развития классифицируют такие формы легочной гипертензии как острая и хроническая.
Операция
В случае неэффективности описанных методов устранить угрожающую жизни патологию можно путем хирургического вмешательства, проводимого тремя способами:
- Предсердная септостомия. Предполагает создание небольшого отверстия между предсердиями. В результате давление в предсердии, легочных артериях снижается до нормы.
- Тромбэндартерэктомия. Предполагает удаление кровяных сгустков из сосудов.
- Трансплантация легких (легких и сердца). Основные показания к проведению такой процедуры – гипертрофические изменения в мышцах сердца, недостаточность деятельности сердечных клапанов.
Лечение легочной гипертензии 1 степени
Чтобы справиться с недугом, важно провести своевременную диагностику заболевания. При гипертензии легких первой степени рекомендуется изменение образа жизни, лечение медикаментозными препаратами
Врачи не советуют принимать гормоны, планировать беременность. Для лечения назначают:
- ограничение физических нагрузок;
- профилактику анемии, инфекционных болезней;
- диету;
- кровопускание;
- лечение кислородом;
- применение лекарств, предотвращающих развитие гипертензии;
- оперативное вмешательство при 3-4 степени с осложнениями;
- трансплантацию органов.
Медикаментозная терапия
При лечении легочной гипертензии первой степени широко используются лекарственные препараты нескольких групп. Их действие направлено на устранение симптомов заболевания. Врачи назначают:
- блокаторы кальциевых каналов (вазолизаторы), помогающие расширению сосудов;
- мочегонные препараты, снижающие давление;
- антикоагулянты, уменьшающие свертываемость крови;
- тромболитики, предотвращающие образование тромбов;
- средства, нормализующие сердечный ритм;
- простагландины, стабилизирующие давление;
- лекарства, разжижающие кровь.
Кислородная терапия
При ухудшении состояния больному назначают лечение с использованием ингаляций кислородом. Терапия облегчает самочувствие при тяжелой одышке. Лечение при гипертензии первой степени применяют при естественной и искусственной вентиляции путем введения кислорода. Для этого используют:
- газовые смеси в баллонах или подушках;
- подачу чистого кислорода централизованно в стационаре;
- аэрозольные баллончики в качестве скорой помощи;
- гипербарическую оксигенизацию в барокамере.
Ограничения физической нагрузки
При развитии гипертензии в легких врачи рекомендуют для улучшения кровообращения, предотвращения образования тромбов, использовать лечебную физкультуру. Обучение желательно пройти с инструктором, а потом заниматься самостоятельно. Необходимо учесть:
- комплекс нужно выполнять регулярно;
- нагрузки не должны вызывать дискомфорт;
- при третьей степени болезни занятия ограничены или прекращены.
Вакцинация
Поскольку причинами развития легочной патологии становятся хронические заболевания, необходимо предотвратить их развитие. В этом помогает своевременно выполненная вакцинация. Процедура способствует повышению иммунитета к болезни, ослаблению вредного воздействия путем введения специального антигенного материала. Вакцинацию проводят для профилактики:
- краснухи;
- ОРВИ;
- гриппа;
- туберкулеза;
- дифтерии.
Диета
При лечении гипертензии в легких диетическое питание – составляющая комплексной терапии. Больным рекомендуют снизить употребление жидкости, уменьшить количество соли. Противопоказаны алкоголь, жирная пища, сладости, кофе, продукты, содержащие холестерин. Необходима еда, богатая витаминами. В рацион нужно включить:
- свежие фрукты, овощи;
- квашеную капусту;
- вегетарианские супы;
- продукты, содержащие магний, калий;
- ржаной хлеб;
- курицу;
- творог;
- каши;
- рыбу;
- сыр;
- орехи.
Симптоматика легочной гипертензии
Определить давление в легочной артерии можно только инструментальными способами, так как при умеренной форме патологии симптомы практически не проявляются – характерные признаки возникают только тогда, когда заболевание переходит в тяжелую форму.
На начальных этапах отклонение от нормы давления в легочной артерии проявляется следующими симптомами:
- Появляется отдышка, которая беспокоит человека в отсутствии интенсивных физических нагрузок и даже в состоянии покоя.
- Постепенно уменьшается масса тела, причем это не зависит от качества питания человека.
- Возникает расстройство астенического характера, развивается подавленность, сильная слабость, отсутствует работоспособность. Стоит отметить, что такое состояние не зависит от времени суток, от изменений погодных условий.
- Регулярно возникает кашель, при этом отсутствуют выделения из органов дыхания.
- Возникает хрипота.
- Появляются дискомфорт в брюшной полости. Человек испытывает ощущение давления изнутри, тяжесть. Причина такого симптома кроется в застойных явлениях в воротной вене, передающей кровь в печень.
- Головной мозг поражает гипоксия, что вызывает частые головокружения и состояния обморока.
- Постепенно становится заметной на шее и ощутимой тахикардия.
Признаки и симптомы
Признаки / симптомы легочной гипертензии:
- Сбивчивое дыхание
-
Грудная боль
- Сердцебиение (ускоренное)
- Боль (в правой части живота)
- Плохой аппетит
- Головокружение
- Отек (ноги / лодыжки)
- Цианоз
Для того, чтобы определить, может ли болезнь быть семейной, узнается подробная история семьи. История применения наркотиков, таких как кокаин, метамфетамин, этанол, ведущих к циррозу, и табака, считается значительным фактором в развитии ЛГ.
Для определения характерных признаков легочной гипертензии проводится физическое обследование, включающее расщепление сердечного тона S2, и звука закрытия легочного клапана. Признаки системного затора в результате правосторонней сердечной недостаточности включают яремное венозное вздутие, отек стопы, асцит, печёночно-яремный рефлюкс и утолщение концевых фаланг пальцев. Также ищутся признаки трикуспидальной недостаточности и легочной регургитации и, если они присутствуют, это согласуется с наличием легочной гипертензии.
Прогноз для жизни
Сколько можно прожить при этой болезни? Прогноз зависит от запущенности патологических процессов в сосудах. При диагностировании ЛГ на поздних стадиях, пятилетняя выживаемость пациентов низкая.
Также на прогноз исхода заболевания влияет реакция организма на проводимое лечение. Если давление в легочной артерии начинает снижаться или остается на одном уровне, то при поддерживающей терапии пациент может прожить до 10 лет. При его повышении до 50 мм рт. ст и выше, болезнь вступает в стадию декомпенсации, когда нормальное функционирование организма невозможно даже при условиях проведения адекватной медикаментозной терапии.
Пятилетняя выживаемость на этой стадии болезни составляет не более 10%.
Легочная артериальная гипертензия – опасное заболевание, имеющее очень серьезный прогноз для жизни. Несмотря на то что оно встречается достаточно редко, являясь, в большинстве случаев, следствием иных болезней, полное излечение невозможно. Существующие методики лечения направлены на устранение неблагоприятных симптомов и замедление развития патологических процессов, полностью их устранить нельзя.
Диагностика
Диагностика легочной гипертензии начинается со сбора анамнеза. Уточняется характер и продолжительность симптомов, наличие хронических заболеваний, образ жизни пациентов и сопутствующие факторы риска.
При непосредственном осмотре выявляются следующие характерные признаки:
- синюшность кожных покровов;
- увеличение печени;
- набухание шейных вен;
- изменения в сердце и легких при выслушивании их при помощи фонендоскопа.
Ведущая роль в диагностике легочной гипертензии принадлежит инструментальным методам.
Катетеризация легочной артерии. Посредством этого метода измеряется давление в легочной артерии. Суть исследования заключается в том, что после пункции вены в ее просвет вводится катетер, к которому подключен прибор для измерения артериального давления. Метод является информативным при выявлении любых форм гемодинамических нарушений. И входит в стандарт исследований при подозрении на легочную гипертензию. Катетеризация показана не всем пациентам, при наличии сердечной недостаточности или тахиаритмии возможность ее проведения оценивается после консультации кардиолога.
ЭКГ. При помощи электрокардиографии выявляются патологии, связанные с нарушениями электрической активностью сердца. Также этот метод позволяет оценить морфологическую структуру миокарда. Косвенными признаками легочной гипертензии на ЭКГ являются дилатации правого желудочка сердца и смещение ЭОС вправо.
УЗИ сердца. УЗИ позволяет оценить структуру сердечной мышцы, размер и строение ее камер, состояние клапанов и коронарных сосудов. Изменения, связанные с утолщением стенок предсердий и правого желудочка, опосредованно свидетельствуют о легочной гипертензии.
- жизненная емкость легких;
- общая емкость легких;
- объем выдоха;
- проходимость дыхательных путей;
- скорость выдоха;
- частота дыхания.
Отклонения вышеуказанных показателей от нормы свидетельствует о патологиях функции внешнего дыхания.
Ангиопульмонография. Методика заключается во введении контрастного вещества в сосуды легких в целях проведения рентгенологического исследования на предмет выявления патологий морфологического строения легочной артерии. Ангиопульмонография выполняется в том случае, когда остальные способы диагностики не могут с уверенностью определить наличие изменений. Это связано с высоким риском осложнений во время проведения процедуры.
Компьютерная томография (КТ). При помощи КТ возможно добиться визуализации изображения органов грудной клетки в различных проекциях. Это позволяет оценить морфологическое строение сердца, легких и сосудов.
Вышеперечисленные методы диагностики являются наиболее информативными, однако наличие первичной легочной гипертензии возможно определить лишь на основании совокупности полученных результатов исследований.
Класс болезни определяется при помощи «шестиминутного теста». В результате оценивается толерантность организма к физическим нагрузкам.