Обширный инсульт: последствия, шансы и прогнозы
Содержание:
- Факторы, влияющие на исход инсульта при ТЛТ
- Диагностика заболевания
- Применение магния сульфата
- Специальные методы лечения острого инсульта. Реперфузионная терапия
- Руководство по профилактике инсульта.
- Самыми распространенными последствиями ОНМК являются:
- Нарушение мозгового кровообращения – это затруднение движения крови по сосудам головного мозга.
- Процесс восстановления
- Согласно Рекомендациям Европейской Организации Инсульта (ESO), 2008
- Восстановление и улучшение качества жизни
- Опасен ли инсульт?
- Этапы медицинской помощи больным с острым нарушением мозгового кровообращения
- Диагностика инсульта
- Факторы риска – условие или причина?
- Что такое ОНМК со стойкими нарушениями
Факторы, влияющие на исход инсульта при ТЛТ
- 1. Время начала терапии: чем раньше, тем лучше!
- 2. Клинические признаки, ухудшающие исход ТЛТ:
- возраст старше 85 лет
- тяжелый инсульт (более 25 баллов по шкале NIHSS)
- АД выше 180/110 ммртст
- 3. Неблагоприятные КТ – признаки:
- гиподенсивность более 1/3 бассейна СМА
- выраженный масс-эффект
- симптом гиперденсивной СМА
- 4. Лабораторные показатели: гипергликемия более 11 ммоль/л – 25 % симптомные ВМК!
Т.О., вопрос является ли В/В ТЛТ наилучшим методом лечения пациентов с ишемическим инсультом, остается актуальным. По прошествии лет, в течение которых отмечалось неуклонное совершенствование эндоваскулярных методик и устройств, эндоваскулярные нейрохирурги достигли сегодня беспрецендентных успехов частоты реваскуляризации при окклюзии СМА, с уменьшением времени выполнения процедуры, очень низкой частотой внутримозговых кровоизлияний и с благоприятными исходами. После более чем десятилетних попыток проведения В/А ТЛТ с использованием всех доступных лекарственных средств, доз и комбинированных методик, но с достижением лишь скромных результатов, мы вступаем в эру механической тромбэктомии. Без сомнения, современные методики эндоваскулярной реваскуляризации изменили течение болезни при окклюзии СМА намного сильнее, чем В/В ТЛТ. Это убедительные доказательства того, что эндоваскулярный метод лечения, если он в умелых опытных руках, следует считать терапией выбора при окклюзии СМА!
Диагностика заболевания
До момента госпитализации крайне важно вовремя заподозрить наличие ОНМК. Пациента просят произвести следующие действия:
- Выговорить фразу — оценивают четкость произношения отдельных звуков и слов, правильный порядок построение фразы.
- Поднять руки перед собой — смотрят, может ли человек поднять и держать руки перед собой, одинакова ли сила в конечностях.
- Попробовать улыбнуться — проверяют, симметрично ли лицо при мимических сокращениях, нет ли провисаний одной половины лица, затруднено ли движение мышц лица при улыбке.
При затруднениях в выполнении хотя бы одного пункта показана немедленная госпитализация в стационар с подозрением на ОНМК.
На госпитальном этапе диагностика начинается со сбора анамнеза и объективного осмотра. Врач оценивает показатели жизненно важных функций (наличие сознания, частоту дыхания, степень насыщения крови кислородом, частоту и характеристику пульса), проводит осмотр, а также исключает другие возможные причины клинической картины, сходной с таковой при ОНМК (осмотр мягких тканей головы для исключения ЧМТ, определение уровня глюкозы для исключения состояния гипергликемии и т.д.).
При неврологическом обследовании могут выявляться следующие патологические симптомы:
- Симптом Кернига — врач сгибает конечность пациента, после чего просит пациента попытаться ее разогнуть. Это оказывается невозможным из-за высокого тонуса мышц.
- Ригидность затылочных мышц — повышение тонуса затылочных мышц приводит к невозможности подведения подбородка к грудной клетке.
- Симптом Брудзинского верхний — непроизвольное сгибание ноги при попытке подвести подбородок к груди.
- Симптом Брудзинского средний — при надавливании на лобковую кость ноги пациента сгибаются в тазобедренных суставах и подтягиваются к туловищу.
- Симптом Брудзинского нижний — попытка разогнуть ранее согнутую ногу приводит к подтягиванию другой ноги вверх к туловищу.
Лабораторные исследования
- Общий анализ крови.
- Биохимический анализ крови (АЛТ, АСТ, глюкоза, общий холестерин, триглицериды).
- Коагулограмма (АЧТВ, фибриноген, МНО) — метод исследования свертывающей системы, фибринолитической активности крови.
- Анализ спинномозговой жидкости проводится при подозрении на геморрагический инсульт или субарахноидальное кровоизлияние. Взятие материала проводится посредством люмбальной пункции. При этом в ликворе будет присутствовать большое количество эритроцитов и умеренное количество лимфоцитов.
Инструментальное обследование
- КТ (компьютерная томография) — метод нейровизуализации, основанный на послойном исследовании головного мозга с помощью рентгеновского излучения. Применяется для дифференцировки ишемического и геморрагического инсульта, оценки зоны поражения, ее размеров и локализации. С помощью КТ исключают сосудистые мальформации, аневризмы и стенозы, а также другие патологии головного мозга (опухоли, инфекционно-воспалительный процесс, травму мозга).
- МРТ (магнитно-резонансная томография) — метод, также применяемый при диагностике ОНМК. Имеет такую же диагностическую ценность, используется для оценки структурных нарушений тканей мозга. Более точно, чем КТ, определяет поражения ствола мозга. Реже используется в связи с длительностью обследования (30-45 минут).
- УЗИ сосудов шеи дает возможность оценить состояние экстра- и интракраниальных сосудов (патологии развития сосудов, гемодинамически значимые стенозы, наличие атеросклеротических бляшек, скорость кровотока).
- ЭхоКГ — ультразвуковое исследование сердца проводится при подозрении на кардиоэмболическую природу инсульта.
- ЭЭГ (электроэнцефалограмма) используется при судорожном припадке у пациента для исключения эпилепсии.
- Церебральная ангиография применяется для выявления аневризм церебральных сосудов, а также субарахноидальных кровоизлияний. В большинстве случаев проводится при технической недоступности КТ и МРТ.
Применение магния сульфата
Повышенное содержание внутриклеточного магния приводит к повышенной буферизации кальция внутри митохондрий, а также препятствует истощению клеточных запасов АТФ. У здоровых людей концентрация магния в крови колеблется от 0,7 до 1,1 ммоль/л. Концентрация магния в ликворе на 15-20% выше. Период полувыведения магния при нормальном функционировании почек составляет 3,5-4 часа. Введение начинают с момента поступления больного в стационар.
Как нейропротектор, магния сульфат эффективен только в -1е сутки (в некоторых случаях — только в первые 2-4 часа) после инсульта. Но его можно применять на любом этапе оказания помощи у больных с инсультом как седативное, гипотензивное и противосудорожное средство.
Противопоказан:
Магния сульфат не назначают при систолическом артериальном давлении ниже 120 мм рт. ст., гиповолемии, почечной недостаточности.
Магния сульфат: 10-20 мл 25% раствора (2,5-5г) вводят внутривенно в течение 15-20 минут, затем – внутривенная инфузия (скорость 1-2,5 грамм в час). Путем проведения инфузионной терапии следует постараться поддержать АД на исходном уровне. Скорость введения магния сульфата зависит от индивидуальной гемодинамической чувствительности больного. При хорошей переносимости (нет снижения систолического артериального давления больше, чем на 10-15%), медики увеличивают скорость до 1,5-2,5 г в час, при снижении САД на 15% скорость инфузии нужно уменьшить.
Длительность инфузии – 12-24 часов при среднетяжелом течении ОНМК, 1-2 суток – при тяжелом. Нужно поддерживать концентрацию магния в плазме в границах 1,5-3 ммоль/л. При признаках интоксикации (брадикардия, угнетение коленных рефлексов, снижение АД) инфузию рекомендуют прекратить. Гипотензию устраняют как можно скорее. Используют инфузию солевых растворов, вводят вазопрессоры. В тяжелых случаях используют антидот – хлорид кальция 10% – 10,0 внутривенно медленно.
Прогестерон, один из наиболее перспективных нейропротекторов, пока не был апробирован в лечении ОНМК.
Ухудшают прогноз
Специальные методы лечения острого инсульта. Реперфузионная терапия
Основные методы реперфузии:
- восстановление и поддержание системной гемодинамики (удержание АД на перфузионно достаточном уровне, что отражено в Базовое терапии);
- Тромболизис;
- гемангиокоррекция(антикоагулянты и антиагреганты).
Реперфузия должна быть активной и кратковременной с реперфузионным периодом не более 3-6 часов.
Тромболитическая терапия (ТЛТ) – единственный метод с высокой степенью доказательности, приводящий к реканализации, дает полную физическую независимость у 1 из 10 пролеченных пациентов.
Виды ТЛТ:
- 1. Медикаментозная ТЛТ:
- системный внутривенный тромболизис (В/В ТЛТ);
- селективный (внутриартериальный) тромболизис (В/А ТЛТ);
- комбинированный тромболизис (В/А + механический);
- этапный тромболизис (В/В+В/А или механический) – rt-PA bridjing.
- 2. Механическая ТЛТ:
- УЗ-деструкция тромба
- аспирация тромба с использованием устройства Penumbra, аспирационный катетер
- механическое удаление тромба с использованием устройств Catch, Merci Retrieval System, самораскрывающихся стентов Solitaire и TREVO
При поступлении пациента с клиникой инсульта в период «терапевтического окна» необходимо безотлагательно решить вопрос о показаниях и противопоказаниях к внутривенному тромболизису.
Руководство по профилактике инсульта.
1.  Контролируйте свое артериальное давление. Как показывает статистика, из 100 больных гипертонией лишь половина знает о своем повышенном артериальном давлении (хотя гипертоника, как правило, видно за версту – по характерному цвету лица, напряженности мимики, нередко солидным габаритам). И только 10-15 человек из 100 держат его, так сказать в узде ежедневным контролем и приемом лекарств. Если вы страдаете артериальной гипертонией, регулярно (дважды в день!) следите за артериальным давлением. Когда в конце 80-х годов во всем мире проводилась программа с красивой аббревиатурой МОНИКА, ставившая целью снижение смертности от сердечных заболеваний, кардиологи даже не предполагали, как озадачат их полученные результаты. Оказалось, что одно только измерение давления и удержание его в норме сократило количество инфарктов миокарда на 19-21%, но в то же время число инсультов снизилось на 43 – 45%! В Японии приняли специальную государственную программу по контролю за артериальной гипертонией, после чего средний возраст ее жителей приблизился к 82 годам. А ведь еще недавно Страна восходящего солнца занимала второе место в мире по частоте геморрагических инсультов. Какое давление считать критическим? Согласно критериям Всемирной организации здравоохранения, давление свыше 140/90 мм ртутного столба признается артериальной гипертонией. Однако необходимо иметь в виду, что жестких цифр нет, и нельзя придерживаться этого ориентира. Если у человека всю жизнь было давление 90/60 (особенно часто это встречается у женщин), то его повышение до 130/80 нередко реализуется в гипертонический криз. С другой стороны, было бы неграмотно “сбивать” давление до 130/80 тем, у кого оно длительное время держалось на уровне 170/100: ведь резкие колебания крайне опасны. Однако в любом случае “перевал” за 140/90 – причина для обращения к врачу и приема специальных лекарств.
Контролируйте свое артериальное давление. Как показывает статистика, из 100 больных гипертонией лишь половина знает о своем повышенном артериальном давлении (хотя гипертоника, как правило, видно за версту – по характерному цвету лица, напряженности мимики, нередко солидным габаритам). И только 10-15 человек из 100 держат его, так сказать в узде ежедневным контролем и приемом лекарств. Если вы страдаете артериальной гипертонией, регулярно (дважды в день!) следите за артериальным давлением. Когда в конце 80-х годов во всем мире проводилась программа с красивой аббревиатурой МОНИКА, ставившая целью снижение смертности от сердечных заболеваний, кардиологи даже не предполагали, как озадачат их полученные результаты. Оказалось, что одно только измерение давления и удержание его в норме сократило количество инфарктов миокарда на 19-21%, но в то же время число инсультов снизилось на 43 – 45%! В Японии приняли специальную государственную программу по контролю за артериальной гипертонией, после чего средний возраст ее жителей приблизился к 82 годам. А ведь еще недавно Страна восходящего солнца занимала второе место в мире по частоте геморрагических инсультов. Какое давление считать критическим? Согласно критериям Всемирной организации здравоохранения, давление свыше 140/90 мм ртутного столба признается артериальной гипертонией. Однако необходимо иметь в виду, что жестких цифр нет, и нельзя придерживаться этого ориентира. Если у человека всю жизнь было давление 90/60 (особенно часто это встречается у женщин), то его повышение до 130/80 нередко реализуется в гипертонический криз. С другой стороны, было бы неграмотно “сбивать” давление до 130/80 тем, у кого оно длительное время держалось на уровне 170/100: ведь резкие колебания крайне опасны. Однако в любом случае “перевал” за 140/90 – причина для обращения к врачу и приема специальных лекарств.
2. Снижайте количество выкуренных сигарет в день, если вы курите, и в дальнейшем совсем откажитесь от этой вредной привычки.
3. Употребляйте алкоголь умеренно (не более 2 бокалов вина в день или 50 мл крепких напитков). А лучше вообще не пейте – в мире есть очень много других удовольствий.
4. Необходимо знать о наличии или отсутствии каких-либо нарушений сердечного ритма. Для этого достаточно один раз в полгода снимать ЭКГ. Основное направление предотвращения инсульта при мерцательной аритмии – это уменьшение вероятности образования тромбов в полостях сердца, что достигается приемом лекарственных средств.
5. Выясните уровень холестерина крови. При повышении его обратитесь к врачу. Выполняйте все его рекомендации по контролю уровня холестерина.
6. Если Вы страдаете сахарным диабетом, то следуйте рекомендациям врача и не давайте уровню сахара крови подниматься выше нормы.
7. Занимайтесь физическими упражнениями. Ведите активный образ жизни. При занятиях физическими упражнениями очень важна регулярность и разумность нагрузок. Это позволит Вам постепенно избавиться от лишнего веса и поддерживать форму. Физические нагрузки надо выбирать “по плечу”, по возрасту, по здоровью и по совету специалиста.
8. Питайтесь сбалансировано, избегая перебора соленого и острого, особенно на ночь.
9. Сохраняйте эмоциональное равновесие, по возможности занимая позицию “над схваткой”. Если Вы остро реагируете на события, сильно переживаете, сердитесь, сделайте очень простую вещь: попробуйте сжимать теннисный мячик. Вы не только выплесните излишние эмоции, но и … не сможете больше злиться, поскольку психологически уже переключились. Кстати, образное выражение “упал – отжался” – идеальная рекомендация при такой ситуации. И не случайно психологи Японии додумались до резиновых чучел начальников, которых подчиненные с удовольствием дубасят палками. Найдя выход накопившемуся за день негативу, они получают колоссальную разрядку, а значит, не наживут язву, гипертонию. Ведь для организма нет ничего страшнее нереализованных, “зажатых” эмоций. Это надо четко понимать и учиться самим выстраивать собственное эмоциональное благополучие.
Инсульт – грозное , опасное и тяжелое заболевание, поэтому здесь особенно уместно выражение: «лучше предупредить болезнь, чем ее лечить».
Самыми распространенными последствиями ОНМК являются:
- Внезапные обмороки.
- Непроизвольное мочеиспускание.
- Потеря способности передвигаться самостоятельно.
- Нарушение способности распознания отдельных частей тела.
- Частые головокружения, шумы в голове, раздвоение картинки перед глазами.
- Речевая дисфункция: запутанность, сложности в подборе слов и их произношении.
- Частые потери равновесия, нарушение способности ориентироваться в пространстве.
- Частичная дисфункция или полный паралич некоторых конечностей, части тела, одной из сторон.
- Потеря/нарушение зрения, слуха, осязания, обоняния, чувствительности нервных окончаний.
Большинство пациентов, проходящих лечение в неврологическом отделении нашей клиники, — люди, перенесшие инсульт. Во время их лечения врачи решают две стратегические задачи:
- Вторичная профилактика повторных ОНМК.
- Лечение (медикаментозное, не медикаментозное) и коррекция неврологических расстройств.
Нарушение мозгового кровообращения – это затруднение движения крови по сосудам головного мозга.
Нарушения мозгового кровообращения подразделяются на две категории: острые нарушения мозгового кровообращения и преходящие нарушения мозгового кровообращения. Разница между ними заключается в продолжительности симптомов, если кратковременно, то это преходящее нарушение, а если более 24 часов, то острое нарушение или инсульт.
Причины появления Нарушений мозгового кровообращения
К причинам нарушения мозгового кровообращения относят:
- Резкое повышение артериального давления;
- Разрыв артериальной аневризмы;
- Формирование тромба;
- Перегибы сосудов;
- Сужения просветов сосудов.
Основные симптомы Нарушений мозгового кровообращения
Симптомы нарушений мозгового кровообращения практически идентичны, как для острого нарушения мозгового кровообращения, так и для преходящего нарушения мозгового кровообращения:
- Головная боль;
- Болевые ощущения в глазах, особенно при движении;
- Головокружение;
- Тошнота, рвота;
- Шум в ушах, ощущение заложенности;
- Временные изменения сознания, потеря сознания, ощущение оглушенности, спутанность сознания;
- Судорожные явления, эпилептические припадки;
- Ощущение онемения конечностей;
- Нарушение координации движения;
- Потеря чувствительности языка, нарушение глотания;
- Ухудшение памяти, снижение умственных способностей, интеллекта;
- Ощущение жара или озноба;
- Бледность кожных покровов.
Диагностика и лечение Нарушений мозгового кровообращения
Для диагностики нарушений мозгового кровообращения применяется целый ряд инструментальных методов, такие как ультразвуковая диагностика, магнитно-резонансная томография, компьютерная томография, электрокардиография, реоэнцефалография и др. Кроме того, назначают ряд дополнительных исследований у других специалистов. Лечение нарушений мозгового кровообращения зависит от вида возникшего нарушения, его силы и продолжительности. В случаях преходящих нарушений мозгового кровообращения возможно применение только медикаментозной терапии направленной на нормализацию артериального давления, улучшения мозгового кровообращения и т.д. При лечении острого нарушения мозгового кровообращения может быть рекомендована как медикаментозная терапия, направленная на остановку кровотечения, ликвидацию последствий нарушения кровообращения, нормализацию давления, так же может быть показано хирургическое вмешательство.
Профилактика Нарушений мозгового кровообращения
Профилактика нарушений мозгового кровообращения направлена в первую очередь на лечение заболеваний сосудов, поддержании нормального давления, а так же общие рекомендации по ведению здорового образа жизни.
Запись на прием к врачу неврологу
Обязательно пройдите консультацию квалифицированного специалиста в области неврологических заболеваний в клинике «Семейная».
Процесс восстановления
Инсульт — причина хронической инвалидности №1 в мире. 40% людей невольно вырабатывают в себе физическую и психологическую зависимость от близких людей, врачей, медсестер. Однако неврологические нарушения имеют тенденцию регрессировать естественным образом. Главная задача специалистов — ускорение данного процесса.
Способность организма к восстановлению основана на механизме нейропластичности:
- Отделы ЦНС могут реорганизовываться.
- Нейроны имеют способность к структурно-функциональным изменениям.
Восстановительный процесс имеет три стадии:
- Острая. Спонтанное восстановление.
Сразу после ИИ (в течение недели) многие функции организма возобновляются:
- уменьшается отек мозга;
- улучшается кровообращение в приграничных с очагом поражения областях.
- Подострая. Полное восстановление.
В ходе лечения происходят следующие изменения:
- Ткани мозга функционально реорганизуются.
- Ткань вокруг очага поражения повышает свою активность.
- Синаптогенез активизируется.
- Хроническая. Компенсация заключается в улучшении координации и увеличении мышечной массы.
Согласно Рекомендациям Европейской Организации Инсульта (ESO), 2008
- Всем пациентам с подозрением на ТИА или инсульт рекомендуется проведение РКТ- или МРТ- исследования.
- Пациентам с ТИА, малым инсультом и спонтанным регрессом симптоматики рекомендуется проведение в срочном порядке методов сосудистой визуализации (ультразвуковая диагностика, РКТ или МР-ангиография).
- Больным с острым инсультом и ТИА рекомендуется проведение раннего клинического обследования, включающего оценку физиологических параметров, а также рутинных анализов крови.
- Рекомендуется проведение ЭКГ в 12 отведениях всем больным с ТИА и острым инсультом.
- Больным с инсультом и ТИА рекомендуется проведение холтеровского мониторирования ЭКГ после острейшего периода заболевания при наличии аритмии и неустановленном варианте инсульта.
- Проведение эхокардиографии рекомендуется только ряду пациентов
Ишемический инсульт неясной этиологии (криптогенный) требует дополнительного лабораторного исследования:
- Протеины C и S;
- С-реактивный белок;
- Гомоцистеин;
- Антифосфолипидные антитела.
Подтверждение диагноза «инсульт и его характера, выбор тактики лечения возможны только при наличии методов нейровизуальзации!
- Все больные с подозрением на транзиторную ишемическую атаку (ТИА) и инсульт должны быть госпитализированы.
- Экстренная госпитализация должна осуществляться в специализированное отделение острых нарушений мозгового кровообращения многопрофильной больницы («инсультные блоки») со специализированной мультидисциплинарной помощью, нейро- и ангиохирургическими возможностями, в том числе оказание высокотехнологичной помощи, что снижает летальность и улучшает исход заболевания.
Восстановление и улучшение качества жизни
Реабилитация после ОНМК должна начинаться как можно раньше и иметь комплексный подход (с привлечением большого числа специалистов). Пациентам рекомендуется госпитализация в специализированное неврологическое отделение для больных, перенёсших инсульт.
Проводится бытовая реабилитация, пациенты обучаются использованию специальных приспособлений, облегчающих самообслуживание. При нарушениях речи показаны занятия с логопедом, при двигательных нарушениях — лечебная физкультура, в частности кинезотерапия, лечебный массаж, электрофизиопроцедуры, иглорефлексотерапия, индивидуальная психотерапия.
В период реабилитации применяется медикаментозная терапия, направленная на профилактику отдаленных осложнений, восстановление нервных клеток и улучшение когнитивных функций пациента:
- нейропротективные препараты;
- ноотропные препараты;
- антидепрессанты;
- миорелаксанты;
- ингибиторы ацетилхолинэстеразы.
Опасен ли инсульт?
В России показатель летальных исходов при инсультах практически в 2,5 раза превышает общемировой показатель. В последние 20 лет наблюдается тенденция к росту распространенности ОНМК — как среди мужчин, так и среди женщин.
По данным Оксфордского университета, смертность от всех видов инсульта на протяжении первой недели достигает 12%, первого месяца — 19%, первого года — 31%. Российские исследователи пришли к выводу, что около 40-45% пациентов, перенесших мозговой инсульт, погибают в течение первого года. Повторный инсульт в последующие годы случается у каждого пятого, при этом наиболее опасны эти эпизоды в течение года после первого случая.
Приблизительно 85% этих инсультов обусловлено ишемией головного мозга в связи с закупоркой сосудов. Последняя чаще всего вызвана атеросклерозом. При этом отсутствует культура профилактики и диагностики заболеваний сосудистой системы. В свою очередь, патологии сосудистого русла с трудом поддаются лечению, а некоторые патологические изменения носят необратимый характер. Больные гипертонической болезнью и атеросклерозом часто погибают от развившихся мозговых инсультов.
По статистике, только 15-20% пациентов, выживших после инсульта, сохраняют трудоспособность. Остальные пожизненно остаются инвалидами — нуждаются в лекарствах и помощи. Инсульт затрагивает не только двигательные, но и чувственные функции. В первую очередь страдает интеллект — когнитивные способности, память, восприятие пространства и др. Инсульт сопряжен с высоким риском развития слабоумия. От ОНМК не застрахованы ни пожилые, ни молодые люди, ни дети.
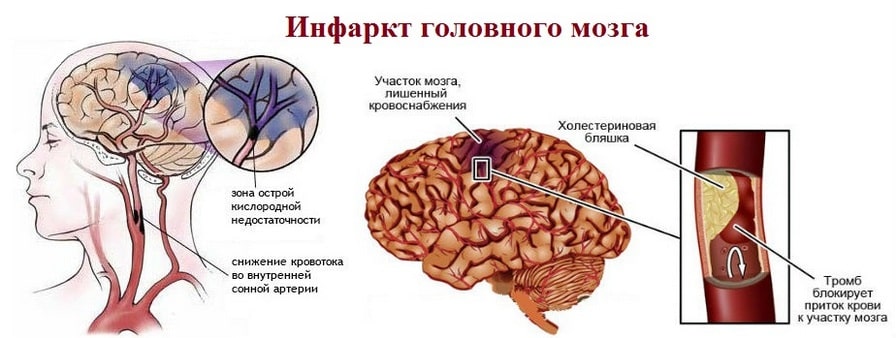
При отсутствии медицинской помощи и неблагоприятном исходе терапии ситуация со временем усугубляется: постепенно уменьшается снабжение органа кислородом и глюкозой, в зоне инфаркта (состоит из ядра и пенумбры) происходит некроз клеток, а область поражения расширяется. При этом меняется плотность вещества головного мозга, в паренхиме накапливаются токсичные вещества и свободные радикалы: супероксид, перекись водорода. Они нарушают работу митохондрий и нейронов, вступают в реакции с различными клеточными компонентами и поддерживают цикл дальнейшей дезинтеграции клеток, а также провоцируют воспаление. Таким образом, головной мозг постепенно погибает, «отключая» жизненно важные функции.
Среди пациентов, переживших острое нарушение мозгового кровообращения однажды, существует довольно высокая вероятность повторного инсульта.
Нельзя однозначно ответить на вопрос, какой инфаркт опаснее: ишемический или геморрагический. Все зависит от индивидуальной клинической картины. Однако геморрагическому инсульту может сопутствовать обширное кровоизлияние в мозг с последующим образованием гематом, рубца, кистозного новообразования.
Именно кровоизлияние в мозг необходимо исключить на КТ после инсульта — лучше всего уже в первые часы с момента проявления симптомов.
Этапы медицинской помощи больным с острым нарушением мозгового кровообращения
Догоспитальный этап
Бригада станции скорой и неотложной медицинской помощи:
- Выявляет инсульт и определяет срок от начала заболевания, осуществляет информирующий звонок в отдел госпитализации;
- Осуществляет доставку больных с острым инсультом в кратчайшие сроки;
- Обеспечивает наблюдение за больными и лечение на догоспитальном этапе в соответствии со стандартами оказания медицинской помощи больным на догоспитальном этапе, с контролем АД на рекомендуемых для сохранения перфузионного уровня значениях;
- Возможно применение нейропротекторов: глицин 1,0 сублингвально, магния сульфат 25% по 10мл в/в, этилметилгидроксипиридина сукцинат (мексидол) по 200 мг в/в, цитиколин (цераксон) по 1000 мг в/в;
- Необходимо избегать использования аспирина (АСК, кардиАСК, тромбоАСС, аспиринКардио), глюкозы в качестве растворителя (возможная ТЛТ);
- Не рекомендованы вазоактивные вещества, ноотропы;
- Транспортировка больного в горизонтальном положении без подъема головного конца для сохранения перфузии, но с контролем возможной аспирации рвотных масс;
- На догоспитальном этапе не существует каких-либо безусловно доказанных эффективных методов лечения и диагностических признаков, позволяющих абсолютно точно определить характер инсульта и проводить раннюю патогенетическую терапию;
- Концепция «время – мозг» и понятие «терапевтическое окно» означают, что помощь при инсульте должна быть экстренной с минимизацией задержек при транспортировке.
Госпитальный этап
Мультидисциплинарный подход начинается уже на этапе диагностики (команда инсультного блока).
Проводится:
- Измерение АД;
- ЭКГ (возможно на госпитальном этапе);
- Глюкозометрию (если не проведено на этапе скорой помощи);
- Установку кубитального катетера (возможна на догоспитальном этапе);
- Забор крови для лабораторного анализа;
- Общий анализ (тромбоциты!);
- Коагулограмма – МНО (международное нормализированное соотношение), АЧТВ (активное частичное тромбопластиновое время);
- Биохимический анализ (мочевина и креатинин, печеночные пробы) (возможен на догоспитальном этапе).
Организация максимально возможного проведения диагностических процедур на догоспитальном уровне значимо уменьшает время «от двери до иглы», что определяет большую эффективность тромболитической терапии.
- Анализ РКТ, МРТ данных;
- Ультразвуковое обследование сосудов в течение 3 ч после поступления, сердца (при кардиоэмболическом инсульте) – по показаниям.
Дежурный врач-невролог проводит:
- Сбор анамнеза;
- Неврологический осмотр (NIHSS);
- Выявление противопоказаний к тромболитической терапии (ТЛТ), выбор тактики ведения.
Консультация нейрохирурга обязательна при геморрагическом инсульте, обширном инфаркте мозжечка в течении 60 мин.
Диагностика инсульта
Диагноз основывается на тщательном изучении анамнеза, выявлении факторов риска и анализе клинических данных, а именно неврологической симптоматики. Клиническая картина инсультов разнообразна и во многом определяется тем, в каком сосудистом бассейне произошла мозговая катастрофа и ее характером (ишемия или геморрагия).
Ранняя диагностика инсульта (анамнез и осмотр) заключается в ответах на следующие вопросы:
— Имеется ли у больного острое поражение головного или спинного мозга, их оболочек?
— Вызвано ли данное поражение инсультом?
ОНМК диагностируется при внезапном (минуты, реже часы) появлении очаговой и/или общемозговой и менингеальной неврологической симптоматики у больного с общим сосудистым заболеванием и при отсутствии других причин, а именно: черепно–мозговая или спинальная травма; интоксикация (алкоголем, наркотиками, медикаментами); гипогликемия; инфекция; почечная недостаточность; печеночная недостаточность.
Очаговые неврологические симптомы проявляются возникновением следующих расстройств:
– двигательных: моно–, геми–, парапарезы–слабость в одной или двух конечностях; парезы черепно–мозговых нервов – асимметрия лица, гиперкинезы и др.
– речевых: сенсорная, моторная афазия – нарушение понимания и произнесения слов, дизартрия -нечеткое произношение слов, «каша во рту»;
– чувствительных: гипалгезия, термоанестезия, нарушение глубокой, сложных видов чувствительности и др.;
– координаторных: вестибулярная, мозжечковая атаксия, астазия, абазия – головокружение, шаткость при ходьбе, падение в какую-либо сторону.
– зрительных: скотомы, квадрантные и гемианопсии, амавроз, фотопсии – снижение или отсутствие зрения, выпадение полей зрения;
– корковых функций: астереогноз, апраксия – нарушение порядка действий;
– памяти: фиксационная амнезия, дезориентация во времени и др.
 Общемозговая симптоматика: снижение уровня бодрствования от субъективных ощущений «неясности», «затуманенности» в голове и легкого оглушения до глубокой комы; головная боль и боль по ходу спинномозговых корешков, тошнота, рвота.
Общемозговая симптоматика: снижение уровня бодрствования от субъективных ощущений «неясности», «затуманенности» в голове и легкого оглушения до глубокой комы; головная боль и боль по ходу спинномозговых корешков, тошнота, рвота.
Менингеальная симптоматика (может появляться одновременно с общемозговой и/или очаговой неврологической симптоматикой, однако чаще появляется несколько отсроченно после клинического дебюта инсульта, при субарахноидальных кровоизлияниях может выступать единственным клиническим синдромом): напряжение заднешейных мышц, положительные симптомы Кернига, Брудзинского (верхний, средний, нижний), Бехтерева и др.
Наиболее частые первые симптомы инсульта: внезапное онемение или слабость в руке и/или ноге внезапное нарушение речи и/или ее понимания внезапная потеря равновесия, нарушение координации, головокружение внезапная потеря сознания острая головная боль без какой-либо видимой причины или после тяжелого стресса, физического перенапряжения внезапное онемение губы или половины лица, часто с “перекосом” лица .
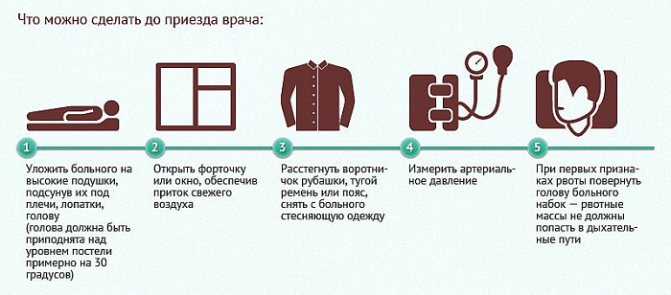
Срочно вызывайте “Скорую” по телефону “03″, если Вы увидите у Ваших знакомых или родственников или сами ощутите любой из этих симптомов! Доказана прямая зависимость исхода инсульта от времени начала его лечения. Каждая минута на счету!
При подозрении на инсульт больной обязательно должен быть госпитализирован в специализированное неврологическое отделение для лечения больных с ОНМК.
Факторы риска – условие или причина?
Существующая концепция факторов риска (их более 80!) устанавливает математически достоверные связи между заболеваниями (гипертония, атеросклероз), синдромами, обстоятельствами жизни и фактами возникновения инсульта. Однако факторы риска лишь условия, которые способствуют инсульту, но не являются его причинами. Можно ли, упуская из вида причины болезни, предотвратить ее? Думаю, ответ на этот вопрос очевиден. Что же касается причин… Откровенно говоря, до сих пор многие врачи не слишком углубляются в эту проблему. Очевидно, ждут, когда на стол ляжет официальный формуляр с четким указанием, в какую точку надо бить, чтобы спасти человечество от тяжелейшего недуга. Между тем причину инсульта, еще в 80-х годах теперь уже минувшего столетия, сформулировал выдающийся отечественный И.К. Шхвацабая. Анамнез больного бывает отягчен множеством факторов риска — атеросклерозом, , он может жить в экологически неблагоприятной или стрессовой атмосфере, курить и злоупотреблять алкоголем… Однако до тех пор, пока не возникнет специфическая сосудистая ситуация, которая определяется как гемодинамический криз, инсульта не будет.
Что такое ОНМК со стойкими нарушениями
По своей сути острое нарушение мозгового кровообращения – это резко возникающее несоответствие между объемами поступающей крови, приносящей кислород и питательные вещества к тканям, с создающимися потребностями. Подобная опасная ситуация возникает в результате стойкой ишемии определенного участка ткани в результате выраженного спазма или перекрытия просвета тромбом или эмболом. По такому механизму развивается ишемический инсульт. Другим вариантом перебоя кровообращения, в результате которого может пострадать головной мозг, является разрыв капилляров с вытеканием крови в ткани, кровоизлияние с образованием гематомы или участка геморрагического пропитывания. Оба варианта относятся к стойким сбоям кровообращения.