Первые признаки и симптомы онкологии
Содержание:
- Когда же обращаться к врачу?
- Диагностика хронического лейкоза
- Причины рака ЖКТ
- Как можно помочь больному в терминальной стадии рака?
- Синдром верхней полой вены
- Природные способы ускорить лечение
- Загальні симптоми раку
- Традиционное лечение
- Излечим ли рак?
- Рак полости рта
- Рак слюнных желез
- 2.Какие бывают виды опухолей? Доброкачественные и злокачественные опухоли.
- Кто заболевает раком?
- Стадирование и диагностика
- Диагностика и лечение
- Симптомы и признаки
- Где пройти ФГС
Когда же обращаться к врачу?
Первые признаки рака желудка малоотличимы от симптомов вялотекущего гастрита. Поэтому самостоятельно распознать начало заболевания очень сложно, особенно если опухоль у пациента появляется на фоне предшествующей хронической патологии пищеварительного тракта.
Единственное верное решение в такой ситуации – обращение к врачу-гастроэнтерологу при появлении даже небольших изменений в характере, интенсивности, продолжительности и комбинации симптомов. Кроме того, людям с хроническими гастроэнтерологическими заболеваниями рекомендуется регулярно проходить профилактические обследования. Это поможет контролировать состояние слизистой оболочки желудка и выявлять злокачественные опухоли на 1 или даже 0 (предраковой) стадии, когда они еще представляют собой небольшой поверхностно расположенный островок клеток.
Диагностика хронического лейкоза
В настоящее время еще не разработаны методы раннего выявления хронического лейкоза. При появлении у необычных симптомов необходимо срочно обратиться к врачу.
У 50% больных хроническим лейкозом отсутствуют какие-либо симптомы в момент выявления заболевания. У этих пациентов заболевание диагностируется по данным анализа крови, выполненного по другому поводу.
Общие симптомы хронического лейкоза могут включать повышенную утомляемость, слабость, потерю веса, повышение температуры и боли в костях. Большинство из этих симптомов связаны со снижением количества клклеток крови.
Анемия (малокровие) возникает в результате уменьшение количества эритроцитов, что приводит к одышке, повышенной утомляемости и бледности кожи.
Снижение числа нормальных лейкоцитов повышает риск инфекционных заболеваний. У больных лейкозом количество лейкоцитов может быть значительно повышено, однако эти опухолевые клетки не защищают от инфекции.
Уменьшение числа тромбоцитов сопровождается кровоизлияниями, кровотечениями из носа и десен.
Распространение лейкоза из костного мозга в другие органы и центральную нервную систему может привести к головной боли, слабости, судорогам, рвоте, нарушению зрения.
Лейкоз может сопровождаться увеличением лимфатических узлов, печени и селезенки.
Методы диагностики
Анализ крови. По количеству клеток крови и их виду под микроскопом можно заподозрить лейкоз. У большинства больных хроническим лейкозом имеется повышенное количество лейкоцитов, снижение числа эритроцитов и тромбоцитов.
Биохимический анализ крови помогает уточнить функцию почек и состав крови.
Исследование костного мозга дает возможность установить диагноз лейкоза и оценить эффективность лечения.
Спинно-мозговая пункция позволяет выявить опухолевые клетки в спинно-мозговой жидкости и провести лечение путем введения химиопрепаратов.
С целью уточнения типа лейкоза используются специальные методы исследования: цитохимия, проточная цитометрия, иммуноцитохимия, цитогенетика и молекулярно-генетическое исследование.
Рентгенологические исследования грудной клетки и костей позволяют выявить поражение лимфатических узлов средостения, костей и суставов.
Компьютерная томография (КТ) дает возможность обнаружить поражение лимфатических узлов в грудной полости и животе.
Магнитно-резонансная томография (МРТ) особенно показана при исследовании головного и спинного мозга.
Ультразвуковое исследование (УЗИ) позволяет отличить опухолевые и кистозные образования, выявить поражение почек, печени и селезенки, лимфатических узлов.
Причины рака ЖКТ
Опухоли пищеварительной системы – достаточно разнородна группа рака. На сегодняшний день не выявлено единой конкретной причины, которая бы провоцировала рост злокачественных онкологических заболеваний желудочно-кишечного тракта. Выделяют влияние негативных внешних факторов в сочетании с генетической предрасположенностью человека к развитию раковых опухолей. Эти сочетания провоцируют трансформацию здоровых клеток пищеварительной системы в неопластические, которые дают начало раковой опухоли.
Общие факторы риска рака ЖКТ актуальны для большинства опухолей. К ним относятся:
- вредные привычки – курение, вейпинг и прием алкоголя в неумеренных дозах;
- старение организма;
- питание с высоким содержанием жиров, красителей, консервантов, химических соединений, канцерогенов;
- хронические воспалительные поражения органов (колиты, панкреатиты, гастрит);
- избыточный вес, ожирение, метаболический синдром;
- длительный и нерациональный прием некоторых лекарственных препаратов.
Для некоторых видов рака типичны и свои дополнительные провоцирующие факторы. Например, для рака желудка типично присутствие в слизистой органа Helicobacter pylori, кислотоустойчивых бактерий, повреждающих клетки. Для рака пищевода одним из провоцирующих факторов становится рефлюксная болезнь – постоянный заброс кислоты из желудка приводит к метаплазии эпителия и инициации рака. Для рака кишечника типичны длительные эпизоды интоксикаций на производстве и в быту. Также провокаторами рака толстой кишки могут стать язвенный колит и полипоз кишечника, пернициозная анемия.
Как можно помочь больному в терминальной стадии рака?
При IV стадии рака проводят паллиативное и симптоматическое лечение, о котором мы рассказывали выше. Оно помогает затормозить прогрессирование онкологического заболевания, продлить жизнь больного, улучшить его состояние, купировать боль и другие симптомы.
Если не помогают больше никакие противоопухолевые препараты в соответствии с современными протоколами лечения, то все еще остаются некоторые возможности помочь пациенту:
- Можно провести молекулярно-генетическое исследование и подобрать персонализированную терапию. Эти анализы проводятся в клинике Медицина 24/7.
- Пациент может принять участие в одном из текущих клинических исследований новых препаратов, если он является подходящим кандидатом.
При терминальной стадии рака, когда прогнозируемая продолжительность жизни пациента составляет менее 6 месяцев, показана хосписная помощь. На этом этапе уже практически не проводится лечение, здесь упор делается на уход, заботу и обеспечение психоэмоционального благополучия пациента:
- Обезболивание и, при необходимости, другая симптоматическая терапия.
- Уход, смена постельного белья, гигиенические процедуры.
- Помощь психолога, священника, работников социальных служб.
- Полноценное питание.
- Организация досуга, различных мероприятий, в которых пациенты могут принять участие.
- Контроль состояния больного, осмотры врачей.
Даже если в другой клинике врач сказал, что не может помочь пациенту — не спешите опускать руки. Свяжитесь с нами и проконсультируйтесь с ведущими онкологами в клинике Медицина 24/7. Возможно, наши врачи смогут подобрать эффективное лечение — мы применяем все препараты последних поколений, инновационные методики. Если лечение в рамках современных протоколов окажется неэффективным, наши врачи порекомендуют клинические исследования, в которых пациент мог бы принять участие, хороший хоспис.
Материал подготовлен заместителем главного врача по лечебной работе клиники «Медицина 24/7», кандидатом медицинских наук Сергеевым Петром Сергеевичем.
Синдром верхней полой вены
Синдром верхней полой вены (СВПВ) — неотложное состояние, связанное с нарушением кровообращения в бассейне верхней полой вены. В последнее время это состояние встречается несколько чаще в связи с увеличением числа больных раком легкого, который является основной причиной данного состояния .
СВПВ — наиболее употребительный термин, которым принято обозначать патологию.
Этиопатогенез
Причиной развития СВПВ являются три основных патологических процесса:
К злокачественным опухолям, которые наиболее часто (80-90%) осложняются СВПВ, относятся следующие :
Среди других причин, приводящих к СВПВ, следует отметить:
Клиническая картина СВПВ связана с повышением внутрисосудистого венозного давления в зонах, венозный отток из которых в норме дренируется через верхнюю полую вену или образующие ее безымянные вены. Замедление скорости кровотока, развитие венозных коллатералей, симптомы, связанные с основным заболеванием, являются компонентами СВПВ. Выраженность различных признаков СВПВ зависит от скорости развития патологического процесса, уровня и степени сдавления просвета верхней полой вены и адекватности коллатерального кровообращения.
Клинические проявления и данные объективного обследования:
Природные способы ускорить лечение
Ниже приведены советы, которые помогут сделать процесс лечения более комфортным и эффективным:
1. Питайтесь правильно
Существуют доказательства того, что женщины, придерживающиеся здорового питания, богатого растительной пищей и антиоксидантами, менее подвержены развитию рака яичников (и других видов рака), а также легче переносят терапию. Исследование, известное как Шведская маммографическая когорта, показало, что потребление большего количества овощей (≥3 порции в день, по сравнению с <1 порцией в день) снижает риск развития рака яичников на 39%.
Старайтесь есть не менее 2½ тарелок разнообразных фруктов и овощей в день. Овощи, содержащие флавоноиды-антиоксиданты, особенно эффективны против рака яичников.
Мы рекомендуем включить в рацион следующие противораковые продукты:
- Листовая зелень, например капуста кале и шпинат
- Морские водоросли
- Свежие травы и приправы, например, куркума, имбирь, базилик, петрушка или орегано
- Свежий чеснок
- Цитрусовые, ягоды, яблоки, груши, киви, кокосы, финики и инжир
- Грибы, морковь, свекла, томаты, сладкий перец, артишоки, бамия, зеленый горошек, кабачки, брюссельская капуста, репа, сладкий картофель
- Овощи семейства Крестоцветных, например, брокколи и цветная капуста
- Органическое мясо скота свободного выгула
- Рыба, пойманная в свободных водах, например, лосось, скумбрия или сельдь
- Зеленый чай
- Какао
- Оливковое и кокосовое масло
- Авокадо
- Бобовые и фасоль, например, черная фасоль, чечевица, нут или адзуки
- Орехи, например, миндаль или грецкие орехи, семена льна и чиа
- Зерновые, например, киноа, коричневый рис, гречневая крупа, овес
Чтобы избежать воспаления, проблем с пищеварением и поддержать общее здоровье организма, мы советуем воздержаться от потребления следующих продуктов: фабричного красного мяса (говядины, свинины, телятины) и мясных полуфабрикатов (сосисок, колбасы, мясных деликатесов), продуктов и напитков с добавлением сахара, рафинированного растительного масла, жареных продуктов, фастфуда и гидрогенизированных жиров.
Питательные продукты также способствуют поддержанию нормального веса. Лишний вес и ожирение связаны с высоким риском развития рака яичников и других видов рака, например, толстой кишки. Полезная пища, хороший сон и регулярные занятия спортом способствуют потере лишнего веса.
2. Чаще отдыхайте
Принять диагноз «рак яичников» всегда очень тяжело, особенно, если болезнь находится на поздней стадии и требует агрессивного лечения. Постарайтесь включить в свою жизнь занятия, снимающие стресс. Возможно, Вам требуется выделить час на дневной сон, чтобы снять усталость и набраться сил, или ложиться спать раньше (ночью следует спать не менее 8 часов). Попробуйте также уделить время йоге, медитации, прогулкам на свежем воздухе, чтению, массажу или акупунктуре. Отсутствие стресса и забота о себе поможет укрепить иммунитет, который понадобиться, чтобы победить рак.
3. Избегайте появления тошноты, запоров и расстройств желудка
Если во время лечения Вы испытываете тошноту, вздутие живота, потерю аппетита или запор, то Вам могут помочь следующие советы:
- Потребляйте достаточно клетчатки, но имейте ввиду, что избыточное количество может лишь усугубить симптомы. В среднем в сутки необходимо около 20-30 граммов пищевых волокон, корректируйте потребляемое количество, ориентируясь на собственное самочувствие.
- Потребляйте достаточное количество воды. Избегайте обезвоживания во время физических нагрузок, болезни или жаркой, влажной погоды.
- Ограничьте или исключите потребление алкоголя и кофеина, они могут усугубить проблемы с желудочно-кишечным трактом.
- Избегайте потребления объемных порций с большим количеством жира. Интервалы между приемами пищи облегчат переваривание.
- При запорах старайтесь употреблять продукты и напитки, которые являются природными слабительными (например, сок чернослива, подорожник, алоэ вера, семена чиа и льна, масло льна, листовая зелень, комбуча, кефир и кокосовая вода). Также могут быть полезны пищевые добавки с магнием и клетчаткой.
- При тошноте выпейте имбирный травяной чай или воспользуйтесь эфирным маслом имбиря. Распылите эфирное масло перечной мяты или лимона, гуляйте на свежем воздухе, чаще проветривайте помещения, попробуйте медитацию и иглоукалывание.
- Если боль в тазовой области вызывает дискомфорт, попробуйте природные болеутоляющие средства. Хиропрактика, физиотерапия, растяжка и теплые ванны также помогут расслабить мышцы. Перед приемом каких-либо препаратов или добавок обязательно проконсультируйтесь с Вашим лечащим врачом.
Загальні симптоми раку
Прояви онкологічних захворювань індивідуальні у кожного пацієнта. Проте, існують загальні ознаки раку, появу яких не варто ігнорувати. Які симптоми раку повинні насторожити?
Одним із загальних симптомів раку є пухлина. Якщо помітили пухлину, візит до онколога відкладати не варто. Дуже допомагає правильно поставити діагноз, якщо пацієнт точно знає, коли пухлина з’явилася, змінювала чи свої розміри. У разі підозри, що це злоякісне утворення, лікар рекомендує пройти обстеження.
Ще один загальний симптом раку — кровотечі . Потрібно розуміти, що при будь-якій кровотечі потрібно поспішити до фахівця, оскільки вона може нести загрозу життю, навіть якщо не є ознакою онкологічного захворювання. Особливо потрібно бути уважними жінкам під час клімаксу.
На те, що у людини рак, симптоми можуть вказувати наступні: змінився тембр голосу, з’явилася хрипота, задишка при помірних фізичних навантаженнях.
Якщо виник шкірний рак, симптоми основні — зміна зовнішнього вигляду родимок: краю стають нерівними, може з’явитися кірка, змінитися колір. Такі родимки сверблять, іноді кровоточать. Меланома збільшується в розмірі, тому, якщо діаметр родимки більше 6 мм, це привід відвідати лікаря.
- Також можуть проявитися такі симптоми, які є імунними реакціями організму:
- Поява тромбів.
- Висип на шкірі.
- Зниження рівня цукру в крові.
- Патології нирок.
- Розлад кровотоку.
- Руйнування еритроцитів.
- Патології трубчастих кісток (великих і малих).
Знаючи, які бувають ознаки раку і помітивши їх у себе, важливо не сподіватися на те, що хвороба зникне сама собою. Навіть якщо тривога виявилася помилковою і онкологія не визначена, людина пройде якісне обстеження і зможе позбутися від недуг, на які вказують симптоми.
Традиционное лечение
Рак яичников обычно диагностируется и лечится гинекологом (специализируется на репродуктивном здоровье женщин) или онкологом (специализируется на лечение онкологических заболеваний). Они используют следующие методы лечения:
- Химиотерапия: нацелена на клетки, которые быстро растут и делятся. Стандартное лечения рака яичников включает в себя операцию по удалению опухоли (или максимально возможного ее участка) с последующими шестью курсами химиотерапии. К сожалению, химиотерапия убивает и здоровые клетки, вызывая появление побочных эффектов (тошноты, расстройства желудка, диареи, потери волос, снижение иммунитета, усталости и анемии).
- Гормональная терапия: позволяет уменьшить опухоли путем снижения производства гормонов, способствующих ее росту.
- Лучевая терапия: способствует уменьшению опухоли.
- Таргетная лекарственная терапия или иммунотерапия: обычно используется для лечения более поздних стадий рака и направлена на определенные виды клеток.
- Операция: большинству женщин с раком яичников назначается операция как минимум один раз. Иногда во время лечения требуется несколько операций.
- Лекарства: препараты, включающие ингибиторы ангиогенеза и таргетная терапия могут быть назначены в дополнение к химиотерапии или самостоятельно. В настоящее время разрабатываются новые типы препаратов, направленные на уменьшение опухолей. Такие лекарства включают в себя препараты Авастин и Совенифиб.
Излечим ли рак?
Принципиально рак — хроническое заболевание с периодами ремиссий и обострений — рецидивов. Причём периоды полного «затишья» без каких-либо проявлений могут протекать десятилетиями. Длительность ремиссии определяется биологическими особенностями раковой клетки и временем обнаружения новообразования с началом лечения. Вероятность излечения крохотной опухоли многократно выше, чем образования более 2–3 см, и процесс лечения тоже несоизмерим по своим вложениям.
Хирургически не удаляемые образования можно на долгий срок «придавить» облучением и лекарствами, правда рецидив в этом случае неизбежен, но прогрессирование процесса чередуется с месяцами стабилизации и так может продолжаться годами.
Рак полости рта
До 50% злокачественных опухолей полости рта приходится на рак языка, еще 20% случаев составляет рак дна ротовой полости. Опухоль часто развивается на месте лейкоплакии (характерных роговых пластинок), гиперкератической красной волчанки или красного плоского лишая.
Внешне рак полости рта может иметь вид язвы или инфильтрата (уплотнения). В ряде случаев опухоль выступает над поверхностью слизистой. По строению ткани среди онкологических заболеваний полости рта преобладает плоскоклеточный рак, реже встречается аденокарцинома. Для рака полости рта характерно быстрое и незаметное прорастание в здоровые окружающие ткани и метастазирование в региональные лимфоузлы.
Уже на ранних стадиях рака ротовой полости пациентов беспокоят боль и неприятные ощущения, позднее присоединяются затруднения при глотании и разговоре, припухлость, язвочки, кровотечения из ротовой полости. По мере роста опухоли все симптомы усиливаются, что и становится поводом для обращения к врачу.
Рак слюнных желез
В структуре злокачественных опухолей головы и шеи рак слюнных желез составляет 3–5%. Преимущественно поражаются крупные околоушные железы, а опухоли малых слюнных желез в основном локализуются на нёбе. В слюнных железах можно обнаружить следующие формы:
- мукоэпидермоидный рак;
- ацинозно-клеточный рак;
- цилиндрома;
- аденокарцинома.
Рак слюнных желез дает метастазы в близлежащие лимфатические узлы, иногда — в легкие и кости. Клинически он протекает безболезненно, при осмотре можно обнаружить лишь уплотнение. При прорастании в соседние ткани рак слюнных желез вызывает парез лицевого нерва.
2.Какие бывают виды опухолей? Доброкачественные и злокачественные опухоли.
Традиционно опухоли классифицируют на две большие группы – доброкачественные опухоли и злокачественные опухоли.
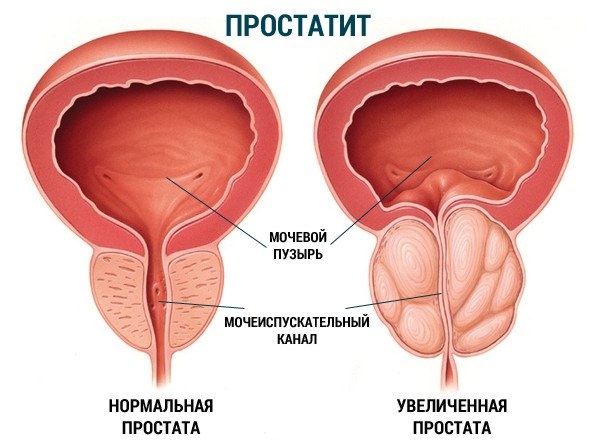
Доброкачественные опухоли обычно представляют собой медленно растущие новообразования, клетки которых напоминают те структуры, из которых развивается опухоль. Доброкачественные опухоли, как правило, не опасны для здоровья и их можно полностью вылечить хирургическим путем. Названия доброкачественным опухолям дают в зависимости от типа ткани, из которых они развиваются. К примеру – аденома (опухоль железистого эпителия), фиброма (опухоль соединительной ткани), липома (опухоль жировой ткани), а также другие виды доброкачественных опухолей – невринома, рабдомиома, лимфома, остеома, лейомиома и т.д. Если говорить о конкретных заболеваниях, связанных с развитием доброкачественных опухолей, то среди наиболее распространенных можно отметить папилломы, миому матки у женщин и аденому простаты у мужчин.
Несмотря на то, что доброкачественные опухоли, как правило, не представляют опасности для жизни, при увеличении опухолей или появлении новых опухолей необходима консультация хорошего онколога. При наличии провоцирующих факторов доброкачественная опухоль может перерасти в злокачественную, или вызвать нарушение некоторых функций организма.
Вторая группа опухолей – это злокачественные опухоли. Именно они представляют наибольшую опасность для жизни и здоровья. Злокачественные опухоли являются вторыми в списке причин смертности людей по всему миру (первое место занимают сердечно-сосудистые заболевания).
Злокачественные опухоли возникают в результате неконтролируемого роста и мутации клеток. В отличие от доброкачественных опухолей злокачественные опухоли могут давать метастазы, проникать в другие органы и ткани.
Большинство злокачественных опухолей можно вылечить, особенно если они были диагностированы на начальных этапах развития опухоли. Поэтому прохождение онкологического обследования – важная задача для всех, кто входит в группу риска по онкологическим заболеваниям или заметил у себя признаки онкологии.
Самым известным и распространенным видом злокачественных опухолей является рак, или раковая опухоль. Есть более чем 100 видов рака, включая рак молочной железы, рак легких, рак кожи, рак толстой кишки, рак простаты, рак шейки матки, рак поджелудочной железы, лимфому, рак мозга и другие виды рака. Симптомы рака могут проявляться по-разному в зависимости от типа рака.
Кто заболевает раком?
Безусловно, наследственная предрасположенность влияет на вероятность любого заболевания. Так в семье, где из поколения в поколения женщины страдали карциномой молочной железы, кишки или яичников, надо искать специфические гены BRAC 1 и 2, многократно повышающие вероятность онкологии.
Вирусоносителям следует озаботится регулярным скринингом — страдающие хроническим гепатитом В и С обязательно должны обследоваться на гепатоцеллюлярную карциному. Инфицированные ВПЧ должны проходить скрининг на рак шейки матки и осмотр у ЛОР-врача. Аналогично должны поступать граждане, практикующие беспорядочный и незащищённый секс, употребляющие запрещённые внутривенные препараты.
Замечено, что меланома «любит» рыжеволосых, у не рожавших женщин выше вероятность недоброкачественных процессов яичников и тела матки. Что у европейцев рак легкого возникает при долгом курении, а в азиатской популяции им болеют никогда не курившие женщины. Десятилетиями «балующихся» сигаретами курильщикам следует иметь ввиду, что они в группе риска ещё и по заболеваниям поджелудочной, предстательной и молочной желёз.
Но основную когорту онкологических пациентов формируют пожилые люди, их иммунитет не настолько активен, чтобы уничтожать все мутировавшие клетки.
Рак может возникнуть у каждого, правда высокая вероятность развития злокачественной опухоли ничего не обещает и можно жизнь прожить в ожидании болезни, которая не миновала ни одного поколения семьи, а умереть «от старости».Судьба нередко смеётся над праведником, наделяя его онкологией, и «не наказывает» болезнями грешащего против собственного организма. Но искушать Судьбу не стоит. Дурные привычки и ожирение могут и не привести к злокачественной опухоли, но убить инфарктом и инсультом.
Стадирование и диагностика
Американское онкологическое общество полагает, что ежегодно в США диагностируется около 22 280 новых случаев рака яичников, при этом 14 240 женщин умирают от этого заболевания. Женщины, начавшие незамедлительное лечение заболевания на ранних стадиях, имеют намного больше шансов на выздоровление. Но, к сожалению, лишь в 20% случаев диагностики рак находится на I или II стадиях. На более поздних стадиях (III и выше) выживаемость составляет лишь 28%.
Определение стадии зависит о того, насколько сильно развилось и распространилось заболевание по организму. Понятие «формы» также используется для описания поведения клеток и агрессивности их роста. Ранние стадии обычно поддаются лечению хирургическим путем или химиотерапией. Более поздние стадии требуют более агрессивного лечения и регулярного последующего обследования.
Польза дикого ямса при дивертикулезе, раке и других заболеваниях
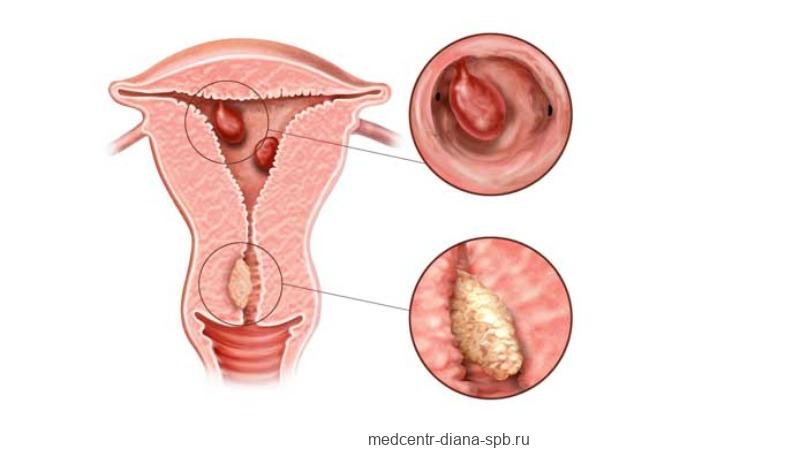
- Стадии рака яичников обозначаются римскими цифрами от I (1) до IV (4). I стадия, самая ранняя, указывает на то, что рак ограничен яичниками. Последняя IV стадия говорит о том, что рак распространился в другие части тела. (6)
- К другим факторам, определяющим стадию заболевания, относятся: размер опухоли (Т), распространился ли рак на лимфатические узлы (N), наличие метастаз в более отдаленных участках (М). Цифры и буквы, приписываемые к Т, N и М, говорят о том, насколько агрессивным является рак яичников.
- Например, рак яичников «I стадии, ТI, N0, М0» означает, что рак ограничен яичником (или яичниками) или фаллопиевой трубой (трубами), не распространился на лимфатические узлы (N0) или более отдаленные участки организма (М0).
- Рак яичников «IVB, любого T, любого N, M1b» говорит о том, что рак распространился на внутреннюю часть селезенки или печени, лимфатические узлы, отличных от забрюшинных лимфатических узлов, и/или на другие органы и ткани за пределами брюшной полости, например, легкие и кости.
Диагностика и лечение
Многие опухоли головы и шеи можно обнаружить при простом осмотре. Если поражается носовая полость, пазухи, гортань или глотка, для осмотра используют специальные инструменты с зеркалами, а также эндоскопическое оборудование. При пальпации можно обнаружить увеличенные лимфатические узлы, а также саму опухоль в виде уплотнения, подвижного или спаянного с соседними тканями.
Новообразования мягких тканей, околоушных слюнных желез легко обнаружить при помощи ультразвукового исследования. Большую роль в детализации строения опухолей головы и шеи играют рентгенологические методы исследования — компьютерная и магнитно-резонансная томография. Окончательный диагноз позволяет установить биопсия ткани опухоли и ее гистологическое изучение.

Радикальный способ лечения опухолей головы и шеи — хирургическое удаление новообразования и региональных лимфатических узлов. Для опухолей первой стадии бывает достаточно только операции, на второй стадии хирургическое лечение комбинируют с радиологическим. Иногда курс лучевой терапии назначают перед оперативным вмешательством для уменьшения размеров опухоли и предупреждения появления метастазов. Облучению в обязательном порядке подвергаются также расположенные в непосредственной близости от опухоли лимфатические узлы.
При раннем обнаружении опухоли в носовой полости, синусах, глотке применяют эндоскопический доступ, если образование небольшое, ограничено капсулой и находится на поверхности слизистой, может быть использована крио- или лазерная деструкция,фотодинамическая терапия. Это наиболее щадящие способы лечения. После удаления опухоли из-за особенностей ее расположения и функционирования пациентам часто необходима пластика в области шеи и лица.
Комбинацию лучевой и химиотерапии применяют с паллиативной целью, когда опухоль невозможно удалить полностью.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Симптомы и признаки
Сперва симптомы рака яичников могут быть слабыми и неопределенными, но с развитием болезни они становятся более ярко выраженными.
К самым распространенным симптомам рака яичников относятся:
- Вздутие живота
- Боль в области таза, чувство сдавленности в животе
- Учащенное мочеиспускание или чувство, что Вам срочно необходимо в туалет
- Проблемы с питанием, быстрое насыщение, потеря аппетита, иногда потеря веса
- Усталость
- Проблемы с пищеварением, в том числе запоры, газы, расстройство кишечника, изжога
- Боль в спине
- Боль во время полового акта
- Нерегулярные менструации
- В зависимости от типа опухолей, на лице и теле может увеличиться рост волос
Какие же первые признаки рака? У каждой женщины они могут быть разные, в зависимости от типа рака, стадии и области распространения. Чаще всего, первыми заметными признаками являются вздутие живота, дискомфорт в тазовой области, быстрое чувство насыщения, проблемы с мочеиспусканием и необъяснимые изменения в работе кишечника.
Что насчет боли? Боль в животе, тазу обычно становится интенсивнее с течением времени. Сперва она слабая, ее часто путают с менструальными болями или болью в животе, но через несколько месяцев она усиливается.
Гранулезоклеточная опухоль (ГКО), редкий вид опухоли в стромальных клетках, может иметь ряд дополнительных симптомов:
- Аномальные вагинальные кровотечения
- Гиперплазия эндометрия (утолщение матки, вызывающее кровотечения)
- Боль в груди
- Непривычные вагинальные кровотечения
- Признаки повышенного тестостерона (появление мужских особенностей, например, волос на лице)
- У девочек препупертатного периода наблюдается раннее начало полового созревания (70-80%) и появление мужских особенностей
Где пройти ФГС
ФГС не относится к инновационным и редким диагностическим методикам, многие медицинские учреждения предлагают услуги по такому обследованию. Но по возможности предпочтение все же стоит отдавать специализированным центрам, оснащенным наиболее современными моделями эндоскопических аппаратов.
ICLINIC – многопрофильная клиника, на базе которой функционирует Центр профилактики рака пищеварительной системы. Поэтому специалисты ICLINIC имеют богатый клинический опыт выявления самых ранних признаков малигнизации (озлокачествления) слизистой оболочки желудка. А новейшие модели фиброгастроскопов с высокоточными оптическими системами, атравматическими трубками малого диаметра и чувствительными манипуляторами позволяют проводить обследование прицельно, быстро, с высокой степенью достоверности и при этом с минимальным для пациента дискомфортом.