Сонная болезнь
Содержание:
- Диагностика Вухерериоза (слоновой болезни):
- Симптомы Гнатостомоза:
- Лечение Бешенства:
- Как охарактеризовать расстройство
- История
- Эпидемиология
- Этиология
- Заразные тропические болезни
- Симптомы сонной болезни
- Симптомы Бешенства:
- Online-консультации врачей
- Лечение сонной болезни
- Другие заболевания из группы Инфекционные и паразитарные болезни:
- Патогенез (что происходит?) во время Африканского трипаносомоза (сонной болезни):
- Причины сонной болезни
- Online-консультации врачей
Диагностика Вухерериоза (слоновой болезни):
Диагноз и дифференциальный диагноз вухерериоза основывается на эпидемиологических данных и характерной клинической картине заболевания (аллергические проявления в ранней стадии болезни, поражение лимфатической системы и, наконец, развитие слоновости в третьей стадии болезни).
Окончательным подтверждением диагноза является обнаружение микрофилярий в крови. Кровь для анализа необходимо брать ночью. При подозрении на инвазию W. Pacifica кровь для анализа лучше брать днем (дневной пик филяриемии). При просмотре под покровным стеклом свежей капли крови при малом увеличении микроскопа легко выявляются подвижные микрофилярии. Для установления вида микрофилярий исследуются препараты крови (мазки или капли), окрашенные по Романовскому. В третьей стадии болезни концентрация микрофилярий в крови незначительна. В этих случаях прибегают к методам обогащения (фильтрации Белла или концентрации). Один мл венозной крови вносят в 9 мл 2% раствора формалина на дистиллированной воде, смесь центрифугируют 3-5 мин и полученный осадок исследуют под микроскопом. Используются и более сложные методы обогащения. При хилурии микрофилярии иногда удается выявить в моче. Внутрикожная аллергическая проба с антигеном из Dirofilariaimitis (филяриаты собаки), реакция связывания комплемента и реакция агглютинации с адсорбированными антигенами не являются строго специфичными.
Разработаны также тесты с использованием ПЦР и иммунологические тесты.
Симптомы Гнатостомоза:
Клинические проявления обычно связаны с миграцией одной-единственной личинки в кожу, во внутренние органы, в ЦНС или глазное яблоко. Во время миграции могут наблюдаться местные воспалительные реакции, боль, кашель, гематурия, сопровождающиеся лихорадкой и эозинофилией. При поражении кожи появляются болезненные и зудящие мигрирующие отеки; особенно часто страдают дистальные отделы конечностей и веки. Проявления обычно исчезают через неделю, однако нередко рецидивируют на протяжении многих лет. Поражение глазного яблока представляет опасность для зрения. Поражение ЦНС проявляется эозинофильным менингитом с энцефаломиелитом. Это тяжелое осложнение обусловлено миграцией личинок по нервным стволам и внутри ЦНС. Характерны приступы мучительной корешковой боли, парестезии туловища и конечностей, вслед за которыми может последовать параплегия. Поражение головного мозга с очаговыми кровоизлияниями и некрозами нередко заканчивается смертью.
Лечение Бешенства:
Неотложная помощь
При появлении признаков недомогания у человека, укушенного животным, необходимо немедленно обратиться за медицинской помощью.
Эффективных методов лечения не существует. Проводится симптоматическая терапия для уменьшения страданий больного. Больного помещают в затемненную, изолированную от шума, теплую палату. Вводят в больших дозах морфин, пантопон, аминазин, димедрол, хлоралгидрат в клизмах. Введение курареподобных препаратов, перевод больного на искусственную вентиляцию легких могут продлить его жизнь. Применение антирабического иммуноглобулина при наличии клинических симптомов болезни неэффективно.
Лечение с помощью искусственной комы «протокол Милуоки»
В 2005 году появились сообщения о том, что 15-летняя девушка из США Джина Гис смогла выжить после заражения вирусом бешенства без вакцинации, когда лечение было начато уже после появления клинических симптомов. При лечении Гис была введена в искусственную кому, и затем ей были введены препараты, стимулирующие иммунную активность организма. Метод базировался на предположении, что вирус бешенства не вызывает необратимых поражений центральной нервной системы, а вызывает лишь временное расстройство ее функций, и, таким образом, если временно «отключить» большую часть функций мозга, то организм постепенно сможет выработать достаточное количество антител, чтобы победить вирус. После недели нахождения в коме и последующего лечения Гис через несколько месяцев была выписана из больницы без признаков поражения вирусом бешенства.
Тем не менее, все последующие попытки использовать тот же метод на других пациентах не привели к успеху. Среди медиков до сих пор не прекращаются дискуссии о том, почему выздоровела Джина Гис. Некоторые указывают на то, что она могла быть заражена сильно ослабленной формой вируса или имела необычайно сильный иммунный ответ.
Третьим в мире подтверждённым случаем, когда человеку удалось выздороветь от бешенства без использования вакцины, является факт излечения 15-летнего подростка, госпитализированного с симптомами бешенства в Бразилии. Подросток, имя которого пока не раскрывается, заразился бешенством в результате укуса летучей мыши в бразильском штате Пернамбуко. По неизвестным причинам мальчику не проводилась вакцинация, позволяющая избежать развития заболевания. В октябре у ребенка появились симптомы поражения нервной системы, характерные для бешенства, и он был госпитализирован в Университетскую больницу Освальдо Круза (Oswaldo Cruz University Hospital) в Ресифе, столице штата Пернамбуко. Для лечения мальчика врачи использовали комбинацию противовирусных препаратов, седативных средств и инъекционных анестетиков. По словам лечащих врачей, спустя месяц после начала лечения в крови мальчика вирус отсутствовал. В настоящее время ребёнок идёт на поправку.
Прогноз всегда неблагоприятный. Имеются описания единичных случаев выздоровления пациентов, получивших полный курс иммунизации антирабической вакциной и заболевших после его окончания.
Как охарактеризовать расстройство
Главным симптомом панического расстройства становится приступ панической атаки. Но единичный приступ еще не означает наличия расстройства. Для постановки диагноза необходимо, чтобы случаи атаки происходили с периодичностью 2–3 за месяц, не менее.
Панические приступы должны соответствовать нескольким критериям. Они возникают как при определенных обстоятельствах, так и при отсутствии видимых причин. Между атаками характерно наличие свободных от тревоги, светлых промежутков.
Паническое расстройство не зря называют тревожным. В его основе – чувство гипертрофированного, неуместного страха, не поддающегося контролю. Причина его возникновения – сбой в анализе опасной ситуации.
Префронтальная часть коры головного мозга первая дает оценку ситуации, с которой столкнулся человек, и передает ее по другим инстанциям. Конечной точкой становится миндалевидное тело, которое, при наличии определенных импульсов, реагирует на опасность стимуляцией выработки соответствующих гормонов: адреналина, кортизола и др. Они выполняют защитную, адаптационную функцию, помогают нам достойно встретить опасность. Вся система работает под чутким руководством нейромедиатора серотонина.
Проблемы начинаются, когда его количество выходит за пределы нормы. В таких случаях человек не в состоянии адекватно оценить ситуацию. Его миндалевидное тело становится слишком чувствительным и реагирует на опасность даже там, где ее нет. Развивается приступ панической атаки. Симптомы его разнообразны, однако можно выделить основные, наличие которых обязательно:
- безудержный, неконтролируемый страх смерти;
- вегетативные симптомы – тахикардия, потливость, учащенное дыхание, боли в сердце, приступы удушья, сдавление в груди;
- уверенность в том, что больного настигает смертельное заболевание – инфаркт, инсульт и т.д.;
- у больного появляется ощущение, что он сходит с ума;
- отсутствие угрожающих обстоятельств.
Приступ длится от 5 до 30 минут и бывает разным по степени выраженности. Систематическое его повторение носит название «паническое расстройство».
История
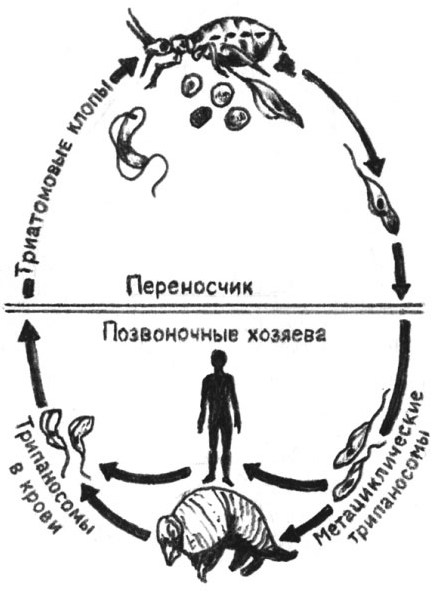
Об эпидемиях С. б. упоминается в арабских рукописях 14 в. Первое описание ее клиники дал Аткинс (J. Atkins) в 1734 г. Трипаносом в крови здорового человека впервые обнаружил Форд (R. М. Ford) в 1901 г. в Гамбии, а в 1902 г. Даттон (J. Е. Dutton) описал их под названием Trypanosoma gambiense. В 1909 г. Стефенс и Фантем (J. WT. W. Stephens, H. В. Fantham) обнаружили у родезийца с острой лихорадкой трипаносом, к-рых описали в 1910 г. и назвали Т. rhodesiense. Д. Брюс и Небарроу (D. Nabarro) в 1903 г. и Кингхорн и Йорк (A. Kinghorn, W. Yor-ke) в 1912 г. установили, что переносчиками Т. gambiense и Т. rhodesiense являются мухи цеце (см.), соответственно Glos-sina paipalis и Glossina morsitans. В 1909 г. Клейн (Dr. Klein) и в 1913 г. Робертсон (М. Robertson) изучили жизненный цикл трипаносом в организме переносчиков. Первый трипаноцидный леч. препарат — атоксил синтезировали в 1905 г. П. Эрлих и Хата (S. Hata).
Эпидемиология
Основным источником Т. gambiense является человек (больной или паразитоноситель), однако паразита находили также у свиней, коров, овец. Переносчиками Т. gambiense являются мухи цеце группы paipalis (Glossina paipalis, G. tachinoides, G. fuscipes и др.), к-рые питаются на людях, а также на домашних животных. На основании этого допускается, что дополнительным источником инвазии может быть домашний скот. Мухи группы palpalis обитают на территориях Центральной и Западной Африки, отличающихся повышенной влажностью, гл. обр. в лесах и в густых зарослях по долинам рек. Мухи нападают днем, зараженность их трипаносомами обычно невелика (ок. 1%). Контакт мух с людьми и домашним скотом резко возрастает в засушливые сезоны, когда число и площадь водоемов уменьшается, люди и животные концентрируются около оставшихся водоемов. В такие периоды интенсивность передачи возбудителей в очагах возрастает, возможны эпидемические вспышки. Болеют преимущественно сельские жители. Часть инвазированных лиц остается паразитоносителями (см. Носительство возбудителей инфекции). Эндемичные по гамбийскому трипаносомозу территории имеют тенденцию уменьшаться под влиянием деятельности человека, однако все местности, заселенные мухами цеце, должны рассматриваться как потенциально эпидемически опасные.
Источник инвазии Т. rhodesien-se — антилопы, возможно, другие дикие животные и человек. Переносчиками возбудителя являются мухи цеце группы morsitans (G. morsi-tans, G. pallidipes, G. swynnertoni и др.). Их биотопами являются кустарниковые заросли восточноафриканских саванн и чащи по берегам озер, основными «прокормителями» — дикие животные (антилопы, дикие кабаны и др.). Родезийский трипаносомоз — природно-очаговая инвазия. Люди подвергаются нападению мух цеце и заражаются Т. rho-desiense при посещении природного очага с целью охоты, рыбной ловли. В селениях очаги С.б. возникают при большой численности мух G. morsitans. Передача возбудителей в этих случаях происходит по цепи больной человек — муха — человек.
Этиология
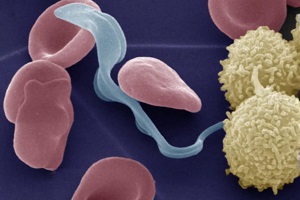
Микропрепарат крови больного родезийской формой сонной болезни: 1 — Trypanosoma rhodesiense; 2 — эритроциты; X 900.
Возбудители гамбийской — Т. gambiense (Dutton 1902) и родезийской — Т. rhodesiense (Stephens Fantham 1910) формы С. б. относятся к группе salivaria (саливар-ные трипаносомы) и передаются человеку или животному при укусе переносчиком со слюной. Морфологически они неотличимы друг от друга. Цикл развития трипаносом проходит со сменой хозяев — в организме позвоночных животных или человека и в организме насекомых-переносчиков (мух цеце). В организм позвоночных животных саливарные трипаносомы проникают в стадии метатрипаносом — тонких коротких безжгутиковых форм размером 2,5X Х15 мкм. В подкожной клетчатке метатрипаносомы превращаются в так наз. кровяные формы трипаносом. Для трипаносом характерны выраженная полиморфность и антигенная изменчивость. В начале инвазии в крови и тканевой жидкости преобладают тонкие длинные формы — 20—40 мкм со жгутом (рис.); по мере развития иммунитета — короткие безжгутиковые формы — 15—25 мкм. Серологическими исследованиями установлено, что при развитии инвазии меняется антигенная структура возбудителя. Размножаются трипаносомы продольным делением. Попав с кровью человека или животного в среднюю кишку мухи цеце, длинные формы отмирают, короткие размножаются, мигрируют в слюнные железы, где превращаются в метатрипаносом. Мухи цеце заражаются трипаносомами при кровосо-сании в первые двое суток после вы-плода из куколки. Заканчивается развитие паразита в переносчике через 20—25 дней. Зараженные мухи способны сохранять возбудителя в слюнных железах и передавать его человеку или животному до конца своей жизни, т. е. до полугода.
Заразные тропические болезни
К этой группе принято относить инфекционные и паразитарные (инвазионные) болезни, эндемичные для тропиков. Они имеют первостепенное значение в патологии человека среди Тропических болезней, поражают миллионы жителей тропиков и субтропиков и причиняют огромный экономический ущерб. Наиболее распространенными среди них являются: из числа вирусных болезней — желтая лихорадка (см.), флеботомная лихорадка (см.), денге (см.), тропические комариные вирусные лихорадки (см.); из числа риккетсиозов — цуцугамуши (см.), марсельская лихорадка (см.), пятнистая лихорадка Скалистых гор (см.); из бактериальных болезней — бартонеллез (см.), мелиоидоз (см.), клещевой возвратный тиф (см. Возвратный тиф), пинта (см.), фрамбезия (см.), беджель (см. Спирохетозы); из микозов — грибковые заболевания кожи (см.), мадурская стопша (см.), хромомикоз (см.); из протозоозов — малярия (см.), трипаносомозы (см.), лейшманиозы (см.); из гельминтозов — анкилостомидозы (см.), шистосоматозы (см.), дракункулез (см.), филяриатозы (см.); из энтомозов — саркопсиллез (см.) и миазы (см.). Тропическими протозоозами поражено ок. 250 млн., а тропическими гельминтозами — более 1,5 млрд. жителей жарких стран.
Распространенность тропических инфекций и инвазий в основном в странах с жарким телиматом обусловлена комплексом природных и социальных факторов. Из природных факторов первостепенное значение имеет тепловой баланс земной поверхности, определяющий в зоне тропиков и субтропиков высокие температуры воздуха, воды и почвы. В связи с этим только в тропиках среди людей циркулируют наиболее теплолюбивые возбудители заразных болезней, напр, такие, как вирус желтой лихорадки, филярии, шистосомы, температурный оптимум развития к-рых лежит в пределах 20— 30 градусов. Теплолюбивые возбудители Т. б. не укореняются в умеренных широтах, даже при наличии здесь переносчиков и промежуточных хозяев, из-за недостатка тепла для их развития. В связи с этим в зонах умеренного климата не формируются очаги, напр, желтой лихорадки, вухерериоза (см.)
Важное значение для возникновения Т. б
имеет наличие в зоне тропиков теплолюбивых членистоногих переносчиков и моллюсков — промежуточных хозяев, а при зоонозах (см.) также соответствующих теплокровных животных — источников возбудителей. Так, напр., очаги сонной болезни (см.) не могут возникнуть там, где по природным условиям отсутствуют мухи цеце (см. Муха цеце), являющиеся переносчиками возбудителя сонной болезни (Trypanosoma gam-biense). Очаги японского шистосоматоза (см. Шистосоматозы) не появляются в тех местностях, где отсутствуют моллюски рода Oncomelania, являющиеся промежуточными хозяевами возбудителя японского шистосоматоза (Schistosoma japonicum). Эндемичные очаги желтой лихорадки существуют только на тех территориях, где в природе обитают различные виды обезьян, служащие специфическими хозяевами вируса (Flavivirus febricis).
Распространенность заразных Т. б. в определенной степени обусловлена также социально-экономическими факторами — типом жилищ, условиями труда и быта, уровнем сан. культуры, системой и уровнем развития здравоохранения и др. Заразные Т. б. встречаются значительно чаще там, где социально-экономические условия и проводимые противоэпидемические мероприятия еще недостаточно ограничивают их распространение. В большей степени именно этим объясняется тот факт, что для жарких стран особенно характерны не только собственно Т. б., но и те в прошлом повсеместно распространенные болезни, заболеваемость к-рыми в развитых странах удалось ликвидировать или значительно ограничить, напр, лепра (см.), трахома (см.).
На территории СССР, гл. обр. в республиках Закавказья и Средней Азии, в прошлом существовали обширные очаги нек-рых Т. б. В результате целенаправленных мероприятий нек-рые из них ликвидированы полностью, напр, дракункулез, лейшманиоз городского типа, остальные (малярия, висцеральный лейшманиоз, анкилостомидозы и др.) сохранились лишь в ограниченных очагах.
В связи с тем, что заразные Т. б. занимают первостепенное место в патологии населения жарких стран, была создана Специальная программа ВОЗ по борьбе с тропическими болезнями, действующая с 1976 г. и активно поддерживаемая Советским Союзом. В этой программе предусмотрена борьба с такими Т. б., как малярия, лейшманиозы, трипаносомозы, шистосоматозы, филяриатозы и др.
Симптомы сонной болезни
 Ранняя стадия сонной болезни может длиться от 2-3 месяцев до 1-5 лет. Ее название – гематолимфатическая стадия. Инкубационный период африканского трипаносомоза – 1-3 недели. По истечении этого времени в месте внедрения возбудителя появляется шанкр, который похож на чирей. Шанкр вызывает неприятные болезненные ощущения, имеет не более 1,5-2 см в диаметре. Как правило, шанкр, возникший в зоне укуса мухи цеце, возникает на волосяной части головы, руках или ногах. По истечению 14-21 дней он заживает, оставляя незначительный рубчик. Вместе с образованием на теле больного появляются розовые или багровые пятна, значительная отечность в различных зонах.
Ранняя стадия сонной болезни может длиться от 2-3 месяцев до 1-5 лет. Ее название – гематолимфатическая стадия. Инкубационный период африканского трипаносомоза – 1-3 недели. По истечении этого времени в месте внедрения возбудителя появляется шанкр, который похож на чирей. Шанкр вызывает неприятные болезненные ощущения, имеет не более 1,5-2 см в диаметре. Как правило, шанкр, возникший в зоне укуса мухи цеце, возникает на волосяной части головы, руках или ногах. По истечению 14-21 дней он заживает, оставляя незначительный рубчик. Вместе с образованием на теле больного появляются розовые или багровые пятна, значительная отечность в различных зонах.
Развитие следующих проявлений инфекционного заболевания связано с попаданием простейшего в кровеносное русло. Симптомы сонной болезни на этом этапе:
- повышение температуры тела до 40оС, что чередуется с периодами нормальных цифр;
- увеличение в размерах лимфоузлов, которые расположены на задней части шеи;
- учащенное сердцебиение;
- боль в суставах;
- снижение веса пациента;
- увеличенная печень и селезенка.
 Треть больных жалуется на возникновение отечности кожи век. Сонная болезнь может сопровождаться поражением зрительного анализатора в виде кровоизлияний в радужную оболочку, рубцов на роговице, воспалительных процессов роговицы, радужки и цилиарного тела глаза.
Треть больных жалуется на возникновение отечности кожи век. Сонная болезнь может сопровождаться поражением зрительного анализатора в виде кровоизлияний в радужную оболочку, рубцов на роговице, воспалительных процессов роговицы, радужки и цилиарного тела глаза.
Через несколько месяцев-лет происходит формирование следующей стадии сонной болезни – терминальной (менингоэнцефалитическая форма). Она развивается из-за того, что трипаносома проникает через гематоэнцефалический барьер человека в клетки головного мозга.
Обратите внимание! Патологическая сонливость – один из ярких симптомов инфекционного процесса. Прогрессирование африканского заболевания проявляется следующим образом:
Прогрессирование африканского заболевания проявляется следующим образом:
- невозможно понять, что больной говорит;
- дрожание языка, рук и ног;
- расстройство координации движений;
- чрезмерное отделение слюны;
- головная боль;
- судорожные припадки;
- возможно развитие коматозного состояния.
Родезийская форма африканской болезни быстрее развивается и протекает намного быстрее, чем гамбийская форма патологии. Возникает поражение сердечно-сосудистой системы, и человек погибает еще до того периода, когда простейший проникает в клетки головного мозга.
Симптомы Бешенства:
Инкубационный период продолжается в среднем от 1 до 3 мес (возможны колебания от 12 дней до 1 года и более). На продолжительность инкубационного периода оказывает влияние локализация укуса. Наиболее короткая инкубация наблюдается при укусе лица, головы, затем верхних конечностей и наиболее длинная — при укусе в нижние конечности.
Выделяют 3 стадии болезни: I — начальную (депрессии), II — возбуждения, III — параличей.
I стадия бешенства. Заболевание начинается с появления неприятных ощущений в области укуса (жжение, тянущие боли с иррадиацией к центру, зуд, гиперестезия кожи), хотя рана уже может полностью зарубцеваться. Иногда вновь появляются местные воспалительные явления, рубец становится красным и припухает. При укусах в лицо наблюдаются обонятельные и зрительные галлюцинации. Температура тела становится субфебрильной — чаще 37,2-37,3°С. Одновременно возникают первые симптомы нарушения психики: необъяснимый страх, тоска, тревога, депрессия, реже — повышенная раздражительность. Больной замкнут, апатичен, отказывается от еды, плохо спит, сон у него сопровождается устрашающими сновидениями. Начальная стадия длится 1-3 дня. Затем присоединяются апатия и депрессия сменяются беспокойством, учащаются пульс и дыхание, возникает чувство стеснения в груди.
II стадия бешенства — возбуждения характеризуется повышенной рефлекторной возбудимостью и резкой симпатикотонией. Наиболее ярким клиническим симптомом бешенства является водобоязнь (гидрофобия): при попытках пить возникают болезненные спастические сокращения глотательных мышц и вспомогательной дыхательной мускулатуры. Эти явления нарастают в своей интенсивности так, что одно напоминание о воде или звук льющейся жидкости вызывает спазмы мышц глотки и гортани. Дыхание становится шумным в виде коротких судорожных вдохов.
В это время резко обостряются реакции на любые раздражители. Приступ судорог может быть спровоцирован дуновением в лицо струи воздуха (аэрофобия), ярким светом (фотофобия) или громким звуком (акустикофобия). Зрачки больного сильно расширены, возникает экзофтальм, взгляд устремляется в одну точку. Пульс резко ускорен, появляется обильное мучительное слюнотечение (сиалорея), потоотделение. На высоте приступа возникает бурное психомоторное возбуждение (приступы буйства, бешенства) с яростными и агрессивными действиями. Больные могут ударить, укусить окружающих, плюются, рвут на себе одежду. Сознание помрачается, развиваются слуховые и зрительные галлюцинации устрашающего характера. Возможна остановка сердца и дыхания. В межприступный промежуток сознание обычно проясняется, больные могут правильно оценивать обстановку и разумно отвечать на вопросы. Через 2-3 дня возбуждение, если не наступила смерть на высоте одного из приступов, сменяется параличами мышц конечностей, языка, лица.
Период параличей бешенства связан с выпадением деятельности коры большого мозга и подкорковых образований, отличается выраженным снижением двигательной и чувствительной функций. Судороги и приступы гидрофобии прекращаются. Окружающие часто ошибочно принимают это состояние за улучшение состояния больного, но в действительности это признак близкой смерти. Температура тела повышается до 40-42°С, нарастает тахикардия, гипотония. Смерть наступает через 12-20 ч от паралича сердца или дыхательного центра. Общая продолжительность болезни 5-8 дней, редко несколько больше.
Иногда заболевание без предвестников сразу начинается со стадии возбуждения или появления параличей. У детей бешенство характеризуется более коротким инкубационным периодом. Приступы гидрофобии и резкого возбуждения могут отсутствовать. Заболевание проявляется депрессией, сонливостью, развитием параличей и коллапса. Смерть может наступить через сутки после начала болезни. В качестве вариантов течения выделяют бульбарные, паралитические (типа Ландри), менингоэнцефалитические и мозжечковые формы болезни.
Online-консультации врачей
| Консультация гастроэнтеролога детского |
| Консультация массажиста |
| Консультация нейрохирурга |
| Консультация специалиста банка пуповинной крови |
| Консультация невролога |
| Консультация пластического хирурга |
| Консультация нефролога |
| Консультация андролога-уролога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация иммунолога |
| Консультация педиатра-аллерголога |
| Консультация пульмонолога |
| Консультация общих вопросов |
| Консультация психоневролога |
| Консультация сосудистого хирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение сонной болезни
Зарегистрированы 5 основных препаратов, которые успешно лечат данную болезнь. Их использование зависит от серьезности и стадии развития инфекции.
При обнаружении эпидемии на ранних стадиях, используют препараты с менее вредным и токсичным воздействием на организм. Для полного излечения пациента, необходимо до 2 лет. На протяжении этого периода происходит мониторинг состояния физиологических жидкостей человека. На второй стадии развития болезни, лечение протекает сложнее, с использованием сложных токсических лекарств.
Рассмотрим 5 основных препаратов, которые проникают в организм, и избавляют его от возбудителей.
Препараты для лечения от трипаносомоза на первой стадии:
- Пентамидин. Это средство было открыто в далеком 1941 году. Хорошо переносится организмом, и лечит от сонной болезни на ранних сроках.
- Сурамин.Открыли в 1921 году. Имеет некоторые побочные последствия в виде аллергических реакций и влияния на мочевыводящие каналы.
На второй стадии болезни используют:
- Меларсопрол. Его изобрели в 1949 году. Производится от мышьяка. Имеет ряд побочных влияний на организм. Например, энцефалопатический синдром, который в некоторых случаях приводит к смерти пациентов. Последним временем наблюдается тенденция к устойчивости действия этого препарата на организм.
- Эфлорнитин. Впервые было использовано в 1990 году. Является менее токсичным и эффективным в борьбе с инфекцией. При этом лечение проводится сложно и почти не применяется на практике.
- Нифуртомокс. Этот препарат используется в дуете с предыдущим, что усиливает воздействие и облегчает процедуру применения. Клинические данные его действия не были подтверждены в борьбе с сонной болезнью человека, а испытания проводились на животных. Тем не менее, ВОЗ рекомендует средство как одно из главных для излечения от эпидемии.
Мне нравитсяНе нравится
Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Возвратный тиф |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
| Геморрагическая лихорадка с почечным синдромом |
| Геморрагическая лихорадка Эбола |
| Геморрагические лихорадки |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционная эритема (пятая болезнь) |
| Инфекционный мононуклеоз |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Контагиозный моллюск |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лейшманиоз |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический паротит (свинка) |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |
Патогенез (что происходит?) во время Африканского трипаносомоза (сонной болезни):
После инокуляции паразита, местная воспалительная реакция приводит к образованию зудящего, болезненного шанкра (T. rhodesiense) и регионарной лимфаденопатии (T. rhodesiense и T. gambiense). Впоследствии, когда паразит проникает в кровь и лимфоретикулярную систему, развивается ранняя — гемолимфатическая — стадия заболевания. Поздняя стадия заболевания развивается вследствие проникновения паразита в центральную нервную систему, где развивается менингоэнцефалит. Иммунный ответ на инфекцию характеризуется, прежде всего, выработкой специфических антител класса IgM, которым на ранней стадии удается контролировать паразитемию. Однако, благодаря высокой изменчивости поверхностных антигенов трипаносом, иммунный ответ чаще всего неспособен полностью справиться с инфекцией. Антигенной изменчивостью также объясняют характерный для африканского трипаносомоза возвратно-рецидивирующий характер паразитемии. Изменения в головном мозге и других органах, прежде всего в сердце и серозных оболочках, характеризуются периваскулярной инфильтрацией лимфоцитов, плазмоцитов и макрофагов. Пролиферация микроглии и астроцитов ассоциирована с выраженностью деструкции нейронов и демиелинизацией.
Причины сонной болезни
Трипаносома – паразит из царства эукариотов. Это гетеротрофный простейший, который способен продолжительное время проживать вне организма хозяина. Для человека трипаносома считается смертельно опасной.
После того, как происходит укус мухи цеце, паразит остается под кожей, провоцируя развитие воспаления и формирования шанкра. Постепенно простейшие продвигаются по тканям и попадает в лимфу, откуда проникают в кровеносное русло. Далее происходит прикрепление паразитов к форменным элементам, с которыми они путешествуют по организму. В результате происходит поражение крови, лимфы, головного мозга, внутренних органов.
Существует несколько видов возбудителей рода трипаносомы, которые переносятся мухами цеце и способны вызывать развитие сонной болезни:
- T. brucei gambiense – возбудитель, который вызывает гамбийскую форму африканского трипаносомоза;
- T. brucei rhodesiense – паразит, провоцирующий возникновение родезийской формы заболевания.
Важно! На данный момент пандемии сонной болезни утихли, но вспышки заражения время от времени все же появляются
Online-консультации врачей
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация вертебролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация андролога-уролога |
| Консультация оториноларинголога |
| Консультация эндоскописта |
| Консультация нейрохирурга |
| Консультация специалиста по лечению за рубежом |
| Консультация нефролога |
| Консультация специалиста по лазерной косметологии |
| Консультация педиатра-аллерголога |
| Консультация косметолога |
| Консультация маммолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация онколога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020