Вальгусная и варусная деформации стоп
Содержание:
- Варусные колени – упражнения, физиотерапия. Как выпрямить?
- Причины развития патологии
- Признаки и диагностика деформаций стопы
- Причины
- Варусные колени – корректирующие упражнения
- Как определить недуг
- Лечение
- Ведущие врачи
- Лечение и реабилитация вальгусной деформации
- Степени развития
- Полезные продукты для суставов
- Что такое плоскостопие?
- Способы терапии
- Клиническая картина
- Фотогалерея работ
- Колени Varus – когда обратиться к врачу?
- Лечебная физкультура для плоско-вальгусной стопы
Варусные колени – упражнения, физиотерапия. Как выпрямить?
К.Varus olana – это дефект, при котором положение нижних конечностей напоминает форму буквы O. Деформация ног обычно появляется примерно в трехлетнем возрасте и усиливается в период роста. Часто необходима реабилитация в виде корректирующих упражнений, а в некоторых случаях могут потребоваться ортопедические приспособления.
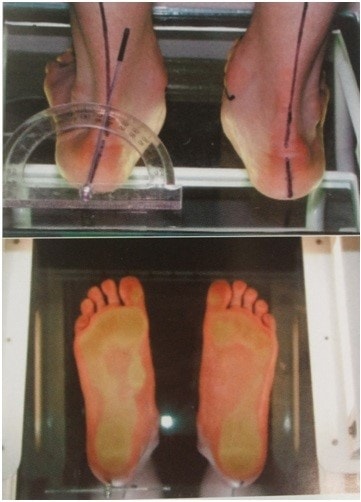
При этом дефекте голень образует открытый угол внутрь с бедром – ноги образуют O-образную форму. Варус измеряется в градусах или оценивается путем измерения расстояния между медиальными мыщелками колен при полностью сомкнутых стопах. Варус возникает, когда расстояние между коленями превышает 4-5 см при соединении и разгибании стоп . Варусные колени обычно искажают всю ногу, но иногда сгибание затрагивает только голени (кривые ноги).
Причины развития патологии
Если внимательно проанализировать этапы развития варуса, становится понятно, что основной причиной деформации является слабость подошвенного апоневроза и мышц стопы. Особенно актуально это в наше время. Детям редко предоставляется возможность ходить босиком по земле или камешкам, то есть им негде тренировать стопу.
Спровоцировать развитие недуга могут следующие факторы:
- генетическая предрасположенность;
- рахит, авитаминоз и другие проблемы обмена веществ;
- сахарный диабет;
- суставные заболевания;
- травмы ступни, вынуждающие ставить ногу на внешний край;
- ранняя постановка младенца на ножки;
- ожирение;
- плоскостопие;
- поражения ЦНС (детский церебральный паралич, последствия полиомиелита);
- длительное ношение пинеток.
Варусное положение стопы у новорожденного часто обусловлено гипертонусом приводящих мышц. Оно может наблюдаться в норме до 4-месячного возраста. Сохранение искривления после полугода должно насторожить родителей, они должны срочно проконсультироваться у педиатра.
Признаки и диагностика деформаций стопы
Поскольку деформации развиваются по разным причинам и поражают различные части стопы, каждая патология обладает особенной клинической картиной. Тем не менее, имеются и общие признаки патологий в области стопы:
- дискомфорт и боли во время и после нагрузки а ноги (длительное стояние, ходьба, бег);
- хромота;
- изменения осанки;
- уменьшение амплитуды сгибания стопы.
Так, косолапости свойственна невозможность поворота больной ноги вовнутрь, а также затруднения при повороте носка. При плоскостопии страдает походка, она становится тяжелой, неуверенной. В случае развития вальгусной деформации стопы или молоткообразного искривления пациенту трудно носить тесную обувь, а также обувь на более или менее высоких каблуках.
Ортопед ставит диагноз на основании жалоб больного, результатов клинического осмотра и диагностических исследований. В процессе диагностики деформации стопы и пальцев ног применяются:
- рентгенографическое исследование;
- томография (КТ, МРТ);
- электромиография.
Причины
К искривлению осей и невозможности сомкнуть колени может привести великое множество причин.
Заболевание чаще всего встречается у детей, относящихся к так называемой группе риска – в нее входят:
- недоношенные;
- маловесные детки;
- малыши с детским церебральным параличом;
- дети, которые в первый год жизни перенесли рахит;
- дети, получавшие травмы голеностопа, коленей, тазобедренного сустава.

Немалая доля ответственности лежит и на родителях. Малыши, которых рано приводят в вертикальное положение, ставят на ножки до достижения ими возраста 9-10 месяцев, помещают в разнообразные вертикализаторы (ходунки и прыгунки), особенно если при этом они достаточно упитанные и весят больше возрастной нормы, более подвержены такой О-образной деформации голеней.

Варусные колени – корректирующие упражнения
Перед тем, как приступить к корректирующим упражнениям, обязательно обратитесь к физиотерапевту для индивидуального подбора упражнений.
Не продолжайте тренировку, если вам больно.
Примеры корректирующих упражнений, которые физиотерапевты и врачи рекомендуют выполнять дома ребенку с варусным коленом:
- Сядьте согнувшись, опираясь на резиновый мяч между коленями, раздавливая мяч коленями.
- Сидя на скамейке с сумкой между колен, постарайтесь выпрямить ноги.
- Лежа спиной, ноги врозь, соединив нижние конечности вовнутрь, сгибая коленные суставы, стопы наружу.
- Сядьте прямо, связав ноги в коленях. Движение – Подъем ног с максимальным напряжением мышц.
- Поза стоя. Движение – подтягивание ягодиц и соединение коленей.
- В положении сидя руки согнуты в стороны в локтевом суставе, туловище опущено назад, сумка между коленями.
- Лежа на спине, мешок между колен, рисуя круги слева и справа.
- Слегка стоя врозь, согните колени (полуприсед), при этом приблизив колени друг к другу, прижав руки к коленям.
- Лежа спереди, колени связаны. Движение – поднятие прямых ног над полом.
- Лежа на спине. Движение – поднятие прямых ног и соединение их.
- Сядьте согнувшись, с опорой, ступни врозь, попеременно сгибая согнутые нижние конечности внутрь, при этом колени касаются земли.
- Лежа перед скамьей, вытянув руки и взявшись за край скамьи, ноги вне скамьи. Выполнение ножничных движений с выпрямленными в тазобедренном и коленном суставах ногами.
- В положении стоя спиной к лестнице (стене), поднимая согнутую ногу вверх по диагонали за противоположную ногу.
- Лежа спереди, носовой платок между ног. Движение – поднятие прямых ног вверх – терпение.
- Лежа спереди. Движение – напряжение ягодичных мышц с попыткой соединить колени.
- Оба прыгают на матрас, руки на обрешетке (столе), мешочек между щиколотками, колени связаны.
Во время каждого упражнения очень важно контролировать осанку тела, свободно дышать и контролировать тонус мышц живота. Упражнения на растяжку мышц нижних конечностей также очень важны, особенно приводящих мышц на внутренней стороне бедер, мышц подколенного сухожилия (задняя поверхность бедер) и мышц голеней
Упражнения на растяжку мышц нижних конечностей также очень важны, особенно приводящих мышц на внутренней стороне бедер, мышц подколенного сухожилия (задняя поверхность бедер) и мышц голеней.
Библиография
- под редакцией Анджея Щеклика и Петра Гаевского, Внутренние болезни – конспект, Wydawnictwo Medycyna Praktyczna 2009
- проф. доктор хаб. med.Tadeusz Szymon Gaździk, Ортопедия и травматология, PZWL Medical Publishing House 2005
- под редакцией Дамиана Куша, Сборник ортопедии, Медицинское издательство PZWL, 2009 г.
- под редакцией проф. доктор хаб. мед. Хенрик Zwierzchowski, Наброски ортопедии, травматологии и реабилитации опорно-двигательного аппарата, Wydawnictwo Академического Medyczna, Лодзи 1995
- проф. доктор хаб. med. Tomasz uk, dr hab. Артур Дзяк, доктор медицины Анджей Густа, Основы ортопедии и травматологии, Медицинское издательство PZWL 2001,
- Тадеуш Касперчак, Дефекты осанки, Краков, 1994.
- под редакцией Юлиуша Якубашки, Азбуки процедуры травм, Wydawnictwo Medyczne Górnicki 2008
- под редакцией проф. доктор хаб. мед. Януш Андрес, Первая помощь и сердечно-легочная реанимация, Польский совет реанимации, 2006 г.
Как определить недуг
Неправильную постановку стоп родители замечают, когда ребёнок делает первые шаги. Походка крохи пугает неуклюжестью, кажется, что он вот-вот упадет.
Распознать варусное смещение ступни можно по следующим характерным признакам:
- коленные суставы пациента не соприкасаются;
- ноги в вертикальном положении напоминают по форме овал или букву «О»;
- ступни при ходьбе ставятся на внешнюю сторону;
- походка становится неустойчивой, пациент постоянно спотыкается;
- средняя треть голени смещается наружу, в тяжелых случаях от вертикальной оси отклоняется и бедро.
Заподозрить деформацию ступни можно по стоптанной обуви. Каблук и подошва при ходьбе скашиваются только с наружного края.
Доктор выслушивает жалобы пациента или его родителей, выясняет семейный анамнез, наличие сопутствующих заболеваний. После внимательного осмотра ног назначаются все необходимые обследования. В первую очередь пациенту рекомендуют рентгенографию стоп, а при сильной деформации — бедер и тазобедренных сочленений. На рентгеновском снимке будет четко видна искривленная ступня и отклонение голеней от вертикальной оси.
Варусное искривление ног на рентгеновском снимке
При обнаружении патологии для уточнения диагноза назначают компьютерную или магнитно-резонансную томографию, консультации гастроэнтеролога, нефролога и других узких специалистов.
Лечение
Лечить детей с варусной деформацией врачи стараются консервативными методами. При легких степенях искривления этого бывает вполне достаточно для того, чтобы полностью устранить аномалию и восстановить нормальную постановку ножек.
Начиная лечение, родители должны понимать и полностью отдавать себе отчет в том, что терапия может занять не только месяцы, но и годы. Патология устраняется еще медленнее, чем развивается.
Лечение потребует от взрослых системного подхода, неукоснительного соблюдения всех врачебных рекомендаций, серьезного отношения к домашним процедурам, многие из которых станут ежедневными и обязательными.
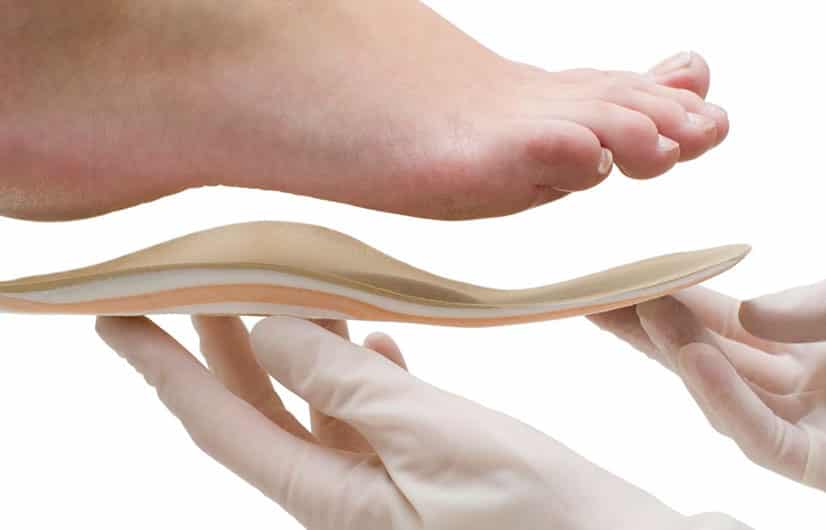
Ребенку может быть назначено ношение ортопедической обуви. Ее делают по специальным индивидуальным меркам, заказ можно сделать в ортопедическом салоне. Это не обычные сандалии и ботинки. У таких обувных пар серьезные супинаторы, ортопедические стельки, тяжелые и массивные подошвы, жесткие задники и боковинки для надежной фиксации стопы и голеностопа в анатомически правильном положении.
Универсальной обуви для лечения варусной деформации не существует. Для каждого ребенка с учетом его стадии, степени отклонения положения стоп от нормы, показано ношение определенной обувной пары. Именно поэтому не стоит выбирать такую обувь на свое усмотрение. Следует воспользоваться рекомендациями ортопеда.
Весь курс лечения будет сопровождаться сеансами лечебного массажа. Две недели массажа обычно чередуются с трехнедельным отдыхом, после чего массажное воздействие повторяется. Массаж не является сложным, а потому овладеть его техникой и приемами под силу абсолютно каждой маме или бабушке.
Массаж включает в себя классические приемы с растиранием, разминанием и вибрационным воздействием. Сначала массируются стопы, затем – голеностоп
При исправлении варусной деформации важно обратить внимание на область пятки и свода стопы, а также на голени. Их разминают достаточно интенсивно, отводя на эту массажную зону до половины времени всего сеанса
Родители должны приучить ребенка выполнять специальную гимнастику. Упражнения, направленные на улучшение состояния мышечной ткани, соединительной ткани и сухожилий, может показать инструктор ЛФК из любой детской поликлиники. К нему ортопед обязательно направит, назначая лечение.
От родителей зависит не только то, исправно ли будет ребенок делать упражнения, но и то, насколько эффективной будет такая гимнастика. Если малыш заинтересован в этом процессе, если мама и папа сумели обставить лечение как игру, а не как принудительное мероприятие, то эффект наступает значительно быстрее.
Как и при плоскостопии, и вальгусной стопе, при варусе вполне можно использовать в домашних условиях массажные коврики – аппликаторы для ног. Чем жестче будет материал и рельефнее рисунок покрытия, тем лучше с точки зрения пользы.
Достаточно часто ребенку придется посещать физиотерапевтический кабинет. Магнитная терапия, электрофорез, а также парафинотерапия и грязевые аппликации вместе со стимуляцией мышц ножек электрическими импульсами очень хорошо сказываются на конечном результате.
Детям с выраженным болевым синдромом, который обычно сопровождает достаточно тяжелые формы деформации стоп, может быть оказано симптоматическое лечение — обезболивающие препараты, которые посоветует доктор.
Операции по устранению варуса стопы могут проводиться по различным методикам. Достаточно часто детям проводят хирургическую коррекцию мениска, голеностопного сустава, иногда — коленного сустава. Восстановительный период достаточно длительный, несколько месяцев ребенок может провести в аппарате Елизарова.
После операции, когда ребенок встанет на ножки, ему показан весь комплекс консервативного лечения, который был описан выше, включая массаж, гимнастику, ЛФК и физиотерапию.
О том, как избежать варусной деформации стопы у ребенка, вы можете узнать в следующем видео.
Ведущие врачи
-
Гиниятов Анвар Ринатович
Травматолог-ортопед
Дунайский пр., 47
-
Учуров Игорь Федорович
Ведущий травматолог-ортопед
Выборгское шоссе, 17-1
-
Белоусов Евгений Иванович
Травматолог-ортопед
пр. Ударников, 19
-
Данилкин Алексей Валерьевич
Травматолог
пр. Ударников, 19
-
Гребенюк Михаил Викторович
Ортопед-травматолог
Выборгское шоссе, 17-1
-
Урбанович Сергей Иванович
Детский хирург, ожоговый хирург
ул. Маршала Захарова, 20, Выборгское шоссе, 17-1
-
Панфилов Артем Игоревич
Травматолог-ортопед
ул. Маршала Захарова, 20
Посмотреть всех
-
Никитин Александр Владимирович
Дунайский пр., 47
-
Попов Евгений Сергеевич
Выборгское шоссе, 17-1
-
Карпушин Андрей Александрович
Дунайский пр., 47
-
Колядин Максим Александрович
Дунайский пр., 47
-
Карапетян Сергей Вазгенович
Дунайский пр., 47
-
Митин Андрей Викторович
пр. Ударников, 19
-
Гарифулин Марат Сагитович
Дунайский пр., 47
-
Зимин Денис Витальевич
Выборгское шоссе, 17-1
-
Ангельчева Татьяна Аврамовна
пр. Ударников, 19
-
Борисова Ольга Михайловна
Дунайский пр., 47
-
Дергулев Игорь Олегович
Дунайский пр., 47
-
Егоров Александр Анатольевич
Выборгское шоссе, 17-1
-
Кикаев Адлан Олхозурович
ул. Маршала Захарова, 20
-
Козлов Игорь Андреевич
ул. Маршала Захарова, 20
-
Кустиков Антон Александрович
ул. Маршала Захарова, 20
-
Петров Артем Викторович
Дунайский пр., 47
Лечение и реабилитация вальгусной деформации
Лечение вальгусной деформации стопы на начальных этапах формирования шишки может проводиться при помощи консервативных методов – лечебная гимнастика, физиотерапия, ношение ортопедической обуви, соблюдение режима труда и отдыха. Если патология развивается во взрослом возрасте, лечение предполагает хирургическое вмешательство.
Операция по удалению косточки на ноге может проводиться двумя способами:
Классическая хирургическая методика
В этом случае операция проводится под общим наркозом или под действием эпидуральной анестезии. Специалист рассекает мягкие ткани, получает доступ к костным и суставным структурам и удаляет нарост на кости. В некоторых случаях хирургу приходится частично удалять фалангу большого пальца или вовсе производить протезирование суставов стопы. В этом случае собственные суставы иссекаются и заменяются протезами.
Реабилитация после хирургического вмешательства сложная и длительная. Первые дни после операции пациенту нельзя ходить. Далее на протяжении нескольких месяцев больному нельзя опираться на оперированную ногу. Передвигается пациент только при помощи костылей или палочки.
Для ускорения восстановления двигательной активности применяется лечебная гимнастика, физиотерапия и массаж. Только спустя несколько месяцев (4-6) пациент может вернуться к нормальной жизни и носить привычную обувь. При этом специалисты рекомендуют таким пациентам отдавать предпочтение ортопедической обуви и избегать каблуков и моделей с узкими носами.
Лазерная методика удаления шишки на ноге
Лазерный метод лечения вальгусной деформации специалисты считают самым щадящим и малоинвазивным. Операция может проводиться под спинальной и внутривенной анестезией, что снижает общую нагрузку на организм.
Хирург делает небольшой разрез тканей в области образования выпирающей косточки и удаляет нарост при помощи направленного лазерного луча. Лазер послойно испаряет клетки, формируя здоровую форму костных и суставных структур. После операции на место разреза накладывается несколько небольших косметических швов, которые снимаются уже через 10-12 дней после операции.
Важное преимущество лазерного метода удаления вальгусной деформации – отсутствие риска развития кровотечения, в связи с коагуляцией сосудов под действием лазерного луча. Кроме того, лазер обладает бактерицидной активностью, что исключает инфицирование раневой поверхности
Восстановление после лазерного лечения шишки на ноге проходит намного легче и быстрее чем после классического хирургического вмешательства. Уже на второй день пациент может ходить без костылей и дополнительной опоры.
Через 2-3 недели допускается ношение обуви без каблуков, а через 2 месяца пациент может вернуться к привычной физической активности. При этом в связи с низкой травматичностью метода проведения операции, ткани быстро заживают и восстанавливаются, исключая рецидив патологии.
Степени развития
Внешне варусная ступня у человека походит на признаки косолапости. Часто и в обиходе таких людей называют косолапыми, хотя это не совсем верно. Природа этих состояний отличается между собой.
Косолапость является врожденной, а варусная установка стоп – приобретенная, ее может получить и взрослый. Справедливо название «косолапость» только в том случае, если идет речь о врожденном варусе стопы.
Варусная стопа хорошо визуализируется на рентгене.
Варусная ступня имеет три степени своего развития. Дети с такой патологией требуют лечения, и терапия варусной стопы проходит наиболее легко в первой стадии заболевания, а при третьей стадии может понадобиться оперативное вмешательство. Чтобы понимать прогнозы при заболевании, опишем стадии проявления патологии.
Легкая степень
Легкая степень варусного искривления практически незаметна. Угол наклона пятки составляет не более 15 градусов, что визуально плохо определить. Высота продольного свода стопы от 1 до 2 см. Угол свода составляет 140 градусов.
Внешне ножки не искривлены, а походка не характеризуется какими-то особенностями. Даже мамы, ежедневно наблюдающие за развитием своего ребенка, не могут определить изменений и сказать, что малыш начал ставить ножку по-другому. Определить диагноз может врач-ортопед, который при осмотре ребенка заподозрит нарушение, а для контроля назначит рентгеновское исследование.
Средняя степень
Почему болит подъем стопы
При второй, средней степени тяжести развития заболевания, можно вывить уже более серьезные нарушения, угол искривления деформируется еще на 5 градусов, а свод ступни опускается на 5 мм и становится в диапазоне от 1 до 1,5 см. Угол свода увеличивается до 160 градусов.
Развиваются патологические изменения в детском возрасте постепенно, поэтому визуально также малозаметны. Дети начинают испытывать болезненность в ногах, поэтому при длительном стоянии становятся плаксивыми, просятся на руки, капризничают. Бегать долгое время малыши также не могут.
При физической активности дети кажутся неуклюжими: в развитой второй степени заболевания уже можно заметить отклонения при ходьбе, малыши словно ощущают невидимое препятствие и выворачивают ногу, чтобы от него уберечься.
ВАЖНО! Не все мамы правильно реагируют на это, считая такие движения – особенностями развития, которые проходят
У таких малышей можно обратить внимание на обувь – она деформирована в определенную сторону. И также, если присмотреться к подошве, можно четко различить повышенную стертость с внешней стороны
Это указывает на то, что центр тяжести перемещен и есть необходимость провериться у врача-ортопеда.
Тяжелая степень
При тяжелой степени деформации стоп видны невооруженным взглядом и для окружающих. Высота свода уменьшается в два раза от физиологического уровня, существенно изменяется угол наклона пятки. В градусах отклонение достигает 20 единиц.
Ножки ребенка визуально искривлены, и он не может свести колени вместе, поскольку образуется пространство между ними. Если посмотреть на стопу ребенка сзади, то можно увидеть, что пятка завалена наружу, а внешне стопы выглядят разными. Ребенок жалуется на сильные боли в ноге, в области свода ступни и суставе Шопара.
По мнению многих врачей, в последней стадии искривления консервативная терапия дает весьма скромные результаты и способствует затягиванию времени на продуктивное лечение. Поэтому предлагается проводить оперативное вмешательство и выравнивать положение ступни.
Полезные продукты для суставов
Здоровье коленных суставов нужно «пополнять» витаминами и минералами. Упор делают на
- витамин D,
- кальций
- фосфор.
Эти вещества работают в тандеме – принимать их по одному нерационально. Главный источник – рыба, молочные продукты, яйца. Также в рацион стоит добавить ягоды и гранаты. Исследования показывают, что они снижают риск возникновения артритов³. Подсолнечное мало нужно чередовать с оливковым. Вещества из оливкового масла защищают хондроциты (важные клетки в суставном аппарате) от разрушения. На десерт можно выбрать желе. Кроме того, что оно вкусное, в нем содержится желатин.
Эта субстанция поддерживает выработку коллагена для эластичности соединительной ткани. Здоровье коленей нуждается в постоянной поддержке. Если не пренебрегать профилактикой и балансировать нагрузку на суставы, можно продлить их молодость. А при сложных деформациях и регулярных болях могут помочь в Ладистен Клиник.
Источники
- Баринов А.С., Воробьев А.А., Зайцев С.С., and Царьков П.С.. «Косметические аспекты оперативной коррекции диспластических варусных деформаций нижних конечностей» Современные технологии в медицине, no. 4, 2010, pp. 57-60.
- Genu Valgum, Дэниэл Хэтч, Журнал Оrthobullets от 15.09.2008
- Александров Юрий Михайлович, Алекберов Джабраил Алекбер Оглы, and Дьячков Константин Александрович. «Рентгено Морфологические особенности длинных костей и перестройка их структуры при устранении деформации коленных суставов у детей с последствиями гематогенного остеомиелита» Вестник хирургии имени И.И. Грекова, vol. 173, no. 2, 2014, pp. 61-65.
- Bioavailable constituents/metabolites of pomegranate (Punica granatum L) preferentially inhibit COX2 activity ex vivo and IL-1beta-induced PGE2 production in human chondrocytes in vitro
Что такое плоскостопие?
Продольное плоскостопие – одно из наиболее частых деформаций стопы. Название этой патологии указывает на те анатомические изменения, которые происходят в стопе. Плоскостопие проявляется деформацией продольного свода в виде его распластывания. При этом пятка наклоняется внутрь (поворачивается наружу), вместо того, чтобы располагаться строго вертикально. Заметным становится и выступающая внутренняя таранная, что возникает из-за изменения оси – вальгусная деформация стопы. В связи с возникшим неправильным положением заднего отдела стопы может быть подвержен патологическим изменениям и выше расположенный голеностопный сустав.
Здоровая стопа имеет два свода, которые нас несут, защищают и амортизируют толчки. Это продольный и расположенный спереди поперечный свод. Благодаря существованию этих сводов возникает типичный отпечаток стопы. Средняя, внутренняя часть стопы при нагрузке остается приподнятой. Если продольный свод стопы отсутствует и стопа касается пола всей своей поверхностью, мы говорим о продольном плоскостопии. Для того, чтобы стопа касалась пола всей своей поверхностью, она должна претерпеть изменения собственной оси. Становятся заметны отклонения голени кнаружи, внутренняя часть стопы заметно выпирает внутрь, пятка во всех случаях типично занимает Х-образную позицию по отношению к оси ноги.
Способы терапии
Варусная деформация у маленьких детей эффективно лечится, так как до семилетнего возраста кости стопы еще недостаточно сформированы. Коррекция включает различные процедуры. Основными из них являются следующие терапевтические моменты:
- ортопедическая обувь;
- массаж;
- лечебная гимнастика;
- физиотерапия.
Лечение варусной патологии не обходится без использования специальной обуви. Ботинки можно купить в специализированном ортопедическом салоне или изготовить на заказ по индивидуальным меркам. Но предварительно нужно обязательно проконсультироваться с ортопедом. Неправильно выбранная обувь приведет к ухудшению состояния из-за усиления деформации.
К специализированным ботинкам предъявляются определенные требования:
- шьется вещь по специальной колодке для варусной стопы;
- стелька подбирается индивидуально;
- супинатор отсутствует;
- задник у обуви должен быть высокий и плотный.
Правильно подобранные ботинки не позволяют стопе опираться на внешний край и вынуждают перераспределять вес тела на всю ступню.
Чтобы избавиться от болезни, необходимо регулярно делать специальные упражнения, направленные на укрепление мышц ступни. Гимнастика включает следующие движения:
- вращения внутрь/наружу;
- ходьба на пятках и носочках;
- катание по полу мячика или гимнастической палки;
- сгибания/разгибания стопы;
- приседания с опорой на всю ступню;
- подъем и спуск по шведской стенке.
Рассмотренные упражнения следует выполнять ежедневно, лучше несколько раз в день. Зарядка позволит постепенно восстановить физиологическую форму ступни.
Физиолечение является дополнительным способом коррекции варуса. Наиболее эффективны при этом недуге парафиновые и грязевые аппликации на подошвы, магнитотерапия, электрофорез с раствором йодида калия, электростимуляция мышц стопы и голени. Процедуры повышают тонус тканей и укрепляют связки и мышцы дистальных отделов нижних конечностей.
Благодаря рассмотренным процедурам, большинство из которых можно проводить дома, добиваются постепенного уменьшения варусной деформации. При начале лечения на ранних стадиях возможно полное выздоровление.
Клиническая картина
Основным признаком заболевания является нарастающая варусная деформация большеберцовой кости с легкой контркомпенсацией мыщелков бедра («положение штыка») и рекурвацией колена. Выделяют инфантильную (возникает на 2—3-м году жизни) и юношескую (возникает в 6— 13 лет) формы Б. б. При инфантильной форме поражение обычно двустороннее, при юношеской, как правило, одностороннее. При двустороннем процессе деформация более выражена слева. Вершина деформации находится в области наружного мыщелка большеберцовой кости. Движения в коленном суставе — в полном объеме. В дальнейшем увеличивается разболтанность связочного аппарата, ротация голени кнутри, пронация стопы. Увеличение деформации прекращается с окончанием роста.
Фотогалерея работ
Женщина 27 лет. Варусная деформация голеней.
Мужчина 21 года. Варусная (истинная О-образная) деформация голеней, низкий рост. Выполнили угловую коррекцию, медиализацию и удлинили голени на 4 см (смотрите подробный дневник пациента).
Женщина 27 лет. Варусная (истинная О-образная) деформация голеней.
Женщина 32 лет. Истинная О-образная кривизна ног.
Женщина 19 лет. Истинная О-образная кривизна ног.
Женщина 19 лет. Истинная О-оброазная кривизна ног с эстетически неблагоприятным распределением мягких тканей на голени. Выполнили коррекцию с медиализацией.
Женщина 24 лет. Истинная О-образная кривизна голеней.
Мужчина 20 лет. Истинная О-образаня кривизна голеней. Исправили кривизну и удлинили голени на 9 см.
Женщина 21 года. Истинная О-образная кривизна ног.
Мужчина 26 лет. Варусная деформация голеней + подвывих малоберцовой кости. Выполнили коррекцию деформации + удлинение голеней 2 см + низведение головки малоберцовой кости.
Женщина 36 лет. Истинная О-образная кривизна ног с эстетически неблагоприятным распределением мягких тканей. Коррекция кривизны + медиализация.
Женщина 29 лет. Истинная О-образная кривизна.
Женщина 21 года. Истинная О-образная кривизна голеней.
Мужчина 26 лет. Истинная О-образная кривизна ног.
Женщина 19 лет. Истинная О-образная кривизна ног. Выполнили угловую коррекцию + медиализацию + удлинение голеней на 3 см.
Женщина 28 лет. Ложная кривизна ног. Выполнили остеотомию с медиализацией и низведение головок малоберцовых костей для уменьшения объема наружного контура.
Пациентка 14 лет с варусной деформацией бедра и голени (полный рецидив после операции в США). Выполнили остеотомии бедер и голеней+удлинили ноги на 12 см
Пациентка 24 лет. Варусная деформация голеней. Выполнили остеотомию с низведением головок малоберцовых костей.
Женщина 28 лет. Истинная О-образная кривизна ног. Выполнили поперечную остеотомию с ротацией и медиализацией.
Женщина 34 года. Истинная О-образная кривизна. Выполнили остеотомию с ротацией и медиализацией.
Мужчина 24 лет. Истинная О-образная кривизна. Выполнили остеотомию с ротацией.
Женщина 32 лет. Истинная О-образная кривизна. Выполнили гиперкоррекцию (О в Х) по желанию пациентки.
Женщина 34 лет. Истинная О-образная кривизна.
Женщина 35 лет. Истинная О-образная кривизна+ротация голеней. Выполнили коррекцию О-образной кривизны и устранили ротационное смещение.
Колени Varus – когда обратиться к врачу?
При рождении у всех детей слегка варусные колени, так как ноги сложены друг над другом в очень ограниченном пространстве. Практически все случаи легкого варуса ног подвергаются спонтанной коррекции, даже если это состояние длится до 2 лет. Заболевание поражает детей, как правило, после трехлетнего возраста. Дефект особенно усугубляется в период интенсивного роста и обычно двусторонний. Иногда заболевание поражает также пожилых женщин и указывает на запущенную дегенерацию коленных суставов.
Чтобы поставить правильный диагноз, врач-ортопед спрашивает:
- история семьи
- питание
- травмы при родах.
Основным тестом для постановки диагноза является рентген, который может показать искажения или повреждения костей. Если в семейном анамнезе были варусные или вальгусные колени, это состояние может быть генетическим.
Лечебная физкультура для плоско-вальгусной стопы
Гимнастические занятия при деформации плоско-вальгусного типа позволят укрепить мышцы и костно-связочные группы голени и стопы, сформировать поддерживающий тонус продольного свода и скорректировать общее неправильное положение. Рассматриваемая ниже методика лечебных занятий предусматривает организацию следующих задач:
- лечение положением;
- массаж;
- физические упражнения.
Лечение положением при ярко выраженной деформации свода стопы предусматривает придание ему более высокого положения. Для этого рекомендуются специальные ортопедические набойки на обувь с внутренней стороны подошвы высотой 2-5 мм, с уплощением к наружной стороне.
https://youtube.com/watch?v=V_OKQa-c-PA
Будет правильным, если сочетать корригирующую обувь с обычными ботинками или туфлями, однако не следует ходить в мягкой или валяной обуви.
Массаж предназначен для улучшения супинаторных функций передних, внутренних групп пальцев ног, мышц голени и стоп. Наружные части опорных органов также нужно массажировать. Массажист производит растирающие, поглаживающие, вибрационные действия.
Физические упражнения необходимо выполнять плавно, медленно, следуя указаниям инструктора:
- Исходное положение – лежа на спине. Инструктор производит правой рукой сгибание и разгибание правой стопы, фиксируя жесткое положение в левом голеностопном суставе.
- Не меняя исходного положения, пациент самостоятельно плотно сводит и разводит ступни ног, делая это так, чтобы они касались друг друга.
- Пациент лежит на спине. Массажист правой рукой производит вращательно-поступательное движение правой стопы вправо/влево, придерживая левую голень в нижней ее трети. Аналогичная гимнастическая операция проводится с другой ногой.
- Когда в положении стоя или при ходьбе у пациента наблюдается отклонение переднего отдела стопы наружу, необходимо выполнить гимнастическую гиперкоррекцию. Инструктор ЛФК левой рукой жестко фиксирует левый голеностоп, а правой рукой охватывает передний отдел левой стопы таким образом, чтобы желоб ладони был снаружи, а пальцы находились на тыльной стороне. Цель — перевести передний отдел стопы вовнутрь.
Кроме упражнений с инструктором, можно самостоятельно производить активные движения. Например, сидя на стуле поднимать с пола пальцами ног мелкие предметы – карандаши, ручки и т. д.