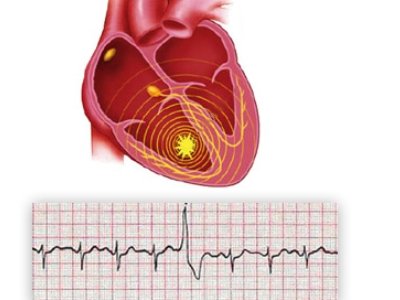
Предсердная экстрасистолия
Содержание:
- Диагностика
- Терапевтическое воздействие
- НАРУШЕНИЯ ОБРАЗОВАНИЯ ИМПУЛЬСА (С УКАЗАНИЕМ РУБРИК ПО МКБ 10-ГО ПЕРЕСМОТРА)
- ГЛАВА 18.НАРУШЕНИЯ РИТМА И ПРОВОДИМОСТИ СЕРДЦА
- Фибрилляция предсердий мкб 10
- Причины
- Программа диагностики
- Действующие вещества, относящиеся к коду I47.1
- Последствия и осложнения
- Сердце тиреотоксическое — описание, причины, симптомы (признаки), диагностика, лечение.
- 1.5. Классификация
- Программа лечения
Диагностика
Молодым здоровым пациентам, не имеющих симптомов сопутствующих симптомов, лабораторные тесты обычно не нужны.
В зависимости от истории болезни и основных болезней могут потребоваться следующие диагностические меры:
- Получение уровни электролита в сыворотке, в частности уровни калия; врачом может быть рассмотрена возможность контроля уровня магния, особенно у больных с низким уровнем калия
- Для отдельных пациентов может назначаться анализ на наличие запрещённых препаратов
- Для больных, принимающих лекарства с известными проаритмическими эффектами (например, дигоксин, теофиллин), может быть эффективным определение уровня лекарственного средства.
Эхокардиография
Эхокардиография эффективна не только для оценки фракции выброса, которая важна для определения прогноза, а также для выявления болезни клапанов или желудочковой гипертрофии.
Электрокардиография
Электрокардиография (ЭКГ) позволяет характеризовать желудочковую экстрасистолию и определять причину расстройства. В дополнение к стандартной ЭКГ с 12 отведениями 2-минутная ритм-полоска может помочь в определении частоты эктопии и захвата редких преждевременных сокращений желудочков. Выводы могут включать следующее:
- Гипертрофия левого желудочка
- Активная ишемия сердца (депрессия сегмента ST или повышение или инверсия T-волны)
- У больных с предыдущими волнами MI-Q или потерей R-волн блок пучка ветвей Гиса
- Электролитные аномалии (гиперактивные Т-волны, удлинение QT)
- Эффекты на медикаменты (расширение QRS, удлинение QT)
На ЭКГ сокращения могут быть преждевременными по отношению к следующему ожидаемому ритму основного ритма. Пауза после преждевременного удара обычно является полностью компенсирующей. Интервал R-R, окружающий преждевременный ритм, равен удвоенному базовому интервалу R-R, показывая, что эктопический удар не сбросил синусовый узел. Желудочковая экстрасистолия может появляться в виде бигеминии, тригеминии или квадригеминии (т. е. может проявляться каждый удар, каждый третий ритм или каждый четвертый удар). Преждевременные сокращения желудочков с идентичной морфологией на трассировке называются мономорфными или унифокальными. Экстрасистолии, демонстрирующие две или более различные морфологии, называются многообразными, плеоморфными или полиморфными.
ЭКГ показывает частые, унифокальные желудочковые экстрасистолы с фиксированным интервалом между эктопическим ритмом и предыдущим сокращением. Они приводят к полной компенсационной паузе; интервал между двумя синусовыми биениями, окружающими ПВХ, в два раза превышает нормальный интервал R-R. Это открытие указывает на то, что синусовый узел продолжает шагать в своем нормальном ритме, несмотря на экстрасистолы, который не может сбросить синусовый узел.
На этой ЭКГ экстрасистолы встречаются вблизи пика волны T предыдущего удара. Эти сокращения предрасполагают пациента к желудочковой тахикардии или фибрилляции. Эта картина R-на-T часто встречается у пациентов с острым инфарктом миокарда или длительными интервалами Q-T.
Терапевтическое воздействие
Излечивать терапевтическим методом предпочтительнее начальные стадии болезни, а также ее незапущенные стадии.

Терапевтический метод подразумевает комплексное воздействие:
- нормализацию процессов работы и отдыха, их грамотное чередование с исключением чрезмерного переутомления;
- повышение качества ночного сна;
- переход к более правильной и здоровой жизни с полным исключением неправильных и нездоровых привычек, отрицательно воздействующих на здоровье: курения, приема алкоголя;
- составление наиболее рационального меню;
- отличное средство, помогающее быстро восстановить душевное равновесие, – это избегать любых стрессовых ситуаций, что дает возможность нормально функционировать сердечной системе без ее перегрузок и срывов.
Сочетание здорового сна, качественного отдыха и отказа от вредных привычек стабилизирует работу сердца, исключает возникновение нервных ситуаций и переживания, что исключительно положительно сказывается и на общем состоянии больного, и на работе сердечной мышцы.
НАРУШЕНИЯ ОБРАЗОВАНИЯ ИМПУЛЬСА (С УКАЗАНИЕМ РУБРИК ПО МКБ 10-ГО ПЕРЕСМОТРА)
I49.8 — нарушения синусового ритма:
синусовая тахикардия (более 90 комплексов в минуту);
Первым приводят порок с большей выраженностью соответствующих клинико-гемодинамических признаков.
- синусовая брадикардия (менее 60 комплексов в минуту);
- синусовая аритмия.
I45.5 — остановка (отказ) синусного узла
I49.8 — выскальзывающие комплексы и ритмы:
предсердные:
-
- медленные;
- ускоренные;
из AV-соединения:
-
- медленные;
- ускоренные;
желудочковые:
-
- медленные;
- ускоренные.
I45.8 — AV-диссоциации
I49.8 — миграция наджелудочкового водителя ритма.
Экстрасистолия (согласно МКБ-10 — преждевременная деполяризация):
I49.1 — предсердная;
I49.2 — предсердно-желудочковая (AV);
I49.3 — желудочковая;
- одиночная (до 30 эктопических комплексов в час);
- частая (30 и более эктопических комплексов в час);
- аллоритмия (би-, три -, квадригеминия);
- полиморфная;
- парная;
- ранняя (R на Т).
I47.1 — тахикардии:
реципрокные:
-
- хронические;
- пароксизмальные;
очаговые (эктопические):
-
- хронические;
- пароксизмальные.
Наджелудочковые тахикардии:
- сино-предсердная (синоатриальная);
- предсердная (атриальная);
- предсердно-желудочковая (AV);
- узловая:
-
- обычного типа;
- необычного типа;
с дополнительными путями проведения:
-
- ортодромная;
- антидромная.
Желудочковые тахикардии:
I47.2 — нестойкая (от 3 желудочковых комплексов до 30 с):
-
- мономорфная;
- полиморфная;
I47.2 — стойкая (более 30 с):
-
- мономорфная;
- полиморфная;
I47.0 — постоянно-возвратная:
-
- мономорфная;
- полиморфная.
I48 — фибрилляция и трепетание предсердий:
впервые возникший пароксизм:
-
- брадисистолический вариант (частота желудочковых сокращений менее 60 уд./мин);
- тахисистолический вариант (частота желудочковых сокращений более 90 уд./мин);
пароксизмальная (ритм восстанавливается самостоятельно в пределах 48 ч):
-
- брадисистолический вариант (частота желудочковых сокращений менее 60 уд./мин);
- тахисистолический вариант (частота желудочковых сокращений более 90 уд./мин);
персистирующая (когда для восстановления синусового ритма необходимо вмешательство):
-
- брадисистолический вариант (частота желудочковых сокращений менее 60 уд./мин);
- тахисистолический вариант (частота желудочковых сокращений более 90 уд./мин);
постоянная (когда синусовый ритм восстановить невозможно или нецелесообразно):
-
- брадисистолический вариант (частота желудочковых сокращений менее 60 уд./мин);
- тахисистолический вариант (частота желудочковых сокращений более 90 уд./мин).
I49.0 — фибрилляция и трепетание желудочков
I45.5 — нарушения проведения импульса:
- синоаурикулярные блокады;
- AV-блокады:
-
- I44.0 — I степени;
- I44.1 — II степени:
— I типа;— II типа
внутрижелудочковые блокады
Однопучковые блокады:
- I45.0 — блокада правой ножки пучка Гиса;
- I44.4 — блокада передней ветви левой ножки пучка Гиса;
- I44.5 — блокада задней ветви левой ножки пучка Гиса:
-
- постоянная;
- преходящая.
I45.2 Двухпучковые блокады:
- блокада левой ножки пучка Гиса;
- блокада правой ножки пучка Гиса и передневерхнего разветвления левой ножки пучка Гиса;
- блокада правой ножки пучка Гиса и задненижнего разветвления левой ножки пучка Гиса.
I45.3 Трехпучковые блокады
ГЛАВА 18.НАРУШЕНИЯ РИТМА И ПРОВОДИМОСТИ СЕРДЦА
НАДЖЕЛУДОЧКОВАЯ ЭКСТРАСИСТОЛИЯ
ОПРЕДЕЛЕНИЕ
Наджелудочковая экстрасистола — преждевременное по отношению к основному ритму (обычно синусовому) возбуждение и сокращение сердца, обусловленное электрическим импульсом, возникающим выше уровня разветвления пучка Гиса (т.е. в предсердиях, АВ-узле, стволе пучка Гиса). Повторяющиеся наджелудочковые экстрасистолы носят название наджелудочковой экстрасистолии.
ЭПИДЕМИОЛОГИЯ
Частота выявления наджелудочковой экстрасистолии у здоровых людей в течение суток составляет от 43 до 91-100% и несколько увеличивается с возрастом; частая наджелудочковая экстрасистолия (более 30 в час) встречается лишь у 2-5% здоровых людей.
ПРОФИЛАКТИКА
Профилактика главным образом вторичная, состоит в устранении внесердечных причин и лечении заболеваний сердца, которые ведут к наджелудочковой экстрасистолии.
СКРИНИНГ
Активное выявление наджелудочковой экстрасистолии проводят у больных с потенциально высокой её значимостью либо при наличии типичных жалоб с помощью ЭКГ и холтеровского мониторирования ЭКГ в течение суток.
КЛАССИФИКАЦИЯ
Прогностической классификации наджелудочковой экстрасистолии не существует. Наджелудочковую экстрасистолию можно классифицировать:
• по частоте возникновения: частая (более 30 в час, т.е. более 720 в сутки) и редкая (менее 30 в час);
• по регулярности возникновения: бигеминия (преждевременным является каждый 2-й импульс), тригеминия (каждый 3-й), квадригеминия (каждый 4-й); в целом эти формы наджелудочковой экстрасистолии носят название аллоритмии;
• по количеству возникающих подряд экстрасистол: парная наджелудочковая экстрасистолия или куплеты (две наджелудочковые экстрасистолы подряд), триплеты (три наджелудочковые экстрасистолы подряд), при этом последние расцениваются как эпизоды неустойчивой наджелудочковой тахикардии;
Для продолжения работы требуется регистрация.
Фибрилляция предсердий мкб 10
Опубликовано 09.09.2014
Мерцательная аритмия или фибрилляция предсердий мкб 10 — это наиболее распространенный тип аритмии. Например, в США ей страдает приблизительно 2.2 млн человек. Они часто испытывают недомогания в виде усталости, недостатка энергии, головокружений, одышки и учащенного сердцебиения.
В чем опасность фибрилляции предсердий мкб 10?
Многие люди долгое время живут с фибрилляцией предсердий и не чувствуют особого дискомфорта. Однако, они даже не подозревают, что нестабильность кровяной системы ведет к образованию сгустка крови, который при попадании в мозг вызывает инсульт.
Кроме того, сгусток может попасть в другие части организма (почки, легкие, кишечник) и спровоцировать различного рода отклонения.
Фибрилляция предсердий, код по мкб 10 (I48) снижает способность сердца перекачивать кровь на 25%. Вдобавок, это может привести к сердечной недостаточности и скачкам пульса.
Как выявить мерцательную аритмию?
Для диагностики специалисты используют 4 основных метода:
- Электрокардиограмма.
- Холтеровский монитор.
- Портативный монитор, передающий необходимые и жизненно важные данные о состоянии пациента.
- Эхокардиография
Эти устройства помогают врачам узнать, есть ли у вас проблемы с сердцем, как долго они длятся и какова их причина.
Существует еще так называемая персистирующая форма фибрилляции предсердий. нужно знать, что она означает.
Лечение фибрилляции предсердий
Специалисты подбирают вариант лечения, основываясь на результатах обследования, но чаще всего пациенту следует пройти 4 важных этапа:
- Восстановить нормальный сердечный ритм.
- Стабилизировать и контролировать частоту сердечных сокращений.
- Предотвратить образование тромбов.
- Снизить риск инсульта.
Причины
Желудочковая экстрасистолия отражают активацию желудочков от участка ниже атриовентрикулярного узла. Потенциальные механизмы для возникновения преждевременного сокращения желудочка – это механизм re-entry, триггерная активность и усиленный автоматизм.
Механизм re-entry возникает, когда присутствует область одностороннего блока в волокнах Пуркинье и вторая область медленной проводимости. Это состояние часто наблюдается у больных с сердечной недостаточностью, которая создает области дифференциальной проводимости и восстановления из-за миокардиального рубцевания или ишемии. При активации желудочка область медленной проводимости активирует заблокированную часть системы после того, как остальная часть желудочка восстановилась, что привело к дополнительному импульсу. Механизм re-entry может производить одиночные эктопические удары или может вызвать пароксизмальную тахикардию.
Триггерная активность считается обусловленной деполяризацией, вызванной предыдущим потенциалом действия. Они часто наблюдаются у больных, имеющих желудочковые аритмии, в результате токсичности дигоксина и реперфузионной терапии после инфаркта миокарда.
Усиленный автоматизм предполагает эктопический фокус клеток синусового узла в желудочке, который имеет потенциал для преждевременного импульса. Основной ритм сердца поднимает эти клетки до порога, что ускоряет эктопический ритм. Этот процесс является основным механизмом аритмий из-за повышенного уровня катехоламинов и недостатка электролитов, особенно гиперкалиемии.
Желудочковая эктопия, связанная со структурно нормальным сердцем, наиболее часто встречается у правого желудочкового оттока под легочным клапаном. Механизм обладает усиленным автоматизмом по сравнению с инициированной деятельностью. Подобные аритмии часто происходят вследствие физических упражнений, приемом изопротеренола (в лаборатории электрофизиологии), фазой выздоровления или гормональными изменениями у женщин (беременность, менструация, менопауза).
Характерной кардиограммой ЭКГ для таких аритмий является широкая, высокая R-волна в нижних проходах с левой структурой блока ветвей пучка Гиса в отведении V1. Если источником является отвод левого желудочка, в V1 имеется правый блок пучок-ветвь. Бета-блокаторная терапия – это лечение первой линии для больных с указанными симптомами.
Факторы, повышающие риск возникновения желудочковой экстрасистолии:
- мужской пол,
- преклонный возраст,
- гипертония,
- ишемическая болезнь сердца,
- блокада ветвей пучка Гиса на ЭКГ,
- гипомагниемия
- гипокалиемия.
Программа диагностики
Обследование больных с экстрасистолической аритмией и парасистолией должно включать методы, которые обеспечивают диагностику нарушения сердечного ритма, определение его клинического и прогностического значения, выбор адекватного лечения и оценку его эффективности.
Обязательные исследования:
1. Сбор жалоб и анамнеза: при опрашивании больного выясняют такую информацию:
- субъективные проявления аритмии (сердцебиение, перебои в работе сердца, толчки или замирание сердца, дискомфорт в груди, ощущение недостатка воздуха, одышка, головокружение, синкопальные состояния), давность возникновения нарушения ритма;
- наличие факторов, которые провоцируют аритмию (физическая нагрузка, психоэмоциональный стресс, определенное время суток, положение тела, прием пищи, алкоголь, курение);
- перенесенные в последнее время заболевания;
- наличие фоновой кардиальной патологии;
- предыдущий прием антиаритмических препаратов (какие именно, их разовые и суточные дозы, продолжительность приема, эффективность, побочные эффекты).
2. Клиническое обследование: выявление аритмии при аускультации сердца или при пальпации пульса. Наличие или отсутствие клинических признаков органического поражения сердца, измерение АД.
3. Лабораторные методы исследования: общие анализы крови и мочи, определение электролитного баланса плазмы крови, уровня общего ХС, ТГ.
4. Инструментальные методы исследования: ЭКГ в 12 отведениях, ритмография, суточный мониторинг ЭКГ, пробы с физической нагрузкой (проба Мастера, степ-тест, ВЭМ, тредмил), эхоКГ.
Дополнительные исследования:
- Проведение проб с целью провоцирования возникновения экстрасистолической аритмии или уточнение ее характера (ортоклиностатическая, фармакологические пробы с атропином, пропранололом, изопреналином, добутамином).
- Определение уровня гормонов щитовидной железы, адреналина, ацетилхолина, МАО, холинэстеразы, показателей кислотно-основного баланса.
- Регистрация ППЖ.
- Чреспищеводная электрография.
- Эндокардиальное ЭФИ.
- Коронаровентрикулография.
Действующие вещества, относящиеся к коду I47.1
Ниже приведён список действующих веществ, относящихся
к коду I47.1 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Аденозин
Фармакологические группы: Антиаритмические препараты, Регенеранты и репаранты
-
Аймалин
Фармакологическая группа: Антиаритмические препараты
-
Альпренолол
Фармакологическая группа: Бета-адреноблокаторы
-
Амиодарон
Фармакологическая группа: Антиаритмические препараты
-
Атенолол
Фармакологическая группа: Бета-адреноблокаторы
-
Ацебутолол
Фармакологическая группа: Бета-адреноблокаторы
-
Бепридил
Фармакологическая группа: Блокаторы кальциевых каналов
-
Боярышника листьев и цветков экстракт
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Боярышника цветки
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Бретилия тозилат
Фармакологические группы: Антиаритмические препараты, Симпатолитики
-
Верапамил
Фармакологическая группа: Блокаторы кальциевых каналов
-
Винкамин
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Вазодилататоры, Корректоры нарушений мозгового кровообращения
-
Галлопамил
Фармакологическая группа: Блокаторы кальциевых каналов
-
Дигитоксин
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Дигоксин
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Дизопирамид
Фармакологическая группа: Антиаритмические препараты
-
Дилтиазем
Фармакологическая группа: Блокаторы кальциевых каналов
-
Ланатозид Ц
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Ландыша листьев гликозид
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Лаппаконитина гидробромид
Фармакологическая группа: Антиаритмические препараты
-
Метипранолол
Фармакологическая группа: Бета-адреноблокаторы
-
Метопролол
Фармакологическая группа: Бета-адреноблокаторы
-
Морацизин
Фармакологическая группа: Антиаритмические препараты
-
Надолол
Фармакологическая группа: Бета-адреноблокаторы
-
Нитрофенилдиэтиламинопентилбензамид
Фармакологическая группа: Антиаритмические препараты
-
Оуабаин
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Пиндолол
Фармакологическая группа: Бета-адреноблокаторы
-
Прокаинамид
Фармакологическая группа: Антиаритмические препараты
-
Пропафенон
Фармакологическая группа: Антиаритмические препараты
-
Пропранолол
Фармакологическая группа: Бета-адреноблокаторы
-
Соталол
Фармакологические группы: Антиаритмические препараты, Бета-адреноблокаторы
-
Строфантин-К
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Трифосаденин
Фармакологическая группа: Прочие метаболики
-
Уабаин
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Фендилин
Фармакологическая группа: Блокаторы кальциевых каналов
-
Фенобарбитал + Этилбромизовалерианат + Мятное масло + Хмелевое масло
Фармакологическая группа: Седативные средства в комбинации с другими препаратами
-
Хинидин
Фармакологическая группа: Антиаритмические препараты
-
Эсатенолол
Фармакологическая группа: Бета-адреноблокаторы
-
Эсмолол
Фармакологическая группа: Бета-адреноблокаторы
-
Этацизин
Фармакологическая группа: Антиаритмические препараты
-
Диэтиламинопропионилэтоксикарбониламинофенотиазин
Фармакологическая группа: Антиаритмические препараты
-
Фенобарбитал + Этилбромизовалерианат
Фармакологическая группа: Седативные средства в комбинации с другими препаратами
Последствия и осложнения
При своевременном выявлении патологии, адекватной терапии и изменении образа жизни прогноз суправентрикулярной экстрасистолии благоприятный. Если у пациента нет сопутствующих недугов, смерть от экстрасистолии наступить не может. Но при игнорировании клинической картины и при отказе от лечения возможно развитие следующих осложнений – ишемическая болезнь сердца, мерцательная аритмия и другие опасные для жизни заболевания.
Важно! Несмотря на то что наджелудочковая экстрасистола, как самостоятельная патология, не представляет угрозы, консультация с врачом должна быть обязательной. LiveJournal
LiveJournal
Сердце тиреотоксическое — описание, причины, симптомы (признаки), диагностика, лечение.
Краткое описание
Тиреотоксическое сердце — клинический синдром поражения миокарда вследствие прямого или опосредованного воздействия избыточного количества гормонов щитовидной железы.
Причины
Этиология и патогенез • Гипертироксин — и трийодтиронинемия • Разобщение окислительного фосфорилирования в миокарде • Снижение образования АТФ и креатининфосфата • Компенсаторное усиление гликолиза и распада белков, снижение синтеза белка и гликогена в кардиомиоцитах • Снижение концентрации ионов калия и пороговой возбудимости кардиомиоцитов, создающее условия для мерцания предсердий.
Симптомы (признаки)
Клиническая картина • Синусовая тахикардия — наблюдают в 99% случаев токсического зоба • Мерцательная аритмия (у 10–20% больных), особенно её пароксизмальная форма, — может быть единственным симптомом токсического зоба • Систолическая артериальная гипертензия • Кардиомегалия • Сердечная недостаточность (15–25% случаев) • Стенокардия (относительная коронарная недостаточность вследствие повышенной потребности миокарда в кислороде).
Диагностика
Лабораторные исследования • Повышенное содержание йода, связанного с белками сыворотки крови • Повышенное накопление йода в щитовидной железе.
Дифференциальная диагностика • ИБС • Миокардит • Ревматические пороки сердца • Туберкулёзная интоксикация.
1.5. Классификация
ЖЭ разделяются в зависимости от локализации на правожелудочковые (наиболее часто у детей из выводного отдела) и левожелудочковые (из выводного отдела, передней или задней ветви левой ножки пучка Гиса). По данным литературы, желудочковая экстрасистолия из левого желудочка часто имеет доброкачественное течение, разрешаясь спонтанно с возрастом. ЖЭ из выходного тракта правого желудочка у детей обычно тоже благоприятна, однако ЖЭ данной локализации может быть проявлением аритмогенной дисплазии правого желудочка (АДПЖ) ,.
По морфологии выделяют мономорфные ЖЭ (одна морфология желудочкового комплекса) и полиморфные (более одной морфологии желудочкового комплекса). По плотности экстрасистолии — одиночные ЖЭ и спаренные (парные). По периодичности — спорадические и регулярные (аллоритмии). По времени возникновения и степени преждевременности — ранние, поздние и интерполированные. С учётом циркадной представленности ЖЭ классифицируют на дневную, ночную и смешанную.
По частоте возникновения ЖЭ разделяются следующим образом — менее 30 в час, 30–100 в час, 100–600 в час, \>600 в час (или до 5 в минуту, 5–10 в минуту, \>10 в минуту; или до 15 000 за 24 часа, \>15 000 за 24 часа). ЖЭ с частотой возникновения более 5 в минуту (по данным электрокардиографии ) или более 300 в час по данным СМЭКГ считается частой.
По среднесуточной представленности — «плотности» аритмии — частой считается ЖЭ, составляющая более 10% от общего количества кардиоциклов за сутки .
С точки зрения оценки вероятности развития вторичных аритмогенных изменений в миокарде у детей принято считать ЖЭ с частотой регистрации по данным СМЭКГ более 15 000 за сутки .
Одной из наиболее известных классификаций желудочковых аритмий является классификация B. Lown и M. Wolf (1971) (таблица 1).
Таблица 1 — Классификация желудочковой экстрасистолии по Лауну–Вольфу
| Градация | Характеристика ЖЭ |
|---|---|
| ЖЭ отсутствуют | |
| I | Мономорфные или монотопные ЖЭ (менее 30 в час) |
| II | Мономорфные или монотопные ЖЭ (более 30 в час) |
| III | Полиморфные или политопные |
| IVA | Парные |
| IVB | Пробежки желудочковой тахикардии (3 ЖЭ подряд и более) |
| V | Ранние (с феноменом R на Т) |
Однако в многочисленных исследованиях было показано, что для оценки прогностической значимости ЖЭ имеет значение не столько высокая градация ЖЭ, сколько характер основного заболевания и наличие органического поражения сердца, которые определяют риск внезапной сердечной смерти (ВСС). У пациентов без признаков поражения миокарда с нормальной сократительной функцией левого желудочка экстрасистолия, включая эпизоды неустойчивой желудочковой тахикардии, не влияет на прогноз и не представляет опасности для жизни. По этой причине большее практическое значение придают прогностической классификации желудочковых аритмий, предложенной J.T. Bigger :
Программа лечения
Лечение экстрасистолии зависит от ее клинического и прогностического значения
При лечении экстрасистолии нужно принимать во внимание:. а) наличие или отсутствие структурного заболевания сердца, степень риска жизненно опасных желудочковых аритмий;
а) наличие или отсутствие структурного заболевания сердца, степень риска жизненно опасных желудочковых аритмий;
б) субъективную переносимость аритмии.
Показания для назначения антиаритмических препаратов при экстрасистолической аритмии:
1) значительное увеличение количества экстрасистол на фоне прогрессирующего течения заболевания;
2) частые, политопные, парные, групповые и ранние «R на Т» желудочковые экстрасистолы, которые являются угрожающими относительно перехода в пароксизмальную желудочковую тахикардию и фибрилляцию желудочков;
3) аллоритмия (би-, три-, квадригеминия), короткие приступы предсердной тахикардии, которые сопровождаются СН;
4) экстрасистолическая аритмия, возникающая при заболеваниях, которые способствуют развитию аритмогенных эффектов (пролабирование митрального клапана, синдром удлиненного интервала Q–T и т.п.);
5) возникновение или повышение частоты эстрасистол во время приступов стенокардии или острого ИМ;
6) желудочковые экстрасистолы после прекращения приступа желудочковой тахикардии и фибрилляции желудочков;
7) экстрасистолы, которые возникают на фоне аномальных путей проведения (WPW-синдрома и синдрома Клерка — Леви — Кристеско).
Больные с доброкачественной желудочковой экстрасистолией в специальной антиаритмической терапии не нуждаются, но необходимо динамическое наблюдение, так как у части из них появление экстрасистолии может быть дебютом сердечного заболевания. При экстрасистолии у лиц молодого возраста без структурного поражения сердца антиаритмические препараты обычно не назначают. При субъективной непереносимости экстрасистолии показаны рациональная психотерапия, седативные средства, транквилизаторы или антидепрессанты (фенибут, мебикар, гидазепам, диазепам, медазепам, сульпирид, тиоридазин и др.). Пациентам с заболеваниями внутренних органов и экстрасистолией показано адекватное лечение основного заболевания и/или назначение психотропных средств. Если экстрасистолия возникает на фоне вегетативной дисфункции с признаками симпатоадреналовой активации, показано назначение блокаторов β-адренорецепторов, а при доминировании вагоинсулярных тенденций — М-холинолитиков (атропин, препараты белладонны, ипратропий бромид).
Для лечения клинически выраженной наджелудочковой экстрасистолии у больных со структурным поражением сердца без признаков СН препаратами выбора являются антагонисты кальция (верапамил, дилтиазем), а препаратами резерва — блокаторы β-адренорецепторов (пропранолол, атенолол, метопролол, бизопролол, бетаксолол и т.п.). При отсутствии эффекта указанных антиаритмических препаратов переходят к назначению препаратов I класса или комбинации антиаритмических препаратов с разными механизмами действия. Наиболее апробированы такие комбинации антиаритмических препаратов:
- блокатор β-адренорецепторов + антиаритмические препараты IА класса;
- блокатор β-адренорецепторов + амиодарон;
- амиодарон + дизопирамид или препарат хинидина;
- амиодарон + пропафенон;
- верапамил + препарат IА или IB класса;
- пропафенон + блокатор β-адренорецепторов.
Принципы лечения парасистолии такие же, как и экстрасистолии. Однако чаще отмечают рефрактерность к медикаментозной терапии. Применение антиаритмических препаратов показано при желудочковой парасистолической тахикардии, а также в тех случаях, когда парасистолия сопровождается субъективной симптоматикой. Амиодарон является наиболее эффективным средством лечения парасистолии.
Перечень и объем дополнительных медицинских услуг:
Больные с прогностически неблагоприятными аритмиями, рефрактерными к антиаритмической терапии, с выраженными нарушениями гемодинамики, коронарного кровотока или в сочетании с пароксизмами желудочковой тахикардии и фибрилляции желудочков нуждаются в хирургическом лечении (деструкция эктопического очага, имплантация противотахикардических устройств или использование других подходов).
При наличии сопутствующих заболеваний (ИБС, АГ, поражений щитовидной железы, сахарного диабета или других соматических заболеваний) пациенты нуждаются в их адекватном лечении.