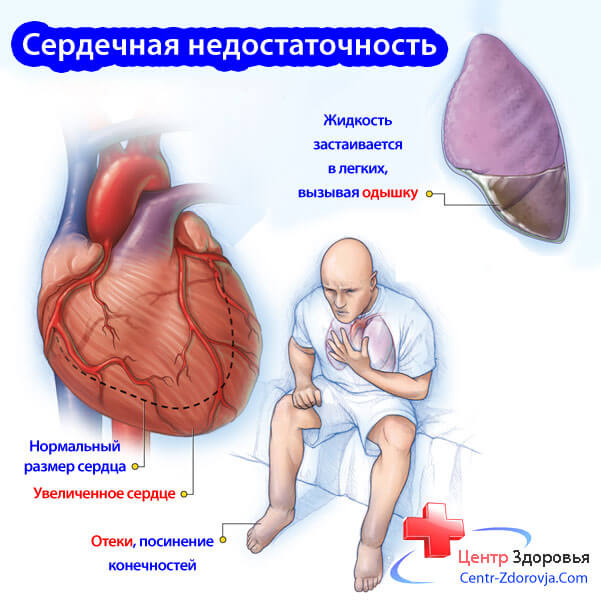
Первичная надпочечниковая недостаточность
Содержание:
- Виды головокружения при различных заболеваниях
- Симптомы Дисфункцим коры надпочечников (адреногенитального синдрома) и беременность:
- Симптомы альдостеромы
- Как лечить аденому надпочечников ?
- Как расшифровать результаты анализов на гормоны коры надпочечников
- Причины болезней надпочечников
- Рейтинг особенно важных витаминов и микроэлементов в менопаузальный период
- Особенности терапевтического подхода у пациенток с неклассическим вариантом дефицита Р450с21
- Опухоли надпочечников – лечение
- Диагностика надпочечниковой недостаточности
- Методы диагностики заболеваний надпочечников
- Лечение надпочечниковой недостаточности
Виды головокружения при различных заболеваниях
Если головокружение вызвано болезнью, то его будут сопровождать соответствующие симптомы того или иного заболевания. Теперь рассмотрим характерные признаки для некоторых болезней, которые могут вызвать у человека приступы вертиго.
Болезни внутреннего уха и воспалительные процессы в нем. Здесь, помимо головокружения, у больного будут присутствовать специфические выделения из ушей и сниженная слуховая чувствительность. Образование серных пробок в ушных проходах — тоже одна из причин кружения головы.
В случае наличия у человека Болезни Меньера приступы головокружения носят довольно сильный и частый характер. К тому же наблюдаются и другие симптомы: слух ухудшается, возникает шум в ухе, появляется рвота или тошнота.
При вестибулярном неврите головокружение обычно усиливается, если человек резко встал или повернул голову.
Кровоизлияние в мозг или инсульт. Одна из самых опасных причин головокружения. Голова у человека начинает кружиться резко, и длится это состояние достаточно долго. Вместе с приступом вертиго появляется слабость, речь нарушается, отсутствует чувствительность в мышцах, нарушается координация и зрение.
Для головокружений при шейном остеохондрозе свойственны усиления во время движения головой. Еще могут наблюдаться неустойчивая походка, потеря ориентации, болевые ощущения в шее.
Такой источник головокружений, как образование опухоли в мозге, характеризуется постепенно нарастающими приступами вертиго, с сильными головными болями и развитием односторонней глухоты.
Постоянный шум в ушах, головокружение и резкая потеря слуха с одной стороны — это симптомы перилимфатической фистулы.
Слабость и тошнота вкупе с головокружением возникают после повреждения позвоночника и черепно-мозговых травм.
Если приступы головокружения усиливаются от того, что человек изменил положение тела, то речь идет о доброкачественном позиционном головокружении.
Базилярная мигрень — голова начинает кружиться задолго до приступа самой мигрени, также присутствует неврологическая симптоматика: тошнота, потемнение в глазах, шум в ушах, рвота.
У некоторых лекарственных препаратов головокружение может возникать, как побочный эффект. Проходит после отмены препарата.
Симптомы Дисфункцим коры надпочечников (адреногенитального синдрома) и беременность:
Адреногенитальный синдром по клиническим признакам разделяют на три формы:
- врожденную,
- препубертатную,
- постпубертатную.
При последней форме нарушение синтеза стероидов длительное время может протекать бессимптомно и компенсироваться за счет гиперплазии надпочечников. Клинические признаки заболевания не проявляются до тех пор, пока какой-либо стрессорный фактор не спровоцирует реализацию скрытой формы нарушения функции коркового вещества надпочечников.
Первые симптомы гиперпродукции андрогенов при постпубертатной форме возникают после завершения процессов окостенения и формирования первичных и вторичных половых признаков.
Для постпубертатной формы АГС характерны следующие клинические признаки: хорошо выраженный женский фенотип; гирсутизм (избыточный рост волос на лице, вокруг сосков, на конечностях); нормальное строение половых органов и молочных желез; нарушения менструальной функции (ановуляция, гипоолигоменорея, аменорея); бесплодие; общая слабость; головные и мышечные боли; снижение работоспособности; артериальная гипотония.
Симптомы альдостеромы
Альдостерома имеет три группы симптомов: сердечнососудистые, нервно-мышечные и почечные. У больных наблюдается повышенное артериальное давление, оно не снижается даже при употреблении гипотензивных препаратов. Нарушается работа сердца, появляются головные боли, развиваются патологии глазного дна. Возможно развитие криза, но это только в том случае, если гормон альдостерона выделяется внезапно и резко. Криз может дать такие осложнения, как коронарная недостаточность или инсульт. Диагностирование может выявить острую потребность организма в ионах калия. Часто пациенты могут изнемогать от жажды, жалуются на обильное выделение мочи, особенно часто это наблюдается ночью. В некоторых случаях возникает судорога, мышечная слабость.
Как лечить аденому надпочечников ?
Негормональную и доброкачественную аденому небольшого размера надо наблюдать не реже 1 раза в год. Врач контролирует размер опухоли по данным КТ без контрастного усиления, кортизол и некоторые другие показатели крови. Если динамики нет, то лечение не нужно. Этот вариант аденомы встречается наиболее часто.
Показания к удалению аденомы
-
1. Размер опухоли более 4 см.
-
2. Установленная гормональная активность опухоли.
Удаление опухоли надпочечников в настоящее время возможно щадящими и малотравматичными методами. Такой подход возможен только в специализированном учреждении, где подобные операции проводятся на потоке. Современное представление о хирургии свидетельствует о том, что хирург мастерски овладевает технологией проведения определенного вида операции в том случае, когда проводит не менее 100 операций в год данного профиля. Именно опыт обеспечивает высокое качество работы хирурга.
Еще несколько лет назад открытый способ операции на надпочечниках был единственным методом оперативного лечения и является и сейчас привычным для многих хирургов. При этом проводится большой разрез 20-30 см, пересекаются мышцы брюшной стенки, грудной стенки и диафрагмы. Высокая травматичность, длительный период реабилитации, ряд осложнений характерны для такого доступа к надпочечнику.
Позже появился лапароскопический метод операции на надпочечниках, являющийся малотравматичным. Доступ осуществляется через брюшную стенку через 2-3 прокола. При этом методе травмируется брюшина, что может приводить к развитию спаек в ней. Кроме того, нагнетается углекислый газ, необходимый для создания пространства с целью формирования доступа к надпочечнику через брюшную полость. Вследствие этого объем грудной полости может уменьшаться за счет поднятия диафрагмы и снижать жизненную емкость легких, что тяжело переносится пациентами с сердечно-сосудистой и легочной патологией. Лапароскопический метод противопоказан тем, у кого были оперативные вмешательства в брюшной полости, и существует риск наличия спаек.
В нашей Клинике применяется третий из существующих доступов — поясничный. Следует отметить, что почки с надпочечниками расположены за брюшиной, поэтому подход к ним со стороны спины — более удобен и менее травматичен. Такой доступ называется ретроперитонеоскопический — забрюшинный. При этой операции не задействована брюшина, практически отсутствует риск повреждения органов в брюшной полости, человек удобно лежит на животе, что исключает проблемы с позвоночным столбом после операции. Зачастую достаточно одного разреза около 2 см, оперируемая зона визуализируется на видеомониторе. Пациенты хорошо переносят такую операцию и могут быть выписаны на 2 день после операции.
Функциональное подразделение нашей клиники — Северо-Западный эндокринологический центр по количеству операций на надпочечниках уже несколько лет занимает первое место в России. В год выполняется более 200 вмешательств, как правило, поясничным доступом. Пребывание в стационаре не превышает 3-4 суток.
Большинство оперативных вмешательств на надпочечниках жителям России проводятся по федеральным квотам (бесплатно для пациента). Желающим и жителям других стран операции могут выполняться платно .
Для того, чтобы лечиться в Клинике, необходимо получить консультацию нашего хирурга — эндокринного отделения. При наличии направления из поликлиники по месту жительства консультация осуществляется бесплатно (по ОМС). Явиться на консультацию пациенту нужно со всеми имеющимися медицинскими обследованиями.
В случае необходимости углубленного обследования врач на консультации может предложить пациенту госпитализацию на 2-4 дня для уточнения диагноза и определения показаний к оперативному лечению. В таком случае обследование проводится в рамках ОМС (бесплатно для пациента). Иногородние пациенты, имеющие вопросы, или для госпитализации могут отправить копию паспорта, полиса ОМС, СНИЛС, результаты обследования по адресу: mail@endoinfo.ru или 6762525@gosmed.ru
Как расшифровать результаты анализов на гормоны коры надпочечников
Причины болезней надпочечников
Патологии в работе надпочечников могут быть вызваны следующими факторами:
- чрезмерная выработка гормона (АКТГ);
- дефицит гормона АКТГ;
- чрезмерная выработка гормонов самими надпочечниками;
- недостаточная выработка гормонов в самих надпочечниках;
- нарушения функции головного мозга;
- наличие новообразований в надпочечнике;
- врожденная патология;
- воспалительные и инфекционные процессы (в том числе хронические);
- нарушения кровообращения в надпочечнике.
Лечение заболевания зависит от того, где именно начался патологический процесс. Врач- эндокринолог выясняет клиническую картину для каждого пациента, что необходимо для выяснения причины недомогания. Но полноценное лечение назначается только после прохождения курса диагностики и сбора всей информации о пациенте.
Первая встреча с врачом-эндокринологом – это возможность для пациента максимально полно озвучить проблему (жалобы, симптомы, причины и т.д.) и возможность для доктора собрать всю необходимую информацию (анамнез, осмотр, измерение роста, веса, давления, проведение фоновых гормональных исследований и функциональных проб).
Диагностика включает в себя:
- УЗИ надпочечников (метод скрининга);
- общеклинические анализы;
- анализ крови и мочи на содержание гормонов и все необходимые гормональные исследования;
- компьютерная томография;
- консультации гинеколога, уролога.
Повторный прием
На повторном приеме доктор составляет план лечения на основании результатов диагностики болезни надпочечников и индивидуальных симптомов заболевания пациента.
В курс лечения могут входить один или несколько методов:
- консервативное лечение;
- гормонально-заместительная терапия (назначение синтетического гормона взамен того, что не вырабатывается надпочечниками);
- хирургическое лечение.
Как правило, лечение направлено на то, чтобы устранить нарушение гормонального фона (при необходимости осуществляется хирургическое удаление пораженного надпочечника) и другие признаки болезни надпочечников. Также возможно назначение специальных программ по снижению веса и нормализации артериального давления, возможны и регулярные посещения кабинета психотерапевта.
Контрольный прием
Если у пациента обнаружены гормонально активные опухоли надпочечников, то ему показано оперативное лечение назначают первое контрольное посещение через полгода, потом каждое следующее – раз в год.
Если у пациента обнаружены гормонально неактивные опухоли, то его наблюдают по индивидуальному плану, как правило 1 раз в полгода или год. Все остальные случаи (синдром Иценко-Кушинга и другие) также индивидуальны, и детальный план консультаций и наблюдения у врача составляется для каждого конкретного пациента.
При хирургическом вмешательстве заболевание излечивается, но сроки индивидуальны. Результаты и сроки лечения зависят от клинической картины заболевания и индивидуально у каждого пациента. Прогноз излечения заболевания также зависит от того, насколько своевременно пациент обратился к врачу и насколько своевременно был поставлен диагноз.
Примерные сроки определяются врачом при составлении плана лечения. Также для пациентов, которым была назначена операция, составляется план индивидуальных посещений и послеоперационного контроля.
В качестве основных мер профилактики болезни надпочечников выступают снижение до минимума стрессовых ситуаций, здоровое питание, спорт (с разрешения и под наблюдением специалистов), прием витамина С (под контролем врача) и т.д. Также желательно регулярно проходить скрининговый осмотр УЗИ надпочечников и 1 раз в год посещать специалиста (эндокринолог, гинеколог и уролог).
В качестве профилактики при хронической форме рекомендуются:
- специальная диета с большим содержание калорий, витаминов и белков;
- отсутствие серьезных физических и психоэмоциональных нагрузок;
- отказ от алкоголя и других вредных привычек;
- особый план приема гормональных препаратов в рамках заместительно-гормональной терапии.
Специалисты клиники крайне не рекомендуют заниматься самолечением и откладывать визит к врачу, поскольку последствия могут быть непоправимыми, или же придется пройти через длительное и крайне неприятное лечение.
Рейтинг особенно важных витаминов и микроэлементов в менопаузальный период
- Витамины группы А
Очень нужный витамин, замедляющий старение. Защищают женские репродуктивные органы от новообразований. Улучшают состояние кожи. Для лучшего усвоения рекомендуется употреблять в комплексе с витамином Е.
Наибольшее содержание в моркови, абрикосах, тыкве, шпинате, цельном молоке, сливочном масле, печени. - Витамин В1 (тиамин, (Thiaminum)
Расслабляет и уравновешивает центральную нервную систему, снижая количество перепадов настроения. Отвечает за стабилизацию психологического состояния, положительно влияет на сердечно-сосудистую систему, защищает мозг от старения.
Наибольшее содержание в пивных дрожжах, пророщенной пшенице, овсяных хлопьях, печени. - Витамин В6 (рибофлавин, (Riboflavinum)
Данный витамин является особенно важным для женщин в возрасте от 45 лет. Он отвечает за создание и продление бодрого настроения, сообщает организму энергию, придает тонус. Помогает вырабатывать гормон эндорфин, отвечающий за здоровый сон и аппетит.
Наибольшее содержание в тунце, говядине, кукурузе, гречневой крупе, картофеле. - Витамин В9 (фолиевая кислота)
Незаменим при борьбе с горячими приливами, поскольку нормализует кровеносную и вегетативную системы. Кроме того, оказывает поддержку иммунной системе и способен частично выполнять функции эстрогена, чья концентрация в связи с естественным процессом прекращения репродуктивной функции постепенно сужается.
Наибольшее содержание в капусте, свекле, огурцах, яйцах. - Витамин В12
Стратегически важный микроэлемент, поскольку с его помощью формируется ДНК и РНК, улучшается усвоение основных питательных веществ. Предупреждает депрессивные состояния, укрепляют нервную систему, столь нестабильную в начальном климактерическом периоде.
Содержится только в продуктах животного происхождения. - Витамин С
Укрепляет иммунную систему, стимулирует организм бороться с вирусными заболеваниями. Кроме того, укрепляет стенки сосудов, уменьшает общую отечность. Помогает усваивать железо.
Наибольшее содержание в цитрусовых, кислых ягодах, болгарском перце, брокколи. - Витамин Е
Один из самых важных в гормональной перестройке женского организма. Стимулирует яичники для самостоятельной выработки гормонов, улучшая общее состояние организма. Приводит в порядок артериальное давление, насыщает ткани организма питательными веществами, улучшает кровообращение. Наибольшее содержание в подсолнечных семенах, орехах, различных видах масел. - Витамин D
Витамин Д предупреждает развитие остеопороза (Osteoporosis). Способствует повышению усвояемости кальция. Регулирует нормальную свертываемость крови, поддерживает сердечно-сосудистую и иммунную системы.
Наибольшее содержание в рыбе, молоке, яйцах, икре.
Мнение эксперта
Роль витамина D в поддержании хорошего самочувствия в период менопаузы сложно переоценить. Кроме его функций, названных выше, этот витамин оказывает воздействие на выработку серотонина, который, в свою очередь, влияет на психоэмоциональное состояние женщин. Таким образом, прием витамина D во время климакса помогает минимизировать проявления раздражительности, повышенной утомляемости, плаксивости.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Помимо ключевых витаминов, перечисленных выше, нужно отдельно упомянуть магний – элемент, который также участвует в профилактике остеопороза, улучшает структуру кожи и волос, помогает женщине снизить раздражительность и реже испытывать усталость.
Не стоит забывать, что витамины можно принимать не только из продуктов питания, но и через прием добавок к пище и витаминных комплексов для периода менопаузы. Например, специально разработанный препарат Гинокомфорт Климафемин содержит в своем составе витамин Е, нутрикосметический комплекс и фитоэстрогены, поддерживающие гормональную терапию.
Несмотря на то, что климакс – достаточно тяжелый период для женщин, есть большая вероятность пройти его как можно легче. Для этого нужно максимально поддержать организм на этапе входа в переменопаузу, менопаузу, не забывая заботиться о себе и в постменопаузальном периоде. Богатое микро- и макронутриентами питание, умеренные физические нагрузки, использование специальной косметики для ухода за интимными зонами, которая избавляет от сухости и жжения, больше приятных впечатлений – и никакой климакс вам не страшен!
Безусловно, не стоит забывать о консультации со специалистом – его помощь необходима в выборе приоритетных для вашего состояния здоровья витаминов и минералов в сочетании с индивидуально подобранной терапией.
Особенности терапевтического подхода у пациенток с неклассическим вариантом дефицита Р450с21
- Назначение ГКС терапии пациенткам с неклассической формой 21-гидроксилазной недостаточности проводится только при наличии симптомов прогрессирующей гиперандрогении.
- У детей препубертатного возраста ГКС назначаются при увеличении костного возраста, неблагоприятном ростовом прогнозе.
- У девочек-подростков и молодых женщин ГКС назначаются при прогрессирующем гирсутизме, олигоменорее, бесплодии
NB!
- Подбор дозы — индивидуально, под контролем 17-ОН-прогестерона, ДЭА, тестостерона (должны быть на верхней границе нормы).
- Заместительная терапия минералокортикоидами — не требуется.
- Нет необходимости в увеличении дозы ГКС в ургентных ситуациях.
Опухоли надпочечников – лечение
При некоторых доброкачественных опухолях надпочечников лечение может вообще не требоваться. Это касается небольших не вырабатывающих гормоны опухолей, в отношении которых нет сведений об их злокачественном строении. Такие доброкачественные опухоли надпочечников требуют только регулярного обследования, периодического повтора гормональных анализов и проведения повторной компьютерной томографии. Прогноз при таких опухолях благоприятный.
При подозрении на злокачественный характер опухоль надпочечника требует удаления. Операция при опухоли надпочечника должна проводиться в специализированном центре эндокринной хирургии, имеющем достаточный опыт в области хирургии надпочечников. Операция при опухоли надпочечника может проводиться как исключительно малотравматичным доступом (поясничный эндоскопический внебрюшинный доступ), так и травматичным открытым доступом, сопровождающимся пересечением мышц передней брюшной стенки, грудной стенки и диафрагмы. В Северо-Западном центре эндокринологии – лидере российской эндокринной хирургии, выполняющем более 100 операций на надпочечниках ежегодно, подавляющее большинство операций при опухоли надпочечника проводится эндоскопически через поясницу с формированием небольшого и косметичного шва. Подробнее об операциях на надпочечниках…
Операция по удалению опухоли надпочечника требует использования современного оборудования. Операционная Северо-Западного центра эндокринологии оснащена эндоскопическим оборудованием производства компании Karl Storz (Германия), ультразвуковым гармоническим скальпелем Ethicon Ultracision (США), эндоскопическим электрокоагулятором с обратной связью Ligasure (США). Все это позволяет проводить удаление опухоли надпочечника с минимальной травмой для пациента.
Диагностика надпочечниковой недостаточности
Прежде чем поставить тот или иной диагноз, пациенту нужно пройти определенный ряд обследований и анализов. Но есть одно «но». Больных, которые имеют явно выраженные симптомы острой (кризисной) надпочечниковой недостаточности, следует незамедлительно начать лечить, даже не дожидаясь результатов анализов. Тянуть время в таком случае ни при каких обстоятельствах нельзя, ведь на кону стоит жизнь человека. При возможности и при имеющемся времени можно достаточно быстро сделать тест стимуляции АКТГ, но есть случаи, когда все обследования нужно перенести до пресечения основных симптомов.
У больного при случайной пробе обнаруживается зачастую малое содержание в плазме кортизола. Даже если уровень кортизола будет в пределах нормы — это слишком мало для пациента с кризом надпочечниковой недостаточностью.
Методы диагностики заболеваний надпочечников
Для определения функционального состояния надпочечников используются методы лабораторной диагностики. Инструментальные методы используются для установления размеров надпочечников и выявления новообразований.
Анализ крови на гормоны
Анализ крови на гормоны является основным лабораторным методом диагностики заболеваний надпочечников. Имеют значение, прежде всего, такие показатели, как кортизол, альдостерон, ДГЭА-сульфат.
Суточный анализ мочи
Для оценки функции надпочечников применяется также суточный анализ мочи на кортизол.
Магнитно-резонансная томография (МРТ)
МРТ является одним из наиболее чувствительных методов инструментальной диагностики, используемых для выявления опухолей надпочечников.
Компьютерная томография (КТ)
Компьютерная томография (МСКТ почек и надпочечников) в настоящее время является наиболее распространённым методом диагностики новообразований надпочечников.
Другие методы инструментальной диагностики
УЗИ почек и надпочечников не является достаточно надёжным средством обнаружения новообразований надпочечников. Надпочечники на УЗИ не всегда удаётся визуализировать. Рентгенография (обычный рентген) для обследования надпочечников сегодня практически не применяется. Её место заняла компьютерная томография (как более информативный метод исследования). В отдельных случаях используется сцинтиграфия надпочечников.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Лечение надпочечниковой недостаточности
Сам же выбор метода лечения надпочечниковой недостаточности обуславливается такими целями:
- замена гормональной недостаточности;
- полное устранение причины болезни.
Лечение хронической надпочечниковой недостаточности и устранение причины этого заболевания можно проводить медикаментозным путем, с помощью лучевого излучения и хирургического вмешательства.
Стоит учесть, что при первичной хронической недостаточности надпочечников употребляют глюкокортикоидные (преднизолон, гидрокортизон), а также минералокортикоидные препараты (флудрокортизон). При вторичной употребляют только глюкокортикоидные.
Дозирование медикаментов зависит от степени тяжести заболевания пациента, а также от самочувствия.
Положительное воздействие терапии провоцирует явное улучшение самочувствия пациента. После того, как состояние больного стабилизируется, стоит продолжать поддерживающую терапию.