Новообразования на коже
Содержание:
- Меланома
- Липома
- Методы лечения
- Филиалы и отделения, в которых лечат саркомы мягких тканей
- Плоскоклеточный рак кожи
- Лечение и профилактика кожных новообразований
- Симптомы
- Меланома
- Удаление доброкачественных новообразований кожи
- Стадии рака кожи
- О чем следует помнить косметологу при проведении осмотра
- Методы диагностики базальноклеточной опухоли кожи
- Профилактика появления новообразований на коже
- Прогноз и дальнейшая профилактика
- Симптомы и диагностика
- V. Часто встречающиеся саркомы мягких тканей
Меланома
Развивается при атипичном перерождении меланоцитов – клеток кожи, которые вырабатывают пигмент. Самый агрессивный и опасный вид. Склонен к быстрому прогрессированию и глубинному прорастанию, а также образованию метастазов.
На долю меланомы приходится всего 4% от общего количества кожных онкологических патологий, но 80% смертей от рака кожи вызывает именно она.
Чаще всего меланомой болеют женщины в возрасте до 40 лет. По достижении 40 лет в два раза возрастает риск заболеваемости у мужчин по сравнению с женщинами.
У мужчин новообразование располагается чаще в области лица, шеи и ушей. Рак кожи на ноге – заболевание, которому больше подвержены женщины. Причем обычно возникает он в открытой зоне – районе голени.
Меланома растет из пигментированных клеток кожи, слизистых оболочек и даже глаз. Особенно много пигмента в невусах (родимых пятнах), и они иногда малигнизируются (озлокачествляются).
Как выглядит меланома
Для распознавания меланомных новообразований существует принцип ABCDЕ:
- Аsymmetry (асимметрия). Опухоль имеет асимметричную форму, т. е. одна ее половина отличается по очертаниям от другой.
- Воrder (границы). Границы неправильной формы, могут быть размытыми. Могут быть приподняты над поверхностью тела.
- Color (цвет). В теле новообразования присутствует несколько цветов (коричневый, черный, серый, розовый). Иногда встречается депигментированная меланома, цвет которой не отличается от остальной кожи или светлее нее.
- Diameter (диаметр). Меланомы обычно крупные – их размер более 6 мм.
- Evolution (изменения). Образование растет, меняет очертания и цвет.
Такое новообразование проще заметить, если оно вдруг появилось на чистом участке кожи. Но что делать, если у человека множество родинок или папиллом? При самообследовании нужно руководствоваться так называемым принципом «гадкого утенка» — меланомная опухоль «не такая как все», и выделяется среди остальных образований формой и цветом.
Когда есть опасность появления меланомы
Обычные родинки перерождаются редко, но существуют определенные виды невусов с повышенной склонностью к малигнизации. Это диспластические или атипичные невусы. Внешне они напоминают меланому – имеют неровные края, неоднородную пигментацию, большой диаметр. Имеем ли мы дело с диспластическим невусом или ранней стадией меланомы возможно сказать только по микроскопическому анализу частички ткани, взятой из этого образования. Иногда атипичные родинки профилактически удаляют.
Понять, что родинка начала перерождаться можно по таким признакам:
- Начинается быстрый ее рост.
- Появляются новые оттенки или пигмент пропадает.
- Невус начинает расти вертикально, образуя узел.
- На коже по краям образования возникают покраснения, воспаления.
- На поверхности родимого пятна возникают трещины, эрозии, корочки, капельки жидкости. Язвы и кровянистые выделения возникают на поздней стадии.
- Зуд и болезненность невуса.
Существует ряд факторов, по которым человек может быть включен в группу риска:
- Множественные невусы. Вероятность перерождения родинки очень невелика. Но количество родинок около 100 повышает вероятность меланомы в 50 раз.
- Наличие одного атипичного невуса дает меньшую степень риска. Несколько подобных новообразований повышает риск заболевания в 16 раз.
- Наследственность. Если у человека есть близкие родственники, которые болели меланомой, риск возрастает на 50%.
- Частые солнечные облучения, посещения солярия.
- Солнечные ожоги с волдырями. Чем их больше было у человека, тем выше вероятность заболевания. Особенно опасны ожоги, полученные до 15 лет.
- Рецидив. Если вы уже лечились от меланомы, существует вероятность рецидива болезни.
- Невусы огромных размеров. Если при рождении человека его родимое пятно имело размер от 7 см, а по достижении зрелости выросло до 20 см и выше, вероятность его перерождения достаточно высока.
- Работа с канцерогенными веществами.
Чаще болеют представители европеоидной расы со светлой кожей и волосами (I и II фототип) , особенно, если они подвергаются интенсивному солнечному облучению. Среди европеоидов средиземноморского типа (смуглые и черноволосые) заболеваемость ниже.
Важно! У постоянных посетителей соляриев риск заболеть меланомой выше на 75%. ВОЗ категорически не рекомендует посещение соляриев людям моложе 18 лет.
Липома
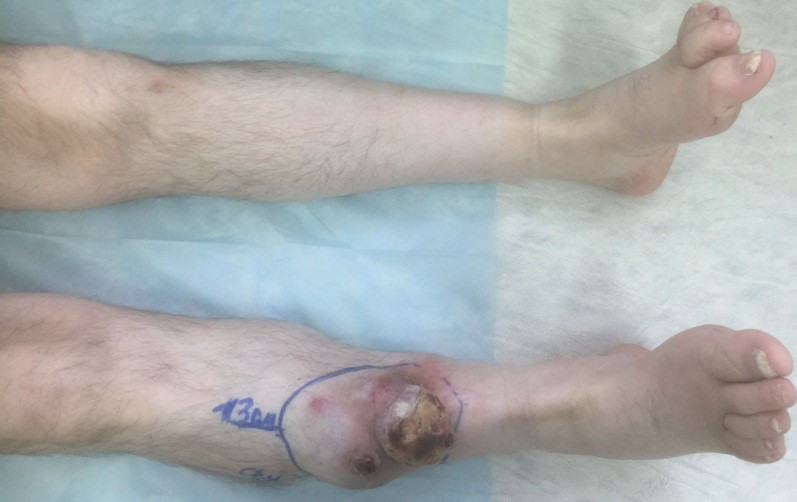
Эта опухоль состоит из жировой ткани. Образования-жировики бывают единичными и множественными. Липомы могут разрастаться, достигая веса в несколько килограмм. Такие большие образования сдавливают сосуды, нервы, мешая крово и лимфотоку. Огромные жировики создают множество бытовых проблем — затрудняют движения, мешают подбору одежды. Описаны случаи перерождения жировиков в злокачественную опухоль – липосаркому.
Поэтому при обнаружении липомы за ней нужно понаблюдать. Опухоли, увеличивающиеся в размерах, вызывающие боль, отек, травмирующиеся об одежду, удаляют. Небольшие образования срезаются лазером или электроножом, а для резекции крупных липом проводится хирургическая операция с наложением швов. Поэтому жировики рекомендуется убирать, пока они не достигли внушительных размеров.
Методы лечения
Метод лечения цилиндромы выбирается врачом по результатам биопсии, а также в зависимости от локализации и наличия изъязвлений опухоли. В целом цилиндрома хорошо лечится и исчезает бесследно.
Хирургическое лечение
Единичная цилиндрома хорошо поддается лечению путем иссечения опухолевого узла даже простым хирургическим скальпелем. Оперативное вмешательство выполняется под местным обезболиванием. Однако в случае нетипичной локализации опухоли или расположения вблизи нервных и сосудистых стволов врачи Европейской клиники отдают предпочтение другим видам лечения.
Лазерное лечение
Лечение лазером позволяет удалить цилиндрому с минимальной травматизацией окружающих тканей и соответственно с минимальным остаточным рубцом, иногда совсем незаметным. Данный метод лечения цилиндромы заключается в способности лазера выжигать участки опухоли.
Лечение лазером является альтернативой классическому хирургическому вмешательству и может использоваться при небольших новообразованиях. Для удаления больших опухолей может понадобиться несколько сеансов такого лечения, либо лучше предпочтение отдать другим методам.

Химиотерапия
При наличии множественных узлов (синдром Шпиглера), оперативное или лучевое лечение не может быть выполнено ввиду большой площади поражения и возможных осложнений в послеоперационном периоде. В таком случае предпочтение отдают лекарственной терапии, нацеленной на подавление роста опухоли. Чаще всего, используется комбинированное лечение. Препараты могут применяться как системные, так и локальные в зоне развития цилиндром. Химиотерапия не позволяет полностью избавиться от заболевания, а только снизить активность процесса.
Филиалы и отделения, в которых лечат саркомы мягких тканей
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, лекарственного и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Отдел торакоабдоминальной онкологии МНИОИ им. П. А. Герцена — филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом д.м.н. Рябов Андрей БорисовичКонтакты: (495) 150 11 22
Отделение комбинированного лечения опухолей костей, мягких тканей и кожи МРНЦ имени А.Ф. Цыба — филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделения: Александр Александрович Курильчик
Контакты: 8 (484) 399 31 30
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи (спиноцеллюлярный рак, плоскоклеточная эпителиома) — злокачественная опухоль кожи, развивающаяся из клеток шиповатого слоя эпидермиса.
Плоскоклеточный рак кожи (ПКРК) почти всегда возникает в патологически измененной коже.
Причины возникновения ПКРК:
- Пожилой возраст (возрастная категория старше 55 лет);
- Наличие светлого оттенка кожных покровов и проживание в южных регионах;
- Излишнее воздействие УФ-излучения от солнца на кожу, особенно открытых участков тела и недостаточное использование солнцезащитных кремов с высоким SPF (солнечные ожоги).
Так, на фоне хронического фотодерматоза (включая солнечный кератоз, гиперпигментированные пятна и др.) может развиться агрессивно протекающий ПКРК, который часто возникает на коже нижних конечностей, и часто возможность излечения дает ампутация нижней конечности.
Также УФ-излучение от соляриев, с целью получения искусственного загара, является одной из причин возникновения ПКРК.
К другим причинам, вызывающих развитие ПКРК, относится:
- Ионизирующее излучение – лучевая терапия, часто применяемая для лечения злокачественных новообразований, кожных заболеваний;
- Радиационные аварии, приводящие к развитию лучевых дерматитов (ПКРК протекал агрессивно, с летальностью около 10%);
- Работа в условиях вредного производства (регулярное воздействие на кожу химических канцерогенов — мышьяка, смолы, сажи, тяжелых металлов, а также табачного дыма);
- Тепловое излучение, иммунодефицитные состояния (ПКРК часто наблюдался у больных, которым выполнялись трансплантации органов на фоне иммуносупрессии, ВИЛ-инфекция, гепатиты);
- Лечение противомалярийным и противоглистным препаратом акрихин, обладающим иммунодепрессивным действием и лечение заболеваний кожи противовоспалительным и антисептическим препаратом деготь березовый «Берестин» (применение препарата может спровоцировать появление солнечных ожогов);
- Злоупотребление продуктами питания с высоким содержанием нитратов и нитритов (консервы, копчености, маринады, жареные блюда);
- Табакокурение и злоупотребление спиртными напитками;
рубцы после вакцинации, электрические и термические ожоги кожи, приводящие к развитию агрессивно протекающего ПКРК; - Свищи при хроническом остеомиелите, атрофия кожи при дискоидной красной волчанке и буллезном эпидермолизе, эритроплазия Кейра, верруциформная эпидермодисплазия вызванная вирусом папилломы человека (серотипы 5 и 8) и усиливающая действие других канцерогенов (солнечного света и др.);
- Наследственный фактор (при ПКРК и БКРК выявлены мутации и амплификации (процесс образования дополнительных копий участков хромосомной ДНК, содержащей определенные гены) онкогенов HRAS, KRAS, NRAS, MYC), пигментная ксеродерма, связанная с дефектами белков репарации ДНК;
- Невылеченные заболевания кожи (кожный рог, папилломы, герпес, лейкоплакия, варикозная экзема);
- Психосоматические заболевания (предполагается, что ПКРК может развиваться на фоне состояния неполноценности, у людей ранимых, неуверенных в себе, неспособных выразить свой гнев).
ПКРК имеет 2 формы роста: экзофитный и эндофитный (с изъязвлением). Практически все виды рака кожи поддаются лечению, если новообразование диагностировано на ранней стадии.
Классификация плоскоклеточного рака кожи (ПКРК)
Формы плоскоклеточного рака кожи:
- Бляшечная форма, визуально определяется как бугорки с шероховатой поверхностью, плотной консистенции, с быстрым темпом роста, с прорастанием (инвазией) в окружающие ткани.
- Узловая форма, визуально опухоль определяется в виде скопления узелков различного размера. При большом скоплении узелков внешняя часть пораженной ткани напоминает цветную капусту. Новообразование плотной консистенции, с бугристой поверхностью, коричневого цвета, на широком основании, с быстрым темпом роста, с проникновением опухоли в более глубокие слои эпидермиса.
- Язвенная форма, характеризуется появлением в верхнем слое эпидермиса кратерообразных язв, с краями в виде валика, с углублением плавно опускающимся вниз. Язвы быстро разрастаются , как в более глубокие слои эпидермиса, так и в ширину.
ПКРК по гистологической структуре подразделяется на:
- ороговевающий (дифференцированный), с высокими темпами роста, сложно диагностируемый;
- неороговевающий (высокодифференцированный), который медленно распространяется, в связи с появлением небольшого количества атипичных клеток;
- неороговевающий (низкодифференцированный), развивается быстро в связи с большим количеством агрессивных атипичных клеток.
Лечение и профилактика кожных новообразований
Определенной профилактики онкологических заболеваний не существует. Но к таким мерам можно отнести удаление родинок и бородавок в начальной стадии их возникновения, а особенно если их много. Также лицам, предрасположенным к онкологическим заболеваниям, следует избегать инсоляции, выбирать тщательно место работы и следить за своим рационом, так как исключив продукты, которые провоцируют онкопроцесс, можно значительно уменьшить риск заболевания. Необходимо уменьшить время пребывания на солнце и посещение солярия. С десяти утра и до четырнадцати нельзя выходить на улицу, так как в это время самое активное солнце. Солнцезащитный крем является отличным средством от солнечных лучей. Также учеными доказано, что во второй половине двадцатого века процент заболеваемости меланомой возрос в несколько раз, в связи с последними модными тенденциями загорелых тел.
Лечение рака кожи основано на его подвиде. Чаще применяют хирургическое удаление образовавшегося изменения. Далее все будет зависеть от стадии заболевания, а также от вида и подвида новообразования. Процент выздоровления выше, если рак кожи диагностирован раньше.
При лечении новообразований часто прибегают к удалению участка с поражениями. При помощи лазера удаление дает меньший процент повтора заболевания, так как в процессе происходит прижигание тканей. Еще может применяться электрокоагуляция доброкачественных новообразований или радиоволновой метод удаления.
Если же новообразование находится в неоперабельной стадии, применяют лучевую либо химиотерапию. Химиотерапия часто используется при диагнозе рак кожи, при лечении применяют мази на основе химических веществ, которые разрушают раковые клетки. Но существует риск поверхностного действия и быстрого рецидива заболевания. Системная химиотерапия имеет большое количество побочных действий для того, чтобы считаться стандартной процедурой. Лечение меланомы системной химиотерапией дает низкие результаты и не увеличивает шансы продления жизни.
Новообразование может быть первоначально злокачественным, в таком случае прогноз неутешителен, потому что раковые клетки по лимфоузлам быстро проникают по всему организму, поражая все внутренние органы, даже если внешне проявления незначительны. Высокий процент летального исхода, больной умирает от внутренних кровотечений и аутоинтоксикации.
Лечение доброкачественных опухолей и своевременное хирургическое вмешательство позволит практически полностью исключить повтор заболевания.
Стоит напомнить о важности своевременного обнаружения опухоли. Огромное значение имеют профилактические мероприятия
Такая профилактика включает в себя несколько важных элементов: внимательное слежение за изменениями новообразований, избегание длительного пребывания на солнце и срочное обращение к квалифицированным специалистам при появлении любых сомнений и изменений.
Симптомы
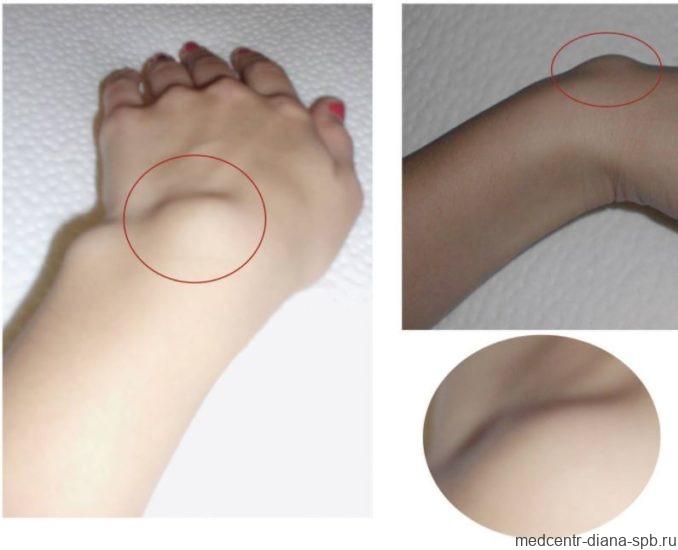
Цилиндромы чаще встречаются у женщин в виде изолированных единичных узлов. Более редкая форма — множественный цилиндроматоз (синдром Брука-Шпиглера). Изначально цилиндромы выглядят как однородные красноватые подкожные узелки с гладкой поверхностью.
Болезненность является не характерным симптомом и может возникать в случае механического воздействия на прилежащий нервный ствол. Пальпация не вызывает существенного дискомфорта, опухоль однородная и подвижная. Цвет опухоли обычно соответствует цвету кожи или имеет легкий красноватый оттенок.
В случае возникновения опухоли в области роста волос, волосяная луковица смещается в сторону от центра опухоли к краю новообразования.
Меланома
Меланома кожи является одной из самых злокачественных опухолей человека, быстро растет и метастазирует, может наблюдаться в любом возрасте и относительно редко у детей.
Частота меланомы у детей составляет 0,3% среди злокачественных опухолей кожи и сотые доли процента от пигментных невусов и других опухолей кожи. В последние годы отмечается тенденция к увеличению частоты меланомы у детей и возрастание ее доли в причинах детской смертности.
Меланома развивается из пигментных клеток кожи.
Наиболее часто меланома наблюдается у детей в возрасте 4-6 лет и 11-15 лет.
Частота заболевания не зависит от пола. Чаще поражаются верхние и нижние конечности, области головы и шеи, туловище.
Удаление доброкачественных новообразований кожи
К доброкачественным новообразованиям кожи относят пигментные невусы (родинки), папилломы, липомы, фибромы, гемангиомы, бородавки, контагиозные моллюски и др. Основные показания для их удаления:
- Высокий риск злокачественного перерождения. Например, родинка, которая выглядит «неправильно»: асимметричная, с неровными нечеткими краями, неоднородной окраской, если она быстро растет.
- Образование, которое находится в местах, где оно постоянно подвергается травмам, трению одеждой.
- Образование, которое находится в заметном месте, вызывает эстетический дефект.
Существуют разные методы удаления доброкачественных опухолей кожи. Врач подбирает подходящий, в зависимости от типа, размеров, локализации новообразования:
- Иссечение скальпелем — классическая методика. В настоящее время к ней прибегают редко, так как она довольно травматична, после нее остаются выраженные рубцы. Классическая хирургия может быть показана в случаях, когда новообразование имеет большие размеры, и врач сомневается в его доброкачественном характере. Если доброкачественное новообразование возвышается над кожей, хирург может срезать его с помощью лезвия или изогнутых ножниц, предварительно захватив пинцетом и оттянув.
- Электроэксцизия. Вместо скальпеля используют специальный инструмент, например, в виде иглы, на которую подают электрический ток. Он рассекает и сразу прижигает ткани.
- Радиоволновая хирургия — вместо скальпеля применяется пучок радиоволн высокой интенсивности. Они рассекают ткани, сразу останавливают кровотечение. После вмешательства обычно достигается отличный косметический эффект, на коже остается едва заметный рубец. Удаленные ткани сохраняются — их можно отправить в патоморфологическую лабораторию, где они будут исследованы на предмет наличия злокачественных клеток. С помощью радиоволновой хирургии можно удалять новообразования в любых, даже труднодоступных местах — например, на слизистой оболочке ротовой полости.
- Лазерная хирургия — удаление новообразований кожи с помощью лазера. Он также обеспечивает минимальную кровопотерю, отличный косметический эффект, исключает риск инфицирования. Недостатком данной методики является то, что лазер полностью уничтожает ткани новообразования, и их не получится изучить в лаборатории. В то же время, лазерная хирургия зачастую является предпочтительной. С помощью нее можно удалять практически любые доброкачественные новообразования, расположенные в любых местах. Ее широко используют в косметологии, потому что она хорошо подходит для удаления образований на коже лица, шеи, зоны декольте, рук.
- Криодеструкция — уничтожение новообразования с помощью низкой температуры. Для этого используют жидкий азот или лед угольной кислоты. Замораживающий агент просто прикладывают к коже. При этом ткань получает сильное обморожение, жидкость в клетках замерзает, образуются кристаллы льда с острыми краями, которые повреждают клеточную мембрану. При этом окружающие здоровые ткани остаются неповрежденными. Существуют разные виды криодеструкции: можно сделать аппликацию ватным тампоном, использовать охлажденный металлический аппликатор, распылить криоагент с помощью специального аппарата. Главное преимущество криодеструкции в том, что после нее не остается заметных рубцов.

Иссечение опухолей кожи в среднем продолжается 15–20 минут. Его выполняют под местной анестезией, в амбулаторных условиях, без госпитализации в стационар.
При больших и множественных новообразованиях может потребоваться несколько операций, такой пациент может быть госпитализирован в стационар.
Какой метод удаления доброкачественных новообразований кожи самый лучший? На этот вопрос не существует однозначного ответа. Хирург выбирает подходящий метод, в зависимости от характера, локализации, размеров новообразования.
Запишитесь на прием к врачу в клинике Медицина 24/7. После осмотра и обследования он расскажет, какая методика наиболее предпочтительна в вашем случае.
Стадии рака кожи
На продолжительность жизни пациентов влияет множество факторов, но в большей степени стадия и форма процесса. Рак кожи, как и другие новообразования, проходит 5 стадий:
- О стадия — на данной стадии наблюдается поражение только верхних слоев эпителия, прогнозы пятилетней выживаемости 99,9%
- 1 стадия — здесь опухоль начинает распространяться в более глубокие слои эпителия, но при этом ее размеры не превышают 2 см, прогноз пятилетней выживаемости достигает 95%
- 2 стадия — опухоль увеличивается до 5 см, формируется небольшое уплотнение, прогноз пятилетней выживаемости более 50%
- 3 стадия — на данном этапе уже формируются первые метастазы, которые обнаруживаются в регионарных лимфатических узлах. Опухоль при этом растет и уже превышает размеры в 5 см, поражая глубокие слои кожи и мышечную ткань. Прогнозы пятилетней выживаемости составляют 30%;
- 4 стадия — терминальная стадия заболевания, для которой характерны множественные метастазы в отдаленные органы и ткани, вероятность выздоровления мала.
О чем следует помнить косметологу при проведении осмотра
Не исследовать только подозрительные новообразования. Клинические рекомендации для врачей называют правильным такой подход, при котором проводится осмотр всех новообразований при помощи дерматоскопа и обязательное сравнение их между собой4.
Не игнорировать новообразования небольшого диаметра.
Не осматривать только пигментные новообразования, помнить о беспигментных.
Не осматривать только новообразования, на которые жалуется пациент.
Не полагаться только на один алгоритм диагностики, использовать их комбинацию.
В случае малейшего сомнения – советоваться с коллегами
Порой осторожность может показаться избыточной, но жизнь показывает ее благоразумность.
Методы диагностики базальноклеточной опухоли кожи
Диагностика базальноклеточного рака предполагает проведение тщательного осмотра кожных покровов. Выполнить более детальное обследование позволяет цифровая дерматоскопическая система Фотофайндер. Ее эффективность в десятки раз превосходит возможности стандартной дерматоскопии, поскольку она фиксирует все невусы и новообразования кожи размером более 0,9 мм и позволяет отслеживать динамику их изменения.
Для подтверждения диагноза проводится лабораторное гистологическое исследование кусочка опухолевой ткани. Этот кусочек получают одним из следующих способов:
- Инцизионная биопсия. С помощью скальпеля иссекается небольшой краевой фрагмент новообразования в пределах визуально неизмененной кожи. Такой способ показан при большом размере опухоли.
- Эксцизионная биопсия. Иссекается вся опухоль целиком в пределах здоровых тканей. Образовавшуюся ранку ушивают косметическими швами. Такое исследование возможно при размерах опухоли до 1 см на теле и конечностях и менее 0,5 см на лице.
Проведение биопсии не всегда представляется возможным, особенно если рак кожи локализуется на лице. В этом случае показано цитологическое исследование соскобов или мазков-отпечатков с опухоли. Если поверхность новообразования не изменена, проводят пункцию с аспирацией опухолевой ткани.
Дополнительные методы диагностики используются для исследования лимфатических узлов на предмет наличия метастазов. С этой целью используется УЗИ, КТ или МРТ. Если есть подозрения на поражение лимфатических узлов, их пунктируют и полученный материал подвергают микроскопическому исследованию.
Профилактика появления новообразований на коже
К сожалению, медицина еще не научилась предупреждать появление различных образований на коже. Но дерматологи дают своим пациентам такие профилактические рекомендации:
- не затягивать с обращением к врачу, если на кожном покрове появилась опухоль;
- удалять образования только после того, как специалист и диагностика подтвердят их доброкачественный характер;
- избегать чрезмерного нахождения под открытым солнцем;
- использовать солнцезащитные кремы, особенно если вы склонны к образованию родинок и гиперпигментации;
- не контактировать с химически активными и канцерогенными веществами;
- не употреблять в пищу продукты, способствующие развитию онкозаболеваний (копчености, колбасы, жиры животного происхождения, мясные изделия с пищевыми стабилизаторами).
У вас много родинок? Забудьте о загаре под открытым солнцем
Прогноз и дальнейшая профилактика
Без соответствующего лечения цилиндрома неуклонно растет и развивается, что может привести к ее дальнейшему изъязвлению и злокачественной трансформации. При проведении адекватного лечения единичные очаги цилиндромы редко рецидивируют, прогноз благоприятный.
Пациенты с множественными цилиндромами даже после успешного лечения требуют врачебного наблюдения с целью предупредить возобновление процесса.
Специфической профилактики для данного заболевания не разработано. Основными мерами являются щадящее отношение к коже в зоне развития заболевания, минимизация попадания прямых солнечных лучей и химических агентов.
В Европейской клинике пациентам с цилиндромами уделяется особое внимание, поскольку наши специалисты в каждом случае стремятся не только вылечить пациента, но и достичь приемлемого косметического результата. Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Симптомы и диагностика
Обычно доброкачественные и злокачественные опухоли кожи начинаются как небольшой участок изменения кожи: появление наростов, корочек, округлых образований. Кроме того, опасны любые родинки или невусы, изменяющие свои размеры и форму, окраску. В этих случаях, если есть любые изменения эпителия и подлежащих тканей, нужна прицельная диагностика новообразований кожи. Ее проводит врач дерматолог, а если есть признаки меланомы или другого вида рака – дерматоонколог. Врач подробно расспросит о жалобах, оценит, как выглядят новообразования на коже, уточнит динамику роста, изменение цвета, дополнительные жалобы (зуд, боль, язвочки, кровотечение).
При подозрении на опухоль, врач проведет биопсию подозрительного элемента, что позволит точно определить природу новообразования.
V. Часто встречающиеся саркомы мягких тканей
1. Злокачественная фиброзная гистиоцитома (ЗФГ) является наиболее часто встречающейся саркомой мягких тканей. Возникает в возрастной группе 50—70 лет. Морфологически характеризуется большой клеточностью и плеоморфизмом, имеет очень агрессивное течение. Миксоидный вариант (в настоящее время миксофибросаркома) течет менее агрессивно.
2. Рабдомиосаркома — различают 3 типа: плеоморфная, альвеолярная и эмбриональная. Эмбриональная является наиболее часто встречающимся гистологическим подтипом у детей. Это системное заболевание, и после постановки диагноза лечение начинается с системной химиотерапии, далее — оперативный этап или лучевая терапия для достижения локального контроля с последующей послеоперационной химиотерапией. Плеоморфный вариант обычно возникает во взрослом возрасте, отличается плохим прогнозом и крайне низким процентом излечения.
3. Липосаркома — миксоидная липосаркома является аналогом липосарком 2-й степени злокачественности, характеризуется вялотекущим течением и может метастазировать в мягкие и жировые ткани различных локализаций и брюшную полость. Плеоморфная липосаркома — это опухоль 3-й степени злокачественности (G3), возникает, как правило, на конечностях и метастазирует в легкие.
4. Лейомиосаркома возникает из гладкомышечных клеток, может локализоваться в любой части организма, беря начало из гладкомышечных клеток сосудистой стенки. Наиболее часто возникает в матке или органах ЖКТ. Лейомиосаркомы ЖКТ редко отвечают на химиотерапию, в то время как лейо-миосаркомы матки чувствительны к ифосфамиду с доксорубицином и комбинации гемзара с таксотером. Лейомиосаркомы кожи и подкожно-жировой клетчатки относятся к достаточно доброкачественным опухолям, не метастазируют и лечатся только хирургическим методом.
5. Синовиальная саркома. Гистологически выделяют 2 вида — монофазная и бифазная. Обычно возникает на конечностях, однако может быть также на туловище, брюшной стенке или внутренних органах. Отличается агрессивным ростом и хорошей чувствительностью к химиотерапии. В 1/3 случаев на рентгенограммах обнаруживают кальцинаты.
6. Нейрофибросаркома — злокачественная опухоль оболочек периферических нервов, или злокачественная шваннома. Часто возникает у пациентов с болезнью Реклингаузена. В 50% возникает у больных с нейрофиброматозом.
7. Ангиосаркома — опухоль сосудистого происхождения. Лимфангиосаркомы встречаются редко, часто бывают вторичными после мастэктомии из-за хронического лимфостаза. Гемангиосаркомы могут возникать в любых частях тела, но наиболее часто встречаются в коже и поверхностных мягких тканях головы и шеи.
8. Гемангиоперицитома встречается крайне редко, характеризуется вялотекущим ростом и местным рецидивированием. Гистологически обладает сходством с синовиальной саркомой.
9. Альвеолярная саркома мягких тканей. Клеточная природа происхождения неизвестна. Во взрослом возрасте опухоль наиболее часто выявляется в толще мышц бедра, в детском возрасте, как правило, — в области головы и шеи.
10. Эпителиоидная саркома чаще встречается в виде опухолевого образования дистальных отделов конечностей, исходя из апоневротических структур. Высока частота метастазирования в кожу, ПЖК, жировую ткань, кости и лимфатические узлы. Местные рецидивы обычно возникают выше места предыдущей операции (рис.2).