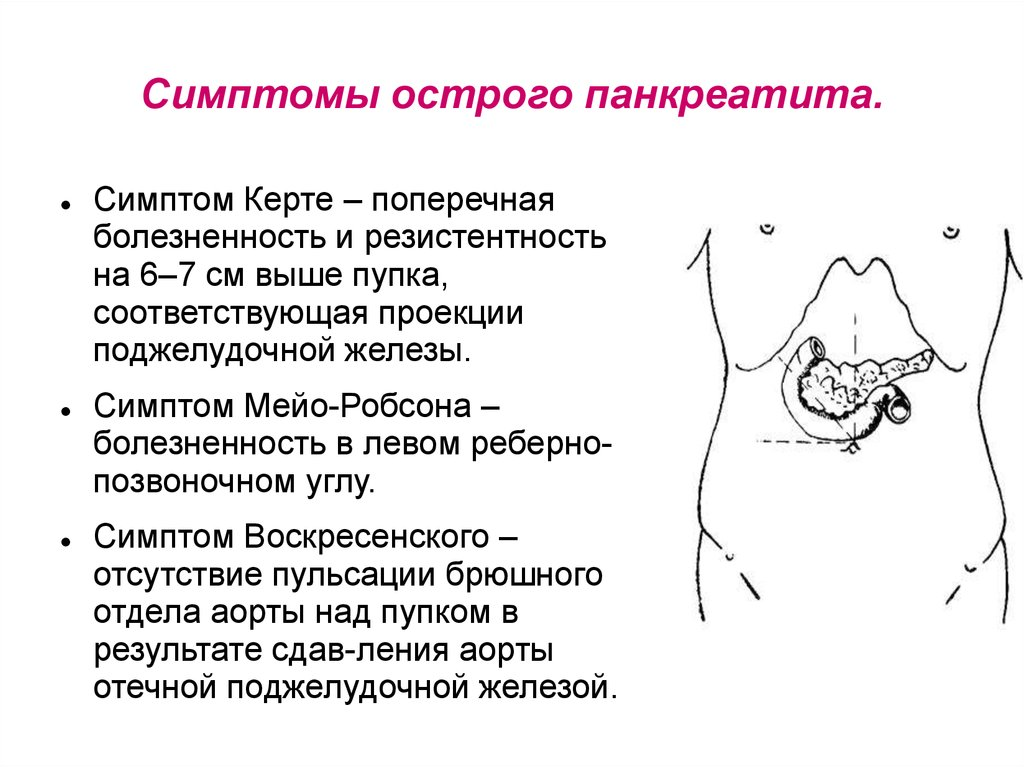
Панкреатит
Содержание:
- С острым панкреатитом разобрались. А хронический?
- Безболевой панкреатит встречается в 10-20% случаев (Warshaw AL et al., 1998)
- У большинства моих знакомых поставлен диагноз «панкреатит», но они не пьют спиртное и ни разу не попадали в больницу с сильным болями. Что не так?
- Как не допустить появления болезни и дальнейших обострений после лечения
- Причины острого панкреатита
- Острый панкреатит: лечение и первая помощь
- Лечение
- Осложнения панкреатита
- Какую роль в организме выполняет поджелудочная железа
- 2.Причины
- Диагностика панкреатита
- Симптомы заболеваний поджелудочной железы
- Симптомы
- Симптомы панкреатита у мужчин и женщин
- Как снять боль при обострении хронического панкреатита?
- Современные методы лечения
- Профилактика панкреатита
- Методы лечения панкреатита
С острым панкреатитом разобрались. А хронический?
Если токсическое воздействие на поджелудочную железу не прекращается (например, человек продолжает злоупотреблять выпивкой) или орган был очень сильно поврежден при первом (остром) эпизоде панкреатита, боль возобновляется вновь и вновь.
При обострениях хронического панкреатита анализы крови могут оставаться нормальными. Зато со временем могут появляться внешние признаки, которые врачи обнаруживают, обследуя поджелудочную железу при помощи ультразвука (УЗИ), рентгена (КТ, или компьютерная томография) или магнитно-резонансного исследования (МРТ). Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани
Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
При постоянно возобновляющемся воспалении поджелудочной железы со временем нарушается ее функция — выделение ферментов, переваривающих пищу. В результате человека беспокоит постоянное вздутие живота, диарея, а стул становится жирным (например, плохо смывается с унитаза). Это состояние — внешнесекреторную недостаточность — удобнее всего выявить, определяя содержание панкреатической эластазы (фермента поджелудочной железы) в стуле.
Безболевой панкреатит встречается в 10-20% случаев (Warshaw AL et al., 1998)
Лабораторная диагностика:
-
Непрямые функциональные пробы поджелудочной железы.
- Определение содержания жира в кале.
- Определение активности эластазы-1 в кале.
- Дыхательный тест с употреблением смеси, меченной изотопами.
- Определение гликозилированного гемоглобина в крови для скрининга нарушения эндокринной функции железы.
- Анализ крови. При панкреатите может обнаруживаться увеличение уровня ферментов поджелудочной железы в крови. Воспалительные изменения и их выраженность соответствуют тяжести заболевания. Используется определение амилазы и, реже, липазы. Определяют концентрацию электролитов крови.
Инструментальная диагностика:
- ультразвуковое исследование (УЗИ);
- мультиспиральная компьютерная томография (МСКТ);
- эндоскопическое ультразвуковое исследование (ЭУЗИ);
- магнитно-резонансная панкреатикохолангиография (МРПХГ);
- ретроградная эндоскопическая холангиопанкреатография (ЭРХПГ).
Для диагностики хронического панкреатита разработаны функциональные тесты, которые с одной стороны являются очень чувствительными, но с другой – дорогие и достаточно инвазивные, то есть предполагают значительное вмешательство в деятельность организма. Поэтому их применяют в случаях, когда других данных недостаточно. К этой группе относится два метода:
- Сбор и анализ сока поджелудочного железы в специальную канюлю, которую вводят в проток во время ЭРХПГ.
- Сбор и анализ содержимого двенадцатиперстной кишки. Для этого пациенту вводят специальный зонд, способный разделять желудочное и кишечное содержимое. На протяжении около 2-х часов врач с определенной периодичности отсасывает содержимое кишечника и формируют пробу. Для того стимулировать выработку сока поджелудочной пациенту вводят гормональные препараты или проводят исследование после стандартного завтрака (тест Лунда).
У большинства моих знакомых поставлен диагноз «панкреатит», но они не пьют спиртное и ни разу не попадали в больницу с сильным болями. Что не так?
Скорее всего, как и многим другим россиянам, диагноз панкреатита в такой ситуации поставили исключительно по результатам УЗИ. Грамотный специалист по ультразвуковой диагностике не станет устанавливать диагноз за терапевта, гастроэнтеролога или хирурга. Он только опишет изменения и предложит коллеге самому интерпретировать изменения поджелудочной железы. Нередко так называемые диффузные изменения поджелудочной железы становятся поводом поставить диагноз панкреатита человеку вообще без каких-либо симптомов. Это неправильно.
Достоверно судить о панкреатите при УЗИ, строго говоря, можно только обнаружив явные осложнения заболевания — сужения и расширения протока, кальцинаты, кисты.
Да и у ультразвукового метода, как у любого способа диагностики, возможности не безграничны. При настоящем панкреатите предпочтение отдаётся магнитно-резонансной или эндоскопической холангиопанкреатографии. При этих методах получают очень точное изображение протоков поджелудочной железы.
Диффузные изменения поджелудочной железы чаще всего оказываются довольно безобидным накоплением в железе жировой ткани. При отсутствии типичных симптомов хронического панкреатита — изматывающей боли после еды у человека, уже перенёсшего когда-то острый панкреатит, такая ультразвуковая картинка должна всего лишь стать поводом проверить холестерин и, возможно, активнее бороться с избыточной массой тела. Кроме того, очень часто за хронический панкреатит принимают самые частые заболевания в гастроэнтерологии — функциональные расстройства, например синдром раздражённого кишечника. Это неопасное, но очень неприятное заболевание, при котором кишка становится слишком чувствительна к растяжению газом и пищей, реагируя спазмом (коликами). Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.
Как не допустить появления болезни и дальнейших обострений после лечения
Основная профилактика панкреатита заключается в отказе от злоупотребления спиртосодержащими и энергетическими напитками, курения
Также, важно вовремя лечить болезни пищеварительной системы, следование правилам ЗОЖ и откорректировать гастрономические привычки. Для этого нужно:
- вовремя обращаться за врачебной помощью — не игнорировать проблемы органов ЖКТ;
- приучить себя к дробному питанию;
- не переедать и употреблять пищу только в теплом виде;
- полностью исключить из своего рациона жирные, жареные и острые блюда, даже в небольшом количестве;
- употреблять меньше молочных продуктов;
- не употреблять алкоголь (в любом количестве, если есть наследственность или уже установленный диагноз), сладкие напитки (независимо от содержания в них газа);
- исключить из питания наваристые бульоны, консервированные продукты, майонез, фруктовые нектары, соления, кофе и шоколад;
- отказаться от продуктов быстрого приготовления, полуфабрикатов, а также продуктов, которые повышают газообразование;
- исключить из своей жизни стрессовые ситуации.
Помните, панкреатит — не приговор, если ответственно относиться к своему здоровью и обращаться за помощью к настоящим специалистам, а не заниматься самолечением по рецептам бабушек.
Причины острого панкреатита
Факторы, повреждающие клетки поджелудочной железы, одинаковы для острого и хронического панкреатита. Для развития острого разрушения железы достаточно даже одного из них:
Среди основных причин возникновения острого панкреатита выделяют:
- употребление алкоголя. Влияние этанола на поджелудочную железу является дозозависимым: чем больше употребление, тем тяжелее повреждение клеток;нарушение в питании: избыток белков и жиров, переедание;
- заболевание жёлчевыводящих протоков, жёлчнокаменная болезнь с продвижением камня по протокам;
- курение в любой форме. Повреждающее воздействие никотина также является дозозависимым;
- травмы, приведшие к повреждению протоков поджелудочной железы и образованию в них рубцов.
К другим факторам, предрасполагающим к развитию панкреатита в любой форме, относятся:
- нарушение обмена жиров (холестерина) — дислипидемия;
- наследственные факторы: семейный панкреатит, наличие специфических генетических мутаций;
- деформация и заболевания двенадцатипёрстной кишки;
- аномалии строения и формы поджелудочной железы;
- аутоиммунный панкреатит, нередко сочетающийся с другими аутоиммунными заболеваниями;
- нарушение функции паращитовидных желёз и обмена кальция;
- хроническая болезнь почек;
- прием лекарственных и токсических веществ.
Острый панкреатит: лечение и первая помощь
При появлении начальных симптомов болезни необходимо вызвать бригаду скорой помощи. Лечение острого панкреатита проходит исключительно в больничных условиях под постоянным наблюдением специалистов.
В ожидании врачей для облегчения состояния больного можно положить ему на живот холод. Из лекарственных средств можно принять любые спазмолитики – папаверин, но-шпу, смазмалгон и т.п. С момента появления первых симптомов следует прекратить любой приём пищи (в том числе соков) и лечь в постель. Врачи говорят, что никакие медикаменты не лечат панкреатит лучше, чем холод, голод и покой.
Лечение в стационаре проводится с учетом клиники. Применяются спазмолитики, прокинетики, противовоспалительные препараты, антисекреторные, антибактериальные препараты (для профилактики или лечения бактериальных осложнений). Лечение проводится инфузионно(через капельницу). Большое значение имеет диетотерапия (когда пациенту разрешают возобновить прием пищи). Во время еды применяются ферментные препараты.
Лечение
Отказ от алкоголя уменьшает боль примерно у 50% больных. Также применяют ферментные препараты, например панкреатин. Ферментные препараты лучше всего помогают женщинам с неалкогольным хроническим панкреатитом. У мужчин эффективность такого лечения составляет 20—25%, у мужчин, злоупотребляющих алкоголем, — 12—15%, а при тяжелом панкреатите у больных обоего пола — 25%. Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
Осложнения панкреатита
Осложнения острого панкреатита:
- сахарный диабет;
- воспаление брюшной полости или перитонит;
- псевдокисты и кисты поджелудочной железы;
- почечная недостаточность;
- гипоксия, дыхательная недостаточность.
Осложнения хронического панкреатита:
- истощение, похудание, дефицит массы тела;
- сахарный диабет;
- хронический болевой синдром;
- нарушение оттока желчи и сока поджелудочной железы;
- дефицит витаминов и минералов;
- функциональная недостаточность поджелудочной железы;
- скопление жидкости в брюшной полости;
- рак поджелудочной железы.
Перечисленные последствия панкреатита могут представлять опасность для здоровья и жизни. Смерть от панкреатита, особенно острого, не редкость в медицинской практике. Осложнения острой формы заболевания делают патологию одной из самых летальных среди заболеваний пищеварительной системы.
Какую роль в организме выполняет поджелудочная железа
Поджелудочная железа выполняет важную функцию в организме человека: она участвует в пищеварении. Несомненно, переваривание пищи имеет большое значение для существования живого организма.
Как известно, в организме постоянно происходят разрушительные или восстановительные процессы. Это требует строительных материалов, которые люди принимают в форме пищи. Но пища должна быть надлежащим образом обработана и подана в организм в виде конечных продуктов, необходимых для жизни. В этом процессе львиная доля специальных веществ, необходимых для пищеварения, поступает из поджелудочной железы. Если поджелудочная железа повреждена, пищеварительный процесс не будет работать должным образом.
2.Причины
Как правило, среди основных причин панкреонекроза называют злоупотребление алкоголем и желчнокаменную болезнь, причем в анамнезе пациентов с установленным панкреонекрозом эти факторы встречаются в пропорции примерно 60% к 40%, соответственно. Однако было бы неверным считать эти две причины исключительными: в ряде случаев не актуальна ни первая из них, ни вторая. К прочим факторам риска относятся:
- травмы брюшной полости (в том числе вследствие хирургического вмешательства);
- бактериальные, вирусные, грибковые инфекции с тяжелым течением, паразитоз;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- специфические заболевания желчевыводящей системы (напр., дисфункция сфинктера Одди);
- существенные погрешности и перекосы в рационе питания (злоупотребление жареным, острым, жирным);
- интоксикация (в частности, соединениями бора, фосфора и пр.);
- длительный прием некоторых групп медикаментов и наркотиков опиатного ряда;
- наследственная предрасположенность, аутоиммунные расстройства (гипотетически).
Некоторые авторы считают необходимым подчеркнуть, что на сегодняшний день могут быть известны не все причины и факторы риска развития панкреонекроза.
Диагностика панкреатита
При панкреатите в крови и моче повышается содержание ферментов поджелудочной железы — амилазы и липазы. Если уровни обоих ферментов повышены, диагноз практически не вызывает сомнений. В кале обнаруживают мышечные волокна и жиры. Уровень ферментов поджелудочной железы можно определить в пищеварительном соке, полученном при помощи зонда из двенадцатиперстной кишки.
Патологические изменения в поджелудочной железе можно обнаружить при помощи УЗИ, компьютерной томографии.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — эндоскопическая процедура, во время которой врач вводит в двенадцатиперстную кишку эндоскоп — инструмент в виде гибкой трубки с видеокамерой на конце, находит место впадения желчного протока и вводит в него рентгеноконтрастный раствор. Он прокрашивает желчные протоки и проток поджелудочной железы, в результате их контуры становятся хорошо видны на рентгенограммах.
Ангиография — рентгеноконтрастное исследование, во время которого контрастный раствор вводят в сосуды, помогает оценить кровоток в поджелудочной железе.
Анализы крови на глюкозу помогают выявить сахарный диабет.
Симптомы заболеваний поджелудочной железы
Общие симптомы заболеваний поджелудочной железыследующие:
- Сильная или умеренная боль, чаще всего носящая опоясывающий характер (в некоторых случаях локализуется в верхней левой или правой части брюшной полости с отдачей в спину).
- Тошнота, рвота.
- Сильная слабость.
Воспаление поджелудочной железы занимает 3-е место среди заболеваний органов брюшной полости и, согласно данным медицинской статистики, встречается у каждого десятого жителя планеты.
В индустриально развитых странах в последние десятилетия наблюдается рост онкологических заболеваний поджелудочной железы. Среди причин смерти в онкологии рак поджелудочной железы занимает 5-е место после рака легких, толстой кишки, молочной железы и простаты.
Симптомы
- Боль в животе возникает внезапно, чаще вечером или в ночное время, после погрешностей в питании (употребление алкоголя, жареных или жирных блюд). Как правило, очень сильная, локализуется в средней или левой части живота выше пупка, может отдавать вдоль нижнего края ребер, в поясницу и плечи. Часто имеет опоясывающий характер, создает ощущение сдавливающего пояса.
- Рвота практически всегда появляется одновременно с болью. Она многократная, провоцируется приемом пищи или воды и не приносит облегчения.
- Повышение температуры тела — чаще до субфебрильных цифр; лихорадка выше 38-39 градусов может свидетельствовать о массивном поражении или присоединении инфекции. Примерно со второй недели заболевания у пациентов может появляться так называемая резорбтивная лихорадка — повышение температуры, связанное с развитием воспаления в поврежденных участках поджелудочной железы.
- Появление синюшных и фиолетовых пятен на коже лица и туловища.
- Вздутие живота, более выраженное в его верхних отделах.
- Желтушность кожи и глаз может быть признаком закупорки желчевыводящих путей.
Симптомы панкреатита у мужчин и женщин
С физиологической точки зрения, поджелудочная железа – это весьма важный орган нашего тела, отвечающий за нормальное пищеварение, а также выработку гормона инсулина. Нехватка последнего может вызвать .
При остром панкреатите симптомы схожи с сильным отравлением. Это случается потому, что при воспалении ферменты задерживаются внутри поджелудочной, вызывая последующее её разрушение. Погибшие клетки поступают в кровь в большом количестве, что проявляется симптомами интоксикации.
Наиболее часто признаки острого панкреатита описываются следующим образом:
- Интенсивная постоянная режущая или тупая боль, не проходящая долгое время (вплоть до болевого шока). Ощущается боль под рёбрами с обеих сторон (вместе или отдельно), иногда боли чувствуются по всей площади живота и иррадиируют в область поясницы.
- Резкое снижение или повышение АД.
- Изменения цвета лица: при панкреатите у детей и взрослых бледнеет кожа, постепенно приближаясь к сероватым оттенкам.
- Повышение температуры организма до высоких показателей.
- Тошнота, икота, отрыжка, а также ощущение сухости во рту. Рвота с выделением желчи.
- Понос (диарея) при панкреатите – явление распространенное. Причем кал выходит с пеной, с резким неприятным запахом, в нём заметны непереваренные кусочки пищи. Могут быть и запоры.
- Напряжение мышц живота.
- Появление одышки, характерного желтушного налёта на языке, а также липкого пота: всё это – результат недостатка электролитов из-за рвоты и диареи.
- Вздутие живота.
Как снять боль при обострении хронического панкреатита?
Что делать?
Дозировка
Эффект
1. Принять таблетку Парацетамола. 1 таблетка – 500 мг, 1 прием 1-2 таблетки, В день 3-4 раза
Важно! В день не более 4 грамм парацетамола. Риск тяжелых осложнений со стороны печени
Пожилым и людям с нарушенной функцией печени или почек суточная доза должна быть менее 4 грамм в сутки. Действует на нейрогенный механизм боли. Оказывает обезболивающее действие, снижает температуру, уменьшает воспаление. Важно! Высокий профиль безопасности при правильном приеме. В отличие от других нестероидных противовоспалительных препаратов не повреждает слизистую пищеварительного тракта. 2. Принять таблетку Но-Шпы (или другого спазмолитика). 1 таблетка – 40мг или 80 мг На прием 40-80 мг, В день 3-4 раза. При возможности сделать внутримышечную инъекцию 2% раствором Дротаверина (Но-Шпа). Возможен прием любых других спазмалитиков (препаратов снимающих спазмы). Спазмы ведущий компонент боли при панкреатите. Препарат снимает спазмы гладкой мускулатуры кишечника, сфинктеров и протоков, улучшает отток, что приводит к снижению давления в протоках железы (внитрипротоковая теория). 3. Принять капсулу Омепразола (Лансопразола, Пантопразола и т.п.). 1 капсула – 20 мг (омепразол), 30мг — (Лансопразол); 1 капсула в день; Препарат снижает кислотность желудка тем самым: 1) уменьшает раздражение кишечника (спазмы, боль), соляной кислотой поступающей из желудка в верхние отделы кишечника; 2) Компенсируется нарушенная способность поджелудочной железы поддерживать щелочную среду в верхних отделах кишечника, необходимая для активации пищеварительных ферментов. 4. Принять ферментные препараты (Мезим 20000 или другие ферментные препараты). На прием до 4-8 таблеток. В день 3-4 раза; Важно, чтоб содержание протеазы в ферментном препарате было высокое (> 25000 Ед.) Назначение большого количества ферментов снижает секрецию поджелудочной железы, что способствует уменьшению давления в её протоках. Тем самым воздействуя на механизм формирования боли. Важно, чтоб принимаемые препараты не были в капсуле. Эффективность таблетированых форм была выше в ряде мировых исследований (США, Германия). 5. Принять Симетикон (Эспумизан и др.). На прием 2-4 капсулы; В день 2-3 раза. Избыточные газообразования в кишечники, растягивает гладкую мускулатуру, вызывая болевые ощущения. 6. Голод. Голод необходим на время обострения, как только симптомы стихают можно и даже нужно есть. Главное придерживаться правильной диеты. Последние научные исследования доказали, что длительное голодания после приступа панкреатита, может отрицательно сказаться на защитных функциях слизистой оболочки пищеварительного тракта, а это в свою очередь приводит к размножению патогенной микрофлоры и в дальнейшем может, приводит к осложнениям со стороны поджелудочной железы.
Современные методы лечения
При остром панкреатите пациента госпитализируют в стационар. Назначают голод, обезболивающие препараты, внутривенные капельные вливания растворов (инфузионную терапию). Иногда заболевание протекает очень тяжело, вплоть до того, что может привести к гибели. В таких случаях пациента помещают в палату интенсивной терапии, где за его состоянием будут постоянно наблюдать. Иногда может потребоваться операция, чтобы удалить поврежденные ткани поджелудочной железы.
Если причина острого панкреатита — желчнокаменная болезнь, может потребоваться удаление желчного пузыря или операция на желчных протоках.
При хроническом панкреатите назначают диету с низким содержанием жиров, обезболивающие средства, препараты ферментов поджелудочной железы. Придется отказаться от курения и алкоголя. Благоприятный прогноз в первую очередь зависит от регулярного приема лекарств и соблюдения рекомендаций врача.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Профилактика панкреатита
Можно ли предупредить панкреатит? Причины возникновения, известные нам, позволяют проводить эффективную профилактику заболевания.
Профилактика панкреатита включает в себя отказ от вредных привычек. Алкоголь, курение, неправильное питание, ожирение рано или поздно могут вызвать заболевание. Кроме того, таким способом можно предупредить и желчнокаменную болезнь, которая является самой частой причиной острого панкреатита. Алкогольный панкреатит можно предотвратить, если отказаться от зависимости и обратится за помощью. Почти ¾ больных злоупотребляют спиртными напитками.
Здоровое и сбалансированное питание является хорошим методом профилактики панкреатита. Любители жирного и жареного страдают этой патологией намного чаще.
Так как желчнокаменная болезнь является самой частой причиной острого панкреатита, предупредить заболевание можно, удалив желчный пузырь. В противном случае риск панкреатита будет только увеличиваться со временем.
Методы лечения панкреатита
При отсутствии должного лечения панкреатит может перейти в хроническую форму, проявляясь в виде обострений (симптомы хронического панкреатита в период обострения подобны симптомам острого панкреатита). Возможно развитие таких осложнений как атрофия, фиброз, кальцинирование поджелудочной железы, панкреонекроз. Подобные осложнения могут привести к летальному исходу.
Ни в коем случае нельзя заниматься самолечением панкреатита. Помимо риска развития осложнений, стоит учитывать, что ориентироваться только на собственную интепретацию боли нельзя. Похожая боль может быть вызвана не только панкреатитом, но и другими причинами. Диагностику панкреатита должен произвести врач.
При острой боли следует вызвать скорую помощь.
Лечение острого панкреатита осуществляется в стационаре.
Лечение хронического панкреатита направлено на восстановление функции поджелудочной железы. Если обращение за врачебной помощью было своевременным, то возможно достаточно быстрое восстановление функций поджелудочной железы в полном объёме.
В курс лечения входят:
Коррекция диеты
Лечение хронического панкреатита включает в себя назначение специальной диеты, предполагающей исключение острой и жирной пищи, алкоголя, пониженное содержание углеводов.
Медикаментозное лечение
На период восстановления функций поджелудочной железы назначаются медицинские препараты, содержащие панкреатические ферменты.
Лечение желчнокаменной болезни
Фактором, способствующим развитию панкреатита, является, например, желчнокаменная болезнь. Поэтому лечение хронического панкреатита включает в себя мероприятия по лечению этого заболевания (удаление желчного пузыря).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку